Малигни тумори очних капака
Последње прегледано: 23.04.2024

Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
У 60-70-тих година КСКС века. У офталмологији додељен је независни клинички смјер - офталмолошка онкологија, која треба да реши проблеме дијагнозе и лечења тумора органа вида. Тумори ове локализације карактерише велики полиморфизам, јединствена природа клиничког и биолошког тока. Дијагноза од њих је тешка, јер за њену имплементацију потребан је скуп инструменталних истраживачких метода, који су у власништву офтамолога. Поред тога, потребно је знање о примени дијагностичких мјера које се користе у опћој онкологији. Значајне потешкоће у лечењу тумора ока, аднексама и орбите, као иу малим количинама ока и орбите су концентрисани велики број значајних анатомских структура, што компликује мере лечења, уз очување визуелног функцију.
Епидемиологија
Годишња инциденца тумора у визуелном органу за лечење пацијената је 100-120 на 1 милион популације. Инциденција међу дјецом достигне 10-12% стопе утврђене за одраслу популацију. Узимајући у обзир локализацију, изоловани су тумори аднеке очију (капке, коњунктива), интраокуларна (васкуларна мембрана и ретина) и орбити. Они се разликују у хистогенези, клиничком току, професионалном и животном предвиђању.
Међу примарним туморима, прво место у фреквенцији заузимају тумори аднеке очију, други интраокуларни, а трећи туморима орбите.
Тумори коже капака чине више од 80% свих неоплазми видног органа. Старост пацијената од 1 године до 80 година и више. Превалентни тумори епителне генезе (до 67%).
Узроци малигни тумори очних капака
Симптоми малигни тумори очних капака
Карцином базалних ћелија очних капака
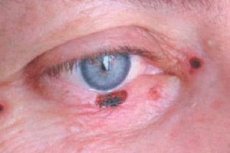
Карцином базалних ћелија очна капка је 72-90% међу малигним епителним туморима. До 95% случајева његовог развоја долази у доби од 40-80 година. Пожељна локализација тумора је доњи капак и унутрашња адхезија капака. Исолатне чворове, ерозивно-улцерозне и склеродермичне облике карцинома.
Клинички знаци зависе од облика тумора. Са нодуларном формом, границе тумора су довољно јасне; расте током година, с обзиром да се величина повећава у центру чвора, појављује се кратерски додир, понекад прекривен сувом или крвавом кору, након чега је уклоњена влажна, безболна површина; маргине чирева су безначајне.
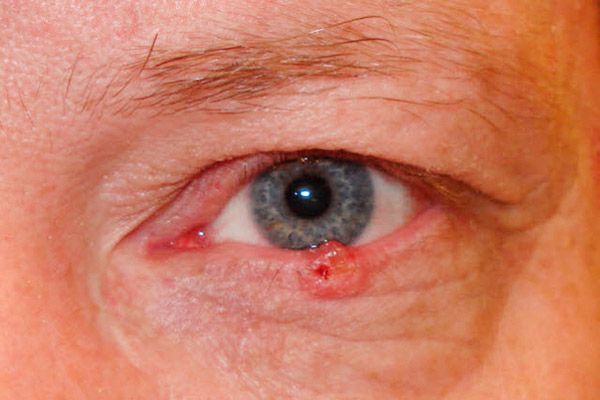
Са корозивно-улцеративном формом, на почетку се појављује мала, готово незамислива, безболна боли са подигнутим ивицама у облику вратила. Постепено повећава површину чира, покрива сувом или крвавом кору, лако крвари. Након уклањања кора, изложен је груби дефект, дуж ивица од којих су неравни растови. Чир је чешће локализиран у близини маргиналне ивице капака, захватајући његову цјелокупну дебљину.
Склеродермични облик у почетној фази представља еритем са мокрим површинама прекривеним жућкастим вагу. Током раста тумора, централни део површине за влажење замењен је прилично густим беличастим руком, а прогресивна ивица протеже се на здрава ткива.
 [17]
[17]
Рак скалијалних ћелија очних капака
Рак скалијалних ћелија очних капака је 15-18% свих малигних тумора очних капака. Погађају се углавном старији људи са осјетљивом осјетљивом кожом.
Предиктивни фактори су пигмент ксеродерма, оцулокутани албинизам, хронична кожна обољења капака, дугорочни лекови зарастања, прекомјерно ултраљубичасто зрачење.
У почетној фази, тумор представља благо еритем коже, често доњи капак. Постепено, у зони еритема, на површини постоји кондензација са хиперкератозом. Око тумора појављује се перифокални дерматитис, развија се коњунктивитис. Тумор расте 1-2 године. Постепено, у центру чвора се формира депресија са улцерираном површином, чија се површина постепено повећава. Робови чирева су густи, туберкулозни. Када се локализује на ивици капака, тумор брзо се шири у орбиту.
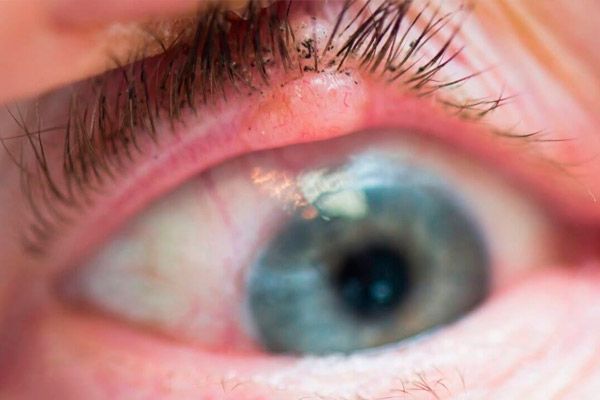
Третман канцера очних капака планира се након добијања резултата хистолошког прегледа материјала добијеног од туморске биопсије. Хируршко лечење је могуће са пречником тумора не више од 10 мм. Употреба микрохируршких техника, ласерског или радиосургијалног скалпела повећава ефикасност лечења. Може се спровести контакт радиотерапије (брахитерапија) или цриодеструкција. Када се тумор локализује у близини интермаргиналног простора, може се извршити само екстерно зрачење или фотодинамичка терапија. У случају раста тумора, коњунктива или орбита показују субпериосталну екентацију тумора.
Са благовременим лечењем, 95% пацијената живи више од 5 година.
Аденокарцином меибомске жлезде (старост хрскавице)
Аденокарцином меибомске жлезде (старост хрскавице) је мањи од 1% свих малигних тумора очних капака. Обично је тумор дијагностикован у петој деценији живота, чешће код жена. Тумор налази испод коже, обично горњи капак у чвор са жућкасто нијанса подсећа цхалазион да се висе након уклањања или почиње да расте агресивно након третмана лековима и физикалну терапију.
Након уклањања халазиона, хистолошки преглед капсуле је обавезан.
Аденокарцином може манифестовати блепхароцоњунцтивитис меибомитом и брзо расте, шири се хрскавице, палпебрални коњунктивитис, и њених лукова, сузне стазе и носне шупљине. С обзиром на агресивну природу раста тумора, хируршки третман није назначен. За туморе мале величине, ограничене на ткива очних капака, може се користити екстерно зрачење.
У случају појаве метастаза у регионалним лимфним чворовима (паротидни, субмаксиларни), потребно је извести њихово зрачење. Присуство знакова ширења тумора на коњунктиву и његових сводова захтијева екентерацију орбите. Тумор карактерише екстремна малигност. За 2-10 година након обољења или хируршког лечења се јављају релапси код 90% пацијената. Од удаљених метастаза у року од 5 година умре 50-67% пацијената.
Меланома век
Меланомом очних капака није више од 1% свих малигних тумора очних капака. Максимална инциденца пада у старости од 40-70 година. Жене су чешће болесне. Идентификовани су фактори ризика за развој меланома: неви, посебно граничне, меланозе, индивидуална преосјетљивост на интензивно сунчево зрачење. Верује се да је код развоја меланома кожа опекотина од сунца опаснија него код карцинома базалних ћелија. Фактори ризика су такође неповољна породична историја, година старија од 20 година и бела боја коже. Тумор се развија из трансформисаних интракутаних меланоцита.
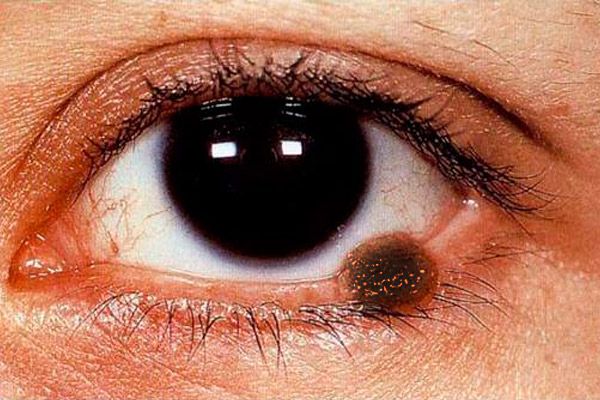
Клиничка слика меланома очних капака је полисимптоматска. Меланом очних капака може бити представљен равном лезијом са неуједначеним и нејасним ивицама светлосмеђе боје, преко површине - гнездити интензивније пигментације.
Нодуларни облик меланома (чешће посматрано са локализацијом коже на очним капцима) одликује се очигледном проницношћу изнад површине коже, у овој зони нема шаре коже, пигментација је израженија. Тумор се брзо повећава, површина је лако улцерисана, примећује се спонтано крварење. Чак и са најлакшим додиром газног јастука или памучног бриса, тамни пигмент остаје на површини таквог тумора. Око тумора, кожа је хиперемична као резултат експанзије перифокалних судова, видљив је удисање прскања пигмента. Меланома се рано шири на облоге очних капака, теардропа, коњунктива и његових лукова, у орбитална ткива. Тумор метастазира у регионалне лимфне чворове, кожу, јетру и плућа.
Лечење меланомом очних капака треба планирати тек након потпуног испитивања пацијента ради откривања метастаза. Код меланома са максималним пречником мање од 10 мм и одсуством метастаза, може се експериментисати хируршки користећи ласерски скалпел, радијални скалпел или електронски нож са обавезном криомиксирањем тумора. Уклоните фокус лезије кроз, увлачећи најмање 3 мм од видљивих граница (под оперативним микроскопом). Криодструкција у меланомасима је контраиндикована. Нодални тумори пречника већи од 15 мм са лопатицом дилатираних судова нису подложни локалној ексцизији, јер се у овој фази, по правилу, метастазе већ примећују. Радиацијска терапија која користи уски медицински протонски зрак је алтернатива екентерацији орбите. Регионални лимфни чворови такође треба зрачити.
Прогноза за живот је веома тешка и зависи од дубине ширења тумора. Са нодалном формом, прогноза је гора, пошто се јавља рана инфекција туморских ћелија ткива дуж вертикале. Прогноза погоршава ширење меланома на обичну ивицу века, интермаргинални простор и коњунктиву.
Шта треба испитати?
Како испитивати?
Кога треба контактирати?

