Медицински стручњак за чланак
Нове публикације
Пиелоектазија код деце
Последње прегледано: 07.06.2024

Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Пијелоектазија се дефинише када се установи да су бубрежна карлица, шупљине које сакупљају урин из чашица бубрега, абнормално увећане. Пиелоектазија код деце је углавном урођена и не представља увек опасност по здравље. Хируршко лечење је релативно ретко, јер у многим случајевима проблем нестаје како бебини органи сазревају.
Ако су чашице такође проширене на позадини проширења карлице, поставља се дијагноза пијелокаликектазије или хидронефротске трансформације бубрега. Ако је уретер такође проширен на позадини проширења карлице, овај поремећај се назива уретеропиелоектазија (други могући називи су мегоуретер, уретерохидронефроза). [1],[2]
Епидемиологија
Пиелоектазија код деце је обично секундарна - то јест, поремећај се јавља као резултат истовремених патолошких процеса који изазивају застој и повратни ток урина. Проблем се најчешће открива код новорођенчади и мале деце, понекад и код фетуса у интраутериној фази развоја.
Према статистикама, дечаци имају око шест пута већу вероватноћу да пате од пијелоектазије него девојчице.
Шифра болести према Међународној класификацији болести десете ревизије је К62. Друга могућа имена патологије: каликопиелоектазија, хидрокаликоза, каликоектазија, пијелокаликоектазија.
Преваленција пијелоектазије код деце према пренаталној ултразвучној дијагностици је 2,5 случајева на хиљаду. Сва новорођенчад са пренатално откривеном пијелоектазијом се динамички прате: међу откривеним уролошким патологијама се претежно налазе опструктивне уропатије.
У већини ситуација, педијатријски ток болести је повољан. Код отприлике четвртине деце проблем се решава сам од себе до првог ултразвука. У другом кварталу, проблем нестаје сам од себе током прве године живота. Хируршка корекција је потребна у око 8% случајева.[3]
Узроци пијеелектаза код деце
Лекари говоре о разним узроцима који могу довести до развоја пијелоектазије код деце. Ако узмемо у обзир да је први и главни фактор у појављивању повећања стагнација мокраћне течности у лобулима и проблеми са њеним одливом, онда узроци патологије могу постати такве болести и стања:
- анатомски дефекти уретеропелвично-лоханичног система;
- прекомерни притисак на уретере - на пример, као резултат тумора, увећаних унутрашњих органа или крвних судова;
- слабљење мишића;
- деформисани или уврнути уретери;
- ретки уринарни нагони;
- трауматске повреде бубрега;
- Инфективно-инфламаторне болести (нефритис и пијелонефритис), аутоимуни процеси (гломерулонефритис).
Понекад се пиелоектазија код деце открива у интраутериној фази: такав поремећај може бити наследан или изазван разним патологијама или интоксикацијама током трудноће. Дакле, наследна пијелоектазија код фетуса може се открити ултразвуком већ у 16-20 недеља гестације.
Пиелоектазија код старије деце настаје као последица запаљенских процеса који утичу на урогенитални апарат, или када су уретери блокирани - на пример, када су тампоновани мукозним или гнојним чеповима, честицама некротизованог ткива. Ако дете пати од уролитијазе, уретери могу бити блокирани песком или камењем.
Деца понекад имају стање које се зове неурогена бешика, у којој постоји стална спастична компресија мокраћних органа.
Стручњаци примећују да је најчешћи узрок пијелоектазије код деце стварање повратног тока урина, када урин јури уназад од бешике до бубрега. Нормалан уринарни систем укључује систем вентила који спречава повратни ток течности. Ако систем вентила из неког разлога не ради, онда се урин на позадини контрактилне активности бешике усмерава не доле, већ горе - дуж уретера до карлице. Такво кршење се назива весицо-уретерални (весицо-уретерални) рефлукс. Узрокује га углавном урођени дефекти у развоју уретеро-везикоуретералног споја. Са неправилним развојем интрамуралног канала, систем вентила не функционише у потпуности, због чега се урин баца у супротном смеру. Весицо-уретерални рефлукс је опасан за развој инфективних компликација уринарног тракта и њихово често понављање.[4]
Фактори ризика
Бубрези су органи који играју виталну улогу у одржавању стабилног унутрашњег окружења. Током интраутериног развоја фетуса, бубрези почињу да раде већ од 3-4 недеље, а излучивање урина се примећује од девете недеље. Одмах након појаве детета на свету, уринарни систем постаје главни механизам излучивања метаболичких производа из тела. Истовремено, удео дефеката у развоју уринарног система је до 50% свих урођених аномалија код деце.
Кроз бубреге, крв се пумпа више пута током дана. Органи су активно укључени у уклањање метаболита, токсина и страних компоненти из тела, у одржавању равнотеже воде-електролита и киселине, као и имунитета.
Пиелоектазија код деце може бити урођена, наследна или стечена.
Посебну пажњу треба посветити здрављу трудница, почевши од самог тренутка зачећа. Неправилно формиран уринарни систем код будуће бебе подразумева кршење функције бубрега и почетак патолошких процеса. Поремећаји у развоју уринарног апарата се често јављају у периоду новорођенчета, као иу детињству, предшколском и раном школском узрасту, што је повезано са утицајем различитих штетних фактора.
Развој пиелоектазије код деце може бити повезан са различитим вирусним патологијама. Важно је спровести правовремену вакцинацију, открити и лечити такве болести.[5]
Последњих година повећан је број бубрежних тегоба изазваних неповољним факторима животне средине, изложеношћу тешким металима, радионуклидима, хемијским агенсима. Деца која живе у еколошки загађеним регионима треба да похађају превентивне курсеве - посебно повећати режим пијења, додати више биљне хране у исхрану, додатно узимати витамине и антиоксиданте (према препоруци педијатра).
Присуство деце са ослабљеним имунитетом, дисбактериозом сугерише одговарајућу терапију, јер таква стања често изазивају појаву различитих патолошких процеса, укључујући болести уринарног апарата.
Већина случајева пијелоектазије се налази код деце која су рођена од родитеља који користе алкохол или дрогу.[6]
Патогенеза
Конгенитална пијелоектазија код деце, или има генетско порекло, или се јавља услед неповољних ефеката на тело мајке и фетуса током гестације.
Бубрежне карличне шупљине су шупљине које складиште мокраћну течност из бубрежних чашица. Из карлице, урин тече у уретере, а затим у бешику.
Најзначајнији фактор у развоју пијелоектазије је неправилан проток урина из бубрежне карлице, односно повратни ток урина - уретеропелвични рефлукс. Ако је уринарни систем здрав, овај повратни ток спречавају залисци присутни на месту где уретер улази у бешику. Код људи са рефлуксом, систем вентила не ради: када се бешика скупља, уринарна течност се усмерава нагоре, а не наниже, ка бубрезима.
Често је нормалан проток мокраће ометен спазмом или сужавањем уретера у пределу где се уретер спаја са карлицом, или у пределу где уретер улази у бешику. Проблем може бити повезан са абнормалним или неразвијеним уретером, или са спољашњом компресијом уретера од стране суседних структура или тумора. Код неке деце, кршење је узроковано формирањем вентила у зони преласка карлице у уретер - говоримо о такозваном високом излазу уретера. Претерано висок уретрални притисак који је резултат абнормалне нервне инервације бешике (неурогена бешика) или абнормалности вентила у уретри такође може утицати на проток урина из бубрежне карлице.
Пиелоектазија код деце је показатељ неповољног стања уринарног система. Проблеми са протоком урина могу се погоршати, изазвати компресију и атрофију бубрежних структура, погоршање функције органа. Поред тога, поремећај је често повезан са развојем пијелонефритиса - запаљеног процеса у бубрезима, који значајно погоршава стање и често доводи до стварања склерозе бубрега.[7]
Симптоми пијеелектаза код деце
Код многе деце, пијелоектазија се открива случајно током рутинских ултразвучних прегледа. Код благог тока поремећаја, први знаци се примећују тек неколико месеци или чак година након рођења, али често проблем нестаје сам од себе, симптоматологија се не јавља.
Изражено повећање карлице, без обзира на године, може бити праћено овим симптомима:
- повећање бубрега и повезано видљиво повећање абдомена;
- Поремећаји урина, укључујући болно излучивање урина;
- позитиван симптом Пастернатског (појава болности при тапкању у пределу пројекције бубрега);
- знаци упале (откривени у лабораторији);
- почетни симптоми хроничне бубрежне инсуфицијенције (апатија, општа слабост, жеђ, лош укус у устима, оштећење памћења, поремећаји спавања, мучнина итд.).
Може доћи до пијелоектазије левог, десног бубрега код детета, што се практично не одражава на укупну клиничку слику. Важну улогу у симптоматологији игра само интензитет патолошког процеса и величина проширења, као и присуство истовремених болести и компликација. На пример, могуће је придружити се слици уролитијазе (бубрежне колике, лумбални болови), туморских процеса у бубрезима (бол у леђима, крв у урину, итд.), хроничног запаљеног процеса (знаци интоксикације, замућеност урина итд.)..).
Пиелоектазија левог бубрега код детета је нешто ређа од десног, што је последица анатомско-физиолошких карактеристика уринарног екскреторног апарата.
Ако се дилатација карлице инфицира, симптоми постају интензивни и живописни:
- температура се повећава на 38-40 ° Ц;
- добијате језу;
- главобоља, могућа вртоглавица;
- појављује се мучнина, понекад до повраћања (без накнадног олакшања);
- губитак апетита;
- слабост, немотивисани замор, сломљеност.
Ако болест брзо напредује, онда лекар може дијагностиковати хидронефрозу, а уз истовремено повећање и карлице и чашице, вероватноћа развоја бубрежне инсуфицијенције значајно се повећава.
Главна разлика између патолошког проширења карличних канала код одрасле особе и детета је у томе што је пијелоектазија код деце млађе од годину дана често без трагова и асимптоматска. Што се тиче пијелоектазије одраслих, у овом случају скоро увек постоји веза са другим бубрежним обољењима, што узрокује тежи ток и константну прогресију болести уз развој компликација.[8]
Критеријуми за пијелоектазију код деце
Пиелоектазија је категорисана према неколико критеријума:
- дистрибуција и локација;
- озбиљност;
- време појављивања;
- присуство истовремених патологија.
Дистрибуција пијелоектазије нам омогућава да разликујемо такве врсте кршења:
- проширени сабирни систем бубрега на левој страни;
- проширење десне бубрежне карлице;
- билатерална пијелоектазија.
Према времену настанка разликују се урођена и стечена пијелоектазија.
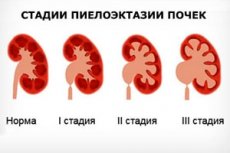
Постоји класификација према степену пијелоектазије код деце:
- благи степен дилатације (до 7 мм укључујући, нема симптома, бубрежна функција није оштећена);
- Умерена пијелоектазија код детета (дилатација до 10 мм, симптоматологија је слаба, присутна су пратећа патолошка стања);
- тешка пијелоектазија (изражена је дилатација, примећује се уринарна дисфункција).
Ако су лобули проширени за више од 10 мм, често се каже да се развија хидронефроза.
Блага прорезна пијелоектазија код деце захтева редовно праћење уролога или нефролога, а са умереним или тешким степеном обавезно се прописују лекови за спречавање развоја тешких компликација.
Постоје једностране (леви или десни бубрег) и билатералне пијелоектазије код детета (захваћајући оба бубрега). Како напредује, постоје благе, умерене и тешке варијанте тока.[9]
Компликације и посљедице
Пиелоектазија код деце, без обзира на старост, може изазвати друге бубрежне патологије, као и поремећаје целе генитоуринарне сфере. Конгестија у лобулима може довести до развоја следећих компликација:
- Мегауретер - абнормална дилатација уретера због повећаног притиска у бешику;
- Уретероцеле - сужење отвора уретера на нивоу бешике;
- Хидронефроза - повећање проширења бубрежне карлице са даљим атрофичним променама у паренхима;
- уретрална ектопија - патолошке промене у уретри због хроничног поремећаја тока урина;
- микролитијаза - акумулација микролита - кристала, конгломерата седимента соли у бубрезима;
- Хронични пијелонефритис је инфламаторна болест бубрега, која је праћена оштећењем система тубула;
- Весицо-уретерални рефлукс - повратни ток урина.
Ови патолошки процеси значајно компликују већ поремећену функцију бубрега и често доводе до развоја хроничне бубрежне инсуфицијенције. Акутни облици компликација заједно са активним инфламаторним одговором, присуство инфекције у мокраћној течности доприносе ширењу инфективних агенаса у телу, све до септичког процеса.
Треба разумети: не завршава сваки случај пијелоектазије код деце са озбиљним компликацијама. У многим случајевима, проширење карлице се нормализује сама након неког времена.
Вероватноћа неповољних последица значајно се повећава ако се током посматрања појаве негативна годишња динамика, промене у структури карлице, додатни патолошки симптоми. Сва деца са пијелоектазијом треба да буду регистрована код нефролога или уролога.[10]
Дијагностика пијеелектаза код деце
Ако пијелоектазија код детета није оштро изражена и асимптоматска, онда је довољно систематски изводити ултразвучне студије, које су детерминантне у дијагнози.
Ако се придружи инфективно-инфламаторни процес или се степен повећања повећава, онда се врши комплетна инструментална дијагноза, укључујући радиолошке студије, као што су:
- цистографија;
- интравенозна (екскреторна) урографија;
- радиоизотопска студија бубрега.
Ове процедуре помажу да се утврди дијагноза, разјасни степен и основни узрок абнормалног протока урина, прописују исправне терапијске мере у овој ситуацији.
Ехо знаци пијелоектазије код детета су повећање карлице бубрега изнад нормалног:
- 31-32-недељни фетус - карлична шупљина не би требало да прелази 4-5 мм;
- 33-35-недељни фетус - проширење не више од 6 мм;
- 35-37 недеља фетус - шупљина не већа од 6,5-7 мм;
- новорођенче - до 7 мм;
- 1-12-месечна беба - до 7 мм;
- дете од 1 године и више - 7-10 мм.
Ове норме нису универзално прихваћене и могу се разликовати према различитим ауторима, тако да се немојте руководити само бројкама. Сва деца су различита, па чак и бубрези могу бити различите величине.
Тестови у благим облицима пијелоектазије често немају одступања од норме. У сложенијим случајевима, преглед урина открива леукоцитурију, протеинурију, бактериурију - знаке инфламаторне реакције. За уролитијазу и метаболичку нефропатију карактерише таложење соли у урину.
Код билатералне пијелоектазије, лекар може препоручити тест крви за креатинин и уреу: повишени нивои ових параметара указују на развој бубрежне инсуфицијенције.
Ако је присутна бактериурија, биоматеријал се узима за идентификацију микрофлоре и одређивање њене осетљивости на антибиотике.
Диференцијална дијагноза се врши између физиолошких и патолошких облика пијелоектазије. У овој ситуацији, главни задатак лекара је да утврди основни узрок повећања.
Кога треба контактирати?
Третман пијеелектаза код деце
Терапијске мере нису прописане у свим случајевима ове патологије код деце. На пример, физиолошка бубрежна пијелоектазија обично нестаје сама од себе након око 7 месеци старости. Уз позитивну динамику и стално одсуство симптома и погоршања, неопходна је само контрола и надзор од стране специјалиста. Поред тога, често до једне и по године, поремећај је потпуно самоисправљен, што је повезано са активним растом деце.
Благи ток пијелоектазије захтева систематско динамичко посматрање, без употребе хитних терапијских мера. У свим осталим случајевима могуће је прописати и конзервативне и хируршке интервенције. Шема лечења пијелоектазије код деце је увек индивидуална, јер зависи од следећих тачака:
- основни узрок патологије;
- озбиљност његовог тока, присуство симптома и знакова бубрежне дисфункције;
- коморбидитети;
- узраст детета.
У већини случајева, конзервативни третман укључује прописивање таквих лекова:
- диуретици;
- антибактеријски агенси;
- антиинфламаторни лекови;
- активатори циркулације;
- имуномодулатори;
- литолитици;
- аналгетици;
- мултивитамини.
Промене у исхрани су обавезне. Препоручује се дијета са мало протеина и без соли.
Операција подразумева корекцију величине карлице. Ретко се изводи код дојенчади, само у случајевима тешке патологије. Пракса таквих интервенција је могућа:
- палијативна интервенција за обнављање функције бубрега (епицистостомија, нефростомија, катетеризација уретера итд.);
- пластика карлице;
- уклањање каменца и других препрека из карлице, уретера итд;
- делимична ресекција бубрега;
- нефректомија (ако се открију неповратне промене у органу и потпуни губитак његове функције).
Хируршке методе најчешће подразумевају употребу лапароскопије, или трансуретралне процедуре под општом анестезијом.[11]
Превенција
Не постоји специфична превенција пијелоектазије код деце. Али могуће је смањити ризик од развоја овог поремећаја у фази гестације. Будуће мајке треба да избегавају могући утицај неповољних фактора, контролишу опште стање здравља. Лекари истичу следеће посебно важне препоруке:
- побољшати исхрану жене током читавог периода планирања и ношења детета, обезбедити адекватан унос витамина и микронутријената (посебна пажња се посвећује довољном уносу јода и фолне киселине);
- елиминисати изложеност алкохолу и дуванским производима;
- елиминисати ефекте тератогених супстанци, укључујући пестициде, тешке метале, одређене лекове итд;
- Побољшати индикаторе соматског здравља (нормализовати тежину, контролисати ниво шећера у крви, предузети мере за спречавање гестационог дијабетеса);
- спречити развој интраутериних инфекција;
- редовно посећујте лекаре, пратите сопствено здравље и ток трудноће.
Важно је обезбедити организам труднице са одговарајућом количином витамина А. То је фактор раста растворљив у мастима који утиче на транскрипцију гена. Витамин А учествује у формирању скелетног система, подржава ћелије епитела коже и слузокоже ока, обезбеђује нормално стање и функцију респираторног, уринарног, дигестивног апарата. Ембрион није у стању да самостално производи ретинол, тако да је унос витамина од мајке изузетно неопходан. Иначе, етил алкохол блокира ретиналдехид дехидрогеназу током формирања ембриона и тако оштећује различите ембрионалне структуре, изазивајући малформације.
Прогресивни недостатак ретинола подразумева дозно-зависно скупљање ембрионалног задњег мозга, неразвијеност ларинкса, тешку атаксију и слепило и урођене абнормалности бубрега.
Међутим, не само недостатак, већ и вишак витамина А опасан је за фетус. Због тога је важно да се не бавите самотретањем и самопрофилаксом без претходне консултације са лекарима.
Педијатри примећују ове нагласке у превенцији:
- рана дијагноза стања бубрега нерођене бебе;
- правовремена терапија заразних патологија;
- Избегавање контакта са људима који имају вирусне болести;
- спречавање хипотермије;
- Посебно праћење здравља деце са отежаном историјом наследне болести бубрега;
- адекватна организација исхране, пића и физичке активности;
- Едукација деце о исправним приоритетима у исхрани (превласт биљне хране, мало соли, искључивање нездраве хране);
- правовремена вакцинална профилакса.
Прогноза
Прогноза пијелоектазије код деце не може бити једнозначна, јер исход поремећаја зависи од низа фактора, као што су узрок дилатације карлице, присуство других болести и компликација, присуство или одсуство симптоматологије.
Ако постоје упорне бубрежне дисфункције, детету се прописује одговарајућа терапија. Ако се развије хронична бубрежна инсуфицијенција, лечење постаје компликованије и прописује се дуготрајан сложени терапијски курс. У терминалној фази бубрежне инсуфицијенције може бити потребна хируршка помоћ.
Када се деца са тешком пијелоектазијом не лече, често се развија хронична бубрежна инсуфицијенција.
Генерално, пијелоектазија код деце најчешће има повољан ток: повећање постепено нестаје, функција органа не трпи. Али важно је схватити да у детињству постоји неколико активних фаза раста - ово је шест месеци, 6 година и пубертет. Током ових периода, пијелоектазија се може поновити, мада обично то, ако се деси, онда у релативно благом облику. Због тога децу, чак и ону која су се изборила са поремећајем, треба редовно прегледати.

