Фиброеластоза
Последње прегледано: 07.06.2024

Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Израз "фиброеластоза" у медицини односи се на промене у везивног ткива тела, који покрива површину унутрашњих органа и крвних судова, због оштећеног раста еластичних влакана. У овом случају постоји задебљање зидова органа и њихових структура, што нужно утиче на функционисање виталних система тела, посебно кардиоваскуларних и респираторних система. То заузврат доводи до погоршања пацијентовог благостања, посебно током физичког напора, што утиче на квалитет и трајање живота.
Епидемиологија
Генерално, болести праћене променама у везивним ткивом резултирајући задебљањем мембрана и септа унутрашњих органа могу се поделити у 2 групе: срчана фиброеластоза и плућна фиброеластоза. Срчана патологија може бити и урођена и стечена, уз плућни облик болести о којој говоримо о стеченој болести.
Плућна фиброеластоза почиње да се развија у средњем добу (ближе 55-57 година), мада у половини случајева порекло болести треба тражити у детињству. Карактерише га "светлосни" интервал, када су симптоми болести одсутни. У овом случају болест нема сексуалне склоности и може подједнако утицати на жене и мушкарце. То прилично ретка патологија карактерише промене у плеуре ткиву и паренхими (функционалне ћелије) плућа углавном у горњем режња плућа. Будући да етиологија и патогенеза болести остану нејасне, болест се приписује идиопатским патологијама. Према медицинској терминологији, назива се "ПлеуропаренцхиМатоус фиброеластоза". [ 1]
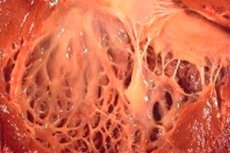
Срчана фиброеластоза је генерализовано име за патологију срчаних мембрана који карактерише њихово задебљање и смањену функционалност. Конгенитални облици патологије карактеришу дифузни (широко распрострањени) задебљање унутрашње облоге срца. Ово је танко повезано ткиво која обложи шупљину срца (њена одељења) и формирајући своје вентиле.
Код одраслих пацијената, играчки облик болести обично се дијагностикује, када је унутрашња површина срца као да је прекривена мрљама за мрље јачих и дебљег ткива (она може укључивати не само обрастане влакна, већ и тромботске масе).
У половини случајева срчане фиброеластозе, не само зид срца, већ и вентили (бицуспид митрал између атријума и вентрику, трикуспида аорте између леве коморе и аорте, пулмонским између десне коморе и плућне артерије) постају густи. То заузврат може да смањи функцију вентила и узрокује сужавање артеријског отвора, који је већ мали у поређењу с другим срчаним шупљинама.
Ендокардална фиброеластоза у медицинској терминологији назива се ендокардијална фиброеластоза (пренатална фиброеластоза, ендокард склероза, фетални ендокардитис итд.). Али често се у процесу такође често може укључити и средњи мишићни слој срчане мембране. [ 2]
Аномалији миокарда (мишићни слој срца који се састоји од кардиомиоцита), мутације гена и тешки заразни процеси могу изазвати широко распрострањени облик фиброеластозе, када није само ендокард, већ и миокардијум укључен у процес. Обично су диспластични процеси у ендокардијуму, узроковани различитим разлозима, налазе се на граници његовог контакта са мишићним омотачем, кршећи контрактилност овог слоја. У неким случајевима је чак и хангровт унутрашњег слоја у миокардијум, замену кардиомиоцита са фибробластима и влакнима, што утиче на проводљивост нервних импулса и ритмичког рада срца.
Компресија је задебљаним миокардом крвних судова дебљине срчане мембране нарушава исхрану миокарда (исхемија миокарда), што заузврат може довести до некрозе срчаног мишићног ткива.
Ендокардална фиброеластоза са срчаним миокардама назива се субедокардијална или ендомиокардна фиброеластоза.
Према статистичким подацима, већина случајева ове ретке болести (само 0,007% укупног броја новорођенчади) дијагностикује се фиброеластоза леве коморе срца, мада се у неким случајевима процес такође проширује на десни вентрикул и атрију, укључујући их вентиле које их одвајају.
Срчана фиброеластоза често је праћена лезијама великих коронарних судова, такође прекривена везивним ткивом. У одраслој доби се често јавља у односу на позадину прогресивне атеросклерозе пловила.
Болест се чешће пријављује у тропским афричким земљама међу становништвом са ниским стандардом живота, фаворизована лошом исхраном, честим инфекцијама и одређене хране и поједе.
Ендокардално задебљање је такође примећено у последњој фази Бефлеровог фибропластичног ендокардитиса, који утиче на углавном средњих мушкараца. Патогенеза ове болести такође је повезана са заразним средствима која изазивају развој тешке еозинофилије, што је карактеристичније за унутрашње паразитске инфекције. У овом случају, ткива тела (пре свега срчани мишић и мозак) почињу да доживљавају недостатак кисеоника (хипоксија). Упркос сличности симптома симптома срчане фиброеластозе и лефтеровог влакнастог ендокардитиса, доктори их сматрају потпуно различитим болестима.
Узроци фиброеластозе
Фиброеластоза се односи на промене у везивног ткива у виталним органима: срце и плућа, које прате дерефункцију органа и утиче на изглед и стање пацијента. Болест је деценијама позната лекарима. Фиброеластоза унутрашње мембране срца (ендокард) описана је почетком 18. века, о сличним променама у плућима почело је да разговарају са 2 и по вековима касније. Ипак, лекари нису стигли до коначног споразума о узроцима патолошког обрастање везивног ткива.
Остаје нејасно шта тачно изазива поремећај раста и развоја везивних влакана. Али научници су идентификовали одређене факторе ризика за такве промене, сматрајући их могућим (али не дефинитивним) узроцима болести.
Дакле, у патогенези плућне фиброеластозе, која се сматра болешћу зрелих људи, посебна улога се приписује понављајуће заразне лезије органа, који се налазе у половини пацијената. Инфекције изазивају упалу ткива плућа и плеура, а продужена упала предиспонира њиховој фибротичкој трансформацији.
Неки пацијенти имају историју фиброеластозе у својој породици, што указује на насљедну предиспозицију. У њиховим организми се налазе неспецифичне аутоантибодије које изазивају дугорочне упалне процесе неодређене етиологије.
Верује се да фибротичке промене у плућном ткиву могу бити узроковане болешћу гастроезофагеалних рефлукса. Иако ће ова веза вероватно бити индиректна. Такође се сматра да је ризик од фиброеластозе такође већи у онима са кардиоваскуларним болестима или плућном тромбозом.
Плућна фиброеластоза у младој и младој старости може се подсетити на себе током трудноће. Обично, болест вреба око 10 или више година, али се може манифестирати раније, вероватно због повећаног оптерећења на телу будуће мајке и хормоналне промене, али још увек нема тачно објашњење. Ипак, такав образац развоја болести примећен је у 30% прегледаних пацијената репродуктивног доба.
Сама трудноћа не може изазвати болест, али може убрзати развој догађаја, што је веома тужно, јер је смртоносноћа болести веома висока, а животни век у фиброеластози је низак.
Срчана фиброеластоза у већини случајева може се приписати педијатријским болестима. Конгенитална патологија откривена је већ у пренаталном периоду у 4-7-месечном фетусу, али дијагноза се може потврдити тек након рођења детета. У патогенези овог облика болести разматра се неколико могућих негативних фактора: заразне-упалне болести мајке, преносене на плод, аномалије у развоју срчаних мембрана, ослабљене снабдевање срчаним ткивима, генетским мутацијама, недостатка кисеоника.
Верује се да је међу инфекцијама највећи патогенетски допринос развоју срчане фиброеластозе, јер су уграђени у ћелије тела, уништити их, промените својства ткива. Неорформирани имуни систем плода не може му пружити заштиту од ових патогена, за разлику од имунитета будуће мајке. Потоњи можда не доживљава последице вирусне инфекције, док се у фетус преносе интраутерина инфекција може изазвати изглед различитих аномалија.
Неки научници верују да је пресудна улога у патогенези заразног облика фиброеластозе одиграна инфекцијом која утиче на фетус до 7 месеци старости. Након тога, може изазвати само срчане болести (миокардитис, ендокардитис).
Ненормалности у развоју срчаних мембрана и вентила могу се изазвати било запаљивим процесом или неадекватним аутоимуним реакцијама, при чему ћелије имунолошког система почињу да нападају сопствене ћелије тела.
Мутације гена изазивају неправилан развој везивног ткива, јер гени садрже информације о структури и понашању протеинских структура (посебно протеина колагена и еластина).
Хипоксија и исхемија срчаних ткива могу бити последица ненормалног развоја срца. У овом случају говоримо о секундарној фиброеластози изазваној урођеним срчаним болестима (ЦХД). Они укључују такве аномалије које проузрокују опструкцију (оштећена жртва срца и њених посуда):
- Стеноза или сужавање аорте у близини вентила,
- Горња или сегментација сужавања аорте на раскрсници њеног лука и силазног одељка,
- Атрезија или одсуство природне отворене каријере у аорти,
- Неразвијеност срчаног ткива (најчешће леве коморе, мање често десна комора и атрија), која утиче на функцију пумпања срца.
Верује се да се токсикоза у трудноћи може дјеловати и као предиспонирајући фактор за феталну фиброеластозу.
У постнаталном периоду, развој срчане фиброеластозе може промовисати инфективне инфламаторне болести органских мембрана, хемодинамичких поремећаја као резултат трауме, васкуларног тромбоемболизма, хеморагета за миокарде, метаболички поремећаји (повећана поремећаја метаболизма фибрина, амилоидоза, хемохроматоза). Исти узроци узрокују развој болести код одраслих.
Патогенеза
Везно ткиво је посебно ткиво људског тела који је део скоро свих органа, али није активно укључен у своје функције. Везно ткиво се приписује пратећи и заштитној функцији. Састоји се од врсте скелета (костур, строма) и ограничавање функционалних ћелија органа, он пружа свој коначни облик и величину. Имати довољно снаге, везивно ткиво такође штити ћелије органа од уништења и повреда, спречава продирање патогена, уз помоћ посебних ћелија макрофага апсорбују застареле структуре: Ћелије мртвих ткива, страних протеина, потрошене компоненте крви, итд.
Ово ткиво се може назвати помоћним, јер не садржи ћелијске елементе који обезбеђују функционалност одређеног органа. Ипак, његова улога у виталној активности тела је прилично велика. Бити део шкољки крвних судова, везивно ткиво осигурава сигурност и функционалност ових структура захваљујући којој сутри и дисање (трофик) околних ткива унутрашњег окружења тела.
Постоји неколико сорти везивног ткива. Оклоп који покрива унутрашње органе назива се лабавим везивно ткиво. То је полу-течна, безбојна супстанца која садржи таласасти колаген влакна и равна еластинска влакна, са различитим врстама ћелија које се децају случајно између њих. Неке од ових ћелија (фибробласти) су одговорне за формирање влакнастих структура, других (ендотелиоцита и мастирске ћелије) формирају прозирну матрицу везивног ткива и производе посебне супстанце (хепарин, хистамин), пружају фагоцитозу итд.
Друга врста влакнастог ткива је густо везивно ткиво које не садржи велики број појединих ћелија, које је заузврат подељено у бело и жуто ткиво. Бело ткиво се састоји од густих паковања колагена влакна (лигаменти, тетиве, периостеум) и жуто ткиво састоји се од хаотично испреплетених еластинских влакана са фибробластима (лигаменте, омотача крвних судова, плућа).
Ткице везивно укључују: крв, масноћу, коштану и хрскавицу, али их још не занимају, јер, говорећи о фиброеластози, подразумевају промене влакнастих структура. А еластична и еластична влакна садрже само лабаве и густо везивно ткиво.
Синтеза фибробласта и формирање влакана везивних ткива из њих је регулисана на нивоу мозга. То осигурава постојање његових карактеристика (снага, еластичност, дебљина). Ако због неких патолошких разлога, синтеза и развој помоћног ткива је поремећен (број фибробласта, њихово "понашање" промене), постоји раст јаких колагених влакана или промену раста еластичних влакана (остају кратки, вртећи), што доводи до промене у својствима љуске органа и неких унутрашњих структура прекривених ткивом. Они постају дебљи него што је потребно, гушће, јачи и нееластично, подсећајући на влакнасто ткиво у лигаментима и тетивама, што захтева велики напор да се истегну.
Такво ткиво се не протеже добро, ограничавајући покрете органа (аутоматски ритмички покрети срца и крвних судова, промене у величини плућа током удисања и издисаја), отуда и поремећаји крвотока и респираторних органа, подразумевају мањак кисеоника.
Чињеница је да се опскрби крвљу извршена захваљујући срцу, која делује као пумпа и два крушка круга. Мали круг циркулације одговоран је за размену крвотока и гаса у плућима, одакле се кисеоник са протоком крви доставља у срце, а одатле се тамо до великог круга циркулације и шири се у целом телу, пружајући дисање органа и ткива.
Еластични омотач, ограничавајући контракцију срчаног мишића, смањује функционалност срца, што није тако активно у пумпању крви и са ИТ кисеоник. У случају плућне фиброеластозе, њихова вентилација (осигенација) је поремећена, јасно је да ће мање кисеоника почети да уђе у крв, која чак и са нормалном функцијом срца ће допринети глади кисеоника (хипоксију) ткива и органа. [ 3]
Симптоми фиброеластозе
Срчана и плућна фиброеластоза су две врсте болести коју карактерише оштећена синтеза влакана унутар везивног ткива. Имају различите локализације, али обе су потенцијално опасне по живот јер су повезане са прогресивним или тешким срчаним и дисајним затајењем.
Плућна фиброеластоза је ретка врста интерстицијских болести овог важног органа дисајног система. Они укључују хроничне патологије плућне паренхиме лезија алвеоларних зидова (упала, поремећај њихове структуре и структуре), унутрашње облоге плућних капилара итд. Фиброеластоза се често сматра посебним ретким обликом прогресивне пнеумоније са тенденцијом фибротичких промена у плутаним ткивима.
Готово је немогуће открити болест на самом почетку, јер око 10 година можда на било који начин не подсећа на себе. Овај период се назива интервал светла. Почетак патолошких промена, које још не утичу на јачину размене плућа и гаса, могу се препознати случајно, вршити детаљан преглед плућа у вези са другом болешћу респираторног система или трауме.
Болест карактерише споро напредовање симптома, тако да се прве манифестације болести могу значајно одложити на време од почетка. Симптоми се постепено погоршавају.
Кашаљ и све већи недостатак даха су први знакови болести за пазили. Ови симптоми су често последица респираторне болести и зато могу дуго бити повезане са прехладом и његовим последицама. Диспнеа се често доживљава као срчани поремећај или промене у вези са годинама. Међутим, болест се дијагностикује код људи који се приближавају старости.
Грешке могу донијети и пацијенти и лекари их испитивају, што доводи до касно откривање опасне болести. Вриједно је да обратите пажњу на кашаљ, који је у фиброеластози непродуктивно, али не подстиче муколитика и експекторанс, већ их контролише средство за сузбијање кашља. Дуготрајни кашаљ ове природе је карактеристичан симптом плућне фиброеластозе.
Диспнеа је узрокована прогресивним респираторним кваром због задебљавања алвеоларних зидова и плеуре, смањење обима и броја алвеоларних шупљина у плућима (оргуљене паренхима се види на рендгенским зраком у облику саће). Симптом се појачава под утицајем физичког напора, прво значајно, а затим чак и мали. Како болест напредује, погоршава се, што постаје узрок инвалидитета и смрти пацијента.
Прогресија фиброеластозе прати погоршање општег стања: хипоксија доводи до слабости и вртоглавице, смањује телесну тежину (анорексија се развија), мењају се фалансе за нокте, попут бубњака, кожа постаје бледо, кожа постаје бледо.
Половина пацијената има неспецифичне симптоме у облику потешкоћа у дисању и боли у грудима, карактеристичне за пнеумотораксак (накупљање гасова у плеуралној шупљини). Ова аномалија се такође може догодити као последица трауме, примарне и секундарне болести плућа, неправилног третмана, тако да није могуће да се дијагноза постави на њему.
За фиброеластозу срца као и за патологију раста везивног ткива плућа, коју карактерише: бледа кожа, губитак тежине, слабост, која често има карактер напада, диспнеа. Такође може постојати постојана субфебрилна температура без знакова хладноће или инфекције.
Многи пацијенти доживљавају промену у величини јетре. Постаје увећан без симптома дисфункције. Отеклина ногу, лица, оружја и сакралног региона је такође могућа.
Карактеристична манифестација болести сматра се повећањем хидроутрицијске инсуфицијенције повезане са срчаном дисфункцијом. У овом случају, тахикардија (повећање броја откуцаја срца често се комбинује са аритмијама), краткоћа даха (укључујући одсуство физичког напора), цијаноза ткива (плаво бојање узроковано акумулацијом карбоксиХемоглобина у крви, тј. Једињење хемоглобина са угљен-диоксидом због оштећене проток крви), дијагностикује се.
Истовремено, симптоми се могу појавити одмах након рођења детета са овом патологијом, а већ неко време. На старије деце и одраслима, знакови озбиљног срчаног затајења обично се појављују у позадини инфекције дисајних путева, што дјелује као окидач. [ 4]
Фиброеластоза код деце
Ако је плућна фиброеластоза болест одраслих, често почиње у детињству, али већ дуже време не подсећа на себе, ова патологија ендокарда срца често се појављује пре рођења бебе и утиче на његов живот од првих тренутака рођења. Ова ретка, али тешка патологија изазива развој тешког затајења срца у новорођенчади, од којих многи умиру у року од две године. [ 5]
Ендокардална фиброеластоза у новорођенчади у већини случајева резултат је патолошких процеса који се јављају у бебином телу док је још увек утеро. Инфекције примљене од мајке, генетских мутација, абнормалности у развоју кардиоваскуларног система, наследне метаболичке болести - све то, према научницима, може довести до промена у везивног ткива у срчаним мембранама. Поготово ако је 4-7-месечни фетус изложен два или више фактора истовремено.
На пример, комбинација аномалија срчаног и коронарна судова (стеноза, атрезија, свега, ненормалан развој миокарда ћелија, итд.), Који доприноси исхемији ткива, у комбинацији са упални процес због инфекције практично напуштају детету да дечије не остави шансу да нема шансе да више или мање живота не остави шансу. Ако се оштећења у развоју органа и даље могу некако исправити, прогресивна фиброеластоза се може успорити само, али не очврснути.
Фетална срчана фиброеластоза се обично открива већ током трудноће током другог до трећег тромесечје ултрасонографији. Ултразвук и ехокардиографија на 20 до 38 недеља показали су хиперехогеничност, што указује на згушњавање и задебљање ендокардијума (чешће дифузне, мање често фокусно), промене величине и облика срца (оргуље се повећавају у величини и узима облик лопте или метак, унутрашње структуре се постепено спљоштене унутрашње структуре). [ 6]
У 30-35% случајева фиброеластоза је откривена пре 26 недеља гестације, у 65-70% - у наредном периоду. У више од 80% новорођенчади, фиброеластоза је комбинована са опструктивним срчаним оштећењима, тј. То је секундарно, упркос раном откривању. Хиперплазија леве коморе откривена је у половини болесне деце која објашњава високу преваленцију фиброеластозе ове структуре срца. Патологије Аорте и његов вентил, откривени су у трећини деце са продужењем ендокарда, такође довести до проширења (дилатације) леве коморе и оштећења његове функционалности.
Када је срчана фиброеластоза инструментално потврђена, лекари препоручују престанак трудноће. Скоро сва рођена деца чија је мајке одбила медицински побачај потврдио је знакове болести. Симптоми затајења срца, карактеристични за фиброеластозу, појављују се у року од годину дана (ретко у 2-3 години живота). Код деце са комбинованим обликом болести, знакови затајења срца откривају се из првих дана живота.
Конгенитални облици примарне и комбиноване фиброеластозе код деце најчешће имају брзи курс са развојем тешких затајења срца. Лоше здравље је назначено ниском активношћу, летаргијом детета, одбијања дојке због брзог умора, лошег апетита, повећано знојење. Све то доводи до чињенице да дете не добија добро. Бебина кожа је болно бледо, неки са плавкастом нијансе, најчешће на подручју насолабилног троугла.
Постоје знакови лоших имунитета, тако да таква деца често и брзо ухвате респираторне инфекције, компликовање ситуације. Понекад у првим данима и месецима живота дете није дијагностиковано циркулацијским поремећајима, али честе инфекције и болести плућа постају окидач за конгестивно затајење срца.
Додатни здравствени прегледи новорођенчади и новорођенчад са сумњивим или раније дијагностицираним фиброеластозом показали су ниски крвни притисак (хипотензија), повећало величину срца (кардиомегалија), пригушене тонове на срчаном испиту, понекад систоличка мрмљана карактеристична за инсуфицијенцију митралних вентила. Аудиција плућа приказује присуство пискања, што указује на загушење.
Оштећење ендокарда на левој комори често резултира слабљењем мишићног слоја срца (миокарда). Нормални ритам срца састоји се од два ритмички наизменично тонова. У фиброеластози се може појавити трећи (а понекад и четврти) тон. Овај патолошки ритам је добро звучан и подсећа на тро-мождани коњски галоп, па се зове галоп ритам.
Други симптом фиброеластозе код мале деце може се сматрати појавом грба срца. Чињеница је да су дечја ребра у раном постстраталном периоду остају нео-океал и заступљени су харлизним ткивом. Повећање величине срца доводи до чињенице да почне да притисне на "мека" ребра, као резултат тога који се савијају и узимају константно савијени облик напред (срчани грба). Код одраслих са фиброеластозом, грба срца се не формира због снаге и укочености ребра кости, чак и ако се све срчане структуре повећавају.
Само по себи формирање срчаног грбака означава само урођеним срчаним оштећењем без навођења његове природе. Али у сваком случају, повезано је са повећањем величине срца и његових комори.
Синдром едема у фиброеластози код деце ретко је дијагностицирана, али многе бебе имају увећану јетру која почиње да стрши у просеку 3 цм од ивице рибе лука.
Ако је фиброеластоза набављена (нпр., Као последица запалитичких болести срчане облоге), клиничка слика је најчешће споро прогресивна. Неко време, уопште не могу постојати симптоми, тада постоје благи знакови срчане дисфункције у облику краткоће даха током вежбања, повећани откуцаји срца, брзог умора и ниске физичке издржљивости. Мало касније јетра почиње да се повећа, едем и вртоглавице се појављују.
Сви симптоми стечене фиброеластозе су неспецифични, што отежава дијагнозу болести, подсећа на кардиомиопатије или јетре и бубрежне болести. Болест се најчешће дијагностикује у позорници тешког затајења срца, што негативно утиче на резултате лечења.
Компликације и посљедице
Треба рећи да су фиброеластоза срца и плућа озбиљне патологије, од којих ток зависи од различитих околности. Конгениталне срчане мане, које се могу хируршки у раном узрасту могу хируршки исправити, знатно комплицирати ситуацију, али још увек постоји прилично висок ризик од смрти (око 10%).
Верује се да ће се раније развијати болест, то ће бити озбиљније његове последице. То потврђује чињеница да у већини случајева урођена фиброеластоза у већини случајева има громобран или акутни курс са брзом прогресијом срчаног затајења. Развој акутног ЦХ у детету млађим од 6 месеци сматра се лошом прогностичком знаком.
У овом случају лечење не гарантује потпуни опоравак срчане функције, али само инхибира напредовање симптома срчаног затајења. С друге стране, одсуство таквог подржавајућег третмана доводи до смрти током прве две године живота бебе.
Ако се затајење срца открије у првих неколико дана или месецима бебиног живота, вероватно је да беба неће живети недељу дана. Одговор на лечење варира међу децом. У недостатку терапијског ефекта, практично нема наде. Али уз пружену помоћ, животни век болесног детета је кратко (од неколико месеци до неколико година).
Хируршка интервенција и корекција урођених срчаних оштећења која је изазвала фиброеластозу обично побољшава стање пацијента. Уз успешан хируршки третман хиперплазије леве коморе срца и испуњења захтева лекара, болест може стећи бенигни курс: срчани квар ће имати хронични курс без знакова напредовања. Иако постоји мала нада за такво исход.
Што се тиче стеченог облика срчане фиброеластозе, брзо стиче хронични курс и постепено напредује. Третман лекова може успорити процес, али не престати.
Фиброеластоза плућа без обзира на време појаве промена у паренхими и мембранама органа након светлосног периода, почне брзо напредовати и заправо убија особу за неколико година, изазивајући озбиљан респираторски затајење. Тужна ствар је да ефикасне методе лечења болести још увек нису развијене. [ 7]
Дијагностика фиброеластозе
Ендомиокардна фиброеластоза, чији су симптоми углавном откривени у раном узрасту, урођена је болест. Ако искључимо те ретке случајеве када је болест почела да се развија у старијем детињству и одраслој доби као компликација траума и соматских болести, патологија се може открити у пренаталном периоду, тј. Пре рођења.
Љекари верују да се патолошке промене у ендокардским ткивима, промене у облику феталног срца и неке карактеристике њеног рада, карактеристичне за фиброеластозу, могу се открити већ 14 недеља трудноће. Али то је још увек мало мали период и не може се искључити да се болест може манифестирати нешто касније, ближе трећем тромесечју трудноће, а понекад и неколико месеци пре испоруке. Из тог разлога, препоручује се да се клиничко ултразвучно скрининг фетусног срца изводи у интервалима од неколико недеља приликом праћења трудница.
На којим знаковима могу да имају лекари да сумњају на болест током следећег ултразвука? Много тога зависи од форме болести. Најчешће је фиброеластоза дијагностицирана у области леве коморе, али не увек се појави да се појави ова структура да се повећа. Поверени облик болести са повећањем леве коморе срца лако се одређује током ултразвучног прегледа сферичним обликом срца, чији је врхунска комода заступљена левом комором, општем повећањем величине органа, испуњава интервенструјног септума, испупчење интервенструларног септума. Али главни знак фиброеластозе је задебљање ендокарда, као и срчани септа са карактеристичним повећањем ехогенистичке такве структуре, које се одређује путем посебне ултразвучне студије.
Студија се врши помоћу посебне ултразвучне опреме са кардиолошким програмима. Фетална ехокардиографија није штетна за мајку и нерођено дете, али омогућава препознавање не само анатомских промена у срцу, већ и да одреди стање коронарних судова, присуство крвних судова у њима, промене у дебљини срчане мембране.
Фетална ехокардиографија прописана је не само у присуству абнормалности током интерпретације ултразвучних резултата, већ и у случају мајке инфекције (посебно вирусног), уноса снажних лекова, наследне предиспозиције, присуство метаболичких поремећаја, као и урођених метаболичних поремећаја, као и урођене срчане патологије у старије деце.
Фетална ехокардиографија може се користити за откривање других урођених облика фиброеластозе. На пример, фиброеластоза десне коморе, раширени поступак са истодобним укључивањем леве коморе и суседне структуре, срчани вентили, атрију, комбиноване облике фиброеластозе, ендомиокардне фиброеластозе са задебљањем вентрикуларне унутрашње мембране и укључивање дела миокарда (обично се у комбинацији са зидним мембраним мембранама и укључивање дијела миокарда).
Ендокардална фиброеластоза откривена је пренатално има веома лошу прогнозу, тако да лекари препоручују престанак трудноће у овом случају. Могућност погрешне дијагнозе искључена је путем поновљеног ултразвука феталног срца, која се врши 4 недеље након првог испитивања која је открила патологију. Јасно је да је коначна одлука о престанку или очувању трудноће препуштена родитељима, али они би требали бити свесни живота којем осуђују дете.
Ендокардална фиброеластоза се не открива увек током трудноће, посебно ако узмемо у обзир чињеницу да нису све будуће мајке регистроване на консултацији жена и пролазе превентивну ултразвучну дијагностику. Болест детета у њеној материци практично не утиче на стање труднице, па рођење болесне бебе често постаје непријатно изненађење.
У неким случајевима, и родитељи и лекари уче о бебиној болести неколико месеци након што се беба роди. У овом случају, лабораторијски тестови крви могу показати ништа, осим повећања концентрације натријума (хипернатремија). Али њихови резултати ће бити корисни у диференцијалној дијагнози да би се искључиле упалне болести.
Постоји нада за инструменталну дијагностику. Стандардни срчани испит (ЕКГ) посебно не открива у случајевима фиброеластозе. Помаже у препознавању поремећаја срца и електричне проводљивости срчаног мишића, али не прецизира узроке таквих поремећаја функционисања. Дакле, промена у ЕКГ напона (у млађој доби је обично подцењена, старије - напротив, претјерано висок) указује на кардиомиопатију, што може бити повезано не само са срчаним патологијама, већ и код метаболичких поремећаја. Тацхицардиа је симптом кардиолошких болести. А када су погођене и обоје коморе срца, кардиограм се уопште може појавити нормално. [ 8]
Рачунатна томографија (ЦТ) је одличан неинвазивно средство за откривање кардиоваскуларног калцификације и искључивање перикардитиса. [ 9]
Магнетна резонанца Снимка (МРИ) може бити корисна у откривању фиброеластозе јер је биопсија инвазивна. Анима за хипоинтензију у секвенци парфезије миокарда и хиперинтенсе обода у секвенци за одложено унапређење указује на фиброеластозу. [ 10]
Али то не значи да студију треба напустити, јер помаже у одређивању природе срчаног рада и степен развоја срчаног затајења.
Када се појаве симптоми затајења срца и пацијент се упућује на лекара, пацијент је такође прописано: рендгенски снимак грудног коша, рачунара или магнетне резонанције срца, ехокардиографија (ехокардиографија). У сумњивим случајевима, потребно је прибјежити биопсију срчаног ткива са наредним хистолошким испитивањем. Дијагноза је веома озбиљна, тако да захтева исти приступ дијагнози, мада се лечење мало разликује од симптоматске терапије ЦХД и затајења срца.
Али чак и тако пажљиво испитивање неће бити корисно ако се његови резултати не користе у диференцијалној дијагнози. Резултати ЕКГ-а могу се користити за разликовање акутне фиброеластозе од идиопатског миокардитиса, ексклузава перикардитис, стенозе аорте. У овом случају, лабораторијске студије неће показати знакове упале (леукоцитоза, повишена СЕ, итд.) И температурна мерења неће показати хипертермију.
Разликовати ендокардску фиброеластозу од изоловане немисобобовања митралне вентила и митралне срчане болести помаже анализима срчаних тонова и мрља, промене у величини атрија и историју.
Анализа анамнестичких података је корисна у разликовању између фиброеластозе и кардиове и аортне стенозе. У аортној стенози, очување ритма синуса и одсуство тромбоемболизма такође вреди приметити. Поремећај о сметњу ритма срца и тромба не примећују се на екскузативном перикардитису, али болест се манифестује грозницом и грозницом.
Диференцијација ендокардне фиброеластозе и конгестивне кардиомиопатије узрокује највеће потешкоће. У овом случају, иако фиброеластоза у већини случајева није праћено означеним поремећајима Цардиац проводљивости, има мање повољне прогнозе лечења.
Са комбинованим патологијама, потребно је обратити пажњу на било какве абнормалности откривене током ЦТ скенирања или ултразвука срца, јер урођене малформације значајно компликују ток фиброеластозе. Ако се комбинована ендокардијална фиброеластоза открије у интраутерином периоду, неприкладно је очувати трудноћу. Много је хуманије да га прекине.
Дијагноза плућне фиброеластозе
Дијагностицирање плућне фиброеластозе такође захтева од лекара одређеног знања и вештина. Чињеница је да су симптоми болести прилично хетерогени. С једне стране, они указују на загушене болести плућа (непродуктивни кашаљ, недостатак даха), а с друге стране могу бити манифестација срчане патологије. Стога се дијагноза болести не може смањити само на изјаву симптома и аускултације.
Крвни тестови пацијента помажу у искључивању упалних болести плућа, али не дају информације о квантитативним и квалитативним променама у ткивима. Присуство знакова еозинофилије помаже у разликовању болести од сличних манифестација плућне фиброзе, али не одбацује или потврђују чињеницу фиброеластозе.
Више индикативни се сматрају инструментима: Радиографија плућа и томографског студија респираторних органа, као и функционалне тестове које се састоје од одређивања респираторних количина, виталног капацитета плућа, притиска у оргуље.
У плућној фиброеластози, вреди обратити пажњу на смањење спољне респираторне функције мерене током спирометрије. Смањење активних алвеоларних шупљина има приметљив утицај на витални капацитет плућа (ВЦ) и задебљање зидова унутрашњих структура - на дифузијском капацитету органа (ДЦЛ), која пружа функције вентилације и гаса (једноставним речима да апсорбују карбонски диоксид.
Карактеристичне карактеристике плеуропаренцхималне фиброеластозе је комбинација ограниченог уласка у плућа (опструкција) и оштећена ширење плућа на инспирацију (ограничење), погоршање спољне рессацијске функције, умерене плућне хипертензије (повећани притисак у плућима), дијагностиковано у половини пацијената.
Биопсија ткива плућа показује карактеристичне промене у унутрашњој структури органа. Они укључују: фиброза Плеура и паренхима у комбинацији са еластозом алвеоларних зидова, накупљања лимфоцита у области збијених партиција алвеоли, трансформација фибробласта у нетакректно за њих мишићно ткиво, присуство едематозне течности.
Томограм приказује оштећење плућа у горњим деловима плућа у облику жаришта плеурског задебљавања и структурних промена у паренхими. Прерасло прикључно ткиво плућа по боји и својствима подсећа на мишићав, али јачина плућа се смањује. У паренхими се налазе прилично велика каријеса која садрже ваздух (цисте). Иреверзибилна фокусна (или дифузно) ширење бронхија и бронхила (вучна бронхиектаза), низак положај дијафрагме куполе су карактеристични.
Радиолошке студије у многим пацијентима откривају подручја "смрзнутог стакла" и "Хонеицомб Лунг", што указује на неравномерну вентилацију плућа због присуства жаришта згушњавања ткива. Отприлике половина пацијената је увећала лимфне чворове и јетру.
Фиброеластоза плућа треба да буде разликована од фиброзе узроковане паразитском инфекцијом и придруженом еозинофилијом, ендокард фиброеластозом, плућним вентилацијама и сликом "ХонеиомбБ плућа", аутоимуне болести хистиоцитозе Кс (један облик ове патологије са оштећењем на плућима назива се ХЕНД-СЦХУЛЛЕ-Крисцхен болест) Туберкулоза.
Третман фиброеластозе
Фиброеластоза, без обзира на његову локализацију, сматра се опасним и практично неизлечивом болешћу. Патолошке промене у Плеури и плућном паренхими не могу се обновити лековима. Па чак и употреба хормонских противупалних лекова (кортикостероида) у комбинацији са бронходилаторима не даје жељени резултат. Бронходилатори помажу да се лагано ослобађају пацијентово стање, ослобађајући опструктивни синдром, али не утичу на процесе који се дешавају у плућима, тако да се могу користити само као подршка терапијом.
Хируршко лечење плућне фиброеластозе је такође неефикасан. Једина операција која би могла да промени ситуацију је трансплантација донорског органа. Али трансплантација плућа, Алас, и даље има исту неповољну прогнозу. [ 11]
Према страним научницима, фиброеластоза се може сматрати једним од честих компликација трансплантације ћелијске ћелије плућа или коштане сржи. У оба случаја постоје промене у влакнима везивног ткива плућа, што утиче на функцију спољног дисања.
Болест без третмана (а до сада не постоји ефикасан третман) напредује, а у року од 1,5-2 године око 40% пацијената умире од респираторног квара. Очекивано трајање живота оних који су остали је такође озбиљно ограничен (до 10-20 година), као и способност рада. Особа постаје онемогућена.
Срчана фиброеластоза се такође сматра медицински неизлечивом болешћу, посебно ако је то урођена патологија. Обично деца не живе у доби од две године. Они се могу спасити само трансплантација срца, што је сама по себи тешка операција са високим степеном ризика и непредвидиве последице, посебно у тако младој доби.
Хируршки у неким бебама могуће је исправити урођене срчане аномалије, тако да не отежавају стање болесног детета. Са артеријском стенозом, практикује се за инсталирање дилатора пловила - схунт (аортокоронарни обилазници). Када се леве коморе срца прошири, његов облик је одмах обновљен. Али чак и таква операција не гарантује да дете може да уради без трансплантације. Око 20-25% беба преживљава, али пате од срчаног затајења, све њихове животе, тј. Не сматрају се здравим.
Ако је болест стечена, вреди борити се за живот детета уз помоћ лекова. Али то би требало схватити да се раније појављује ранија болест, то ће се теже борити против тога.
Третман лекова је усмерен на борбу против и спречавања погоршања срчаног затајења. Пацијенти су прописани такви кардионски лекови:
- Инхибитори ангиотензина-конверзије (аце) који утичу на крвни притисак и чувају га нормално (цаптоприл, еналаприл, беназеприл итд.),
- Бета-Адреноцлоцкери који се користе за лечење поремећаја срчаног ритма, артеријске хипертензије, превенције инфаркта миокарда (анаприлин, бисопролол, метопролол),
- Срчани гликозиди, који је са продуженом употребом не само да подржавају срчану функцију (повећати садржај калијума у кардиомиоцитима и побољшавају проводљивост миокарда), али такође може мало смањити степен ендокарда за задебљање (дигоксин, питоксин, стропхин)
- Диуретици уштеде калијума (Спиронолактон, Вероспирон, Декриз), спречавање едема ткива,
- Антитромботска терапија антикоагулансима (кардиомагнил, магницор), спречавање формирања крвних угрушака и ослабљене циркулације крви у коронарној посуди.
У урођеној ендокардној фиброеластози, текући подржавајући третман не промовише опоравак, али смањује ризик од смрти од затајења срца или тромбоемболизма за 70-75%. [ 12]
Лекови
Као што видимо, лечење ендокардне фиброеластозе не разликује се много од оног затајења срца. У оба случаја кардиолози узимају у обзир озбиљност кардиопатије. Рецепт за лекове је строго индивидуализовано, узимајући у обзир пацијентове доба, коморбидете, облик и степен затајења срца.
У лечењу стечене ендокардне фиброеластозе постоје 5 група дроге. Размотримо један лек из сваке групе.
"ЕНАЛАПРИЛ" - дрога из групе АЦЕ инхибитора, доступна у облику таблета различитог дозе. Љека повећава коронарни проток крви, изражава артерије, смањује крвни притисак без утицаја на церебралну циркулацију, успорава и смањује ширење леве коморе срца. Лек побољшава снабдевање крвљу миокардом, смањење ефеката исхемије, благо смањује коагулацију крви, спречавање формирања крвних угрушака, има благи диуретички ефекат.
У затајењу срца, лек је прописан на период дужи од шест месеци или на трајној основи. Лек је започет са минималном дозом (2,5 мг), постепено га повећава за 2,5-5 мг свака 3-4 дана. Стална доза ће бити она која добро подноси пацијента и одржава крвни притисак у нормалним границама.
Максимална дневна доза је 40 мг. Може се узети једном или поделити у 2 дозе.
У случају да је БП постављен испод нормалне, доза лека се постепено смањује. Нагло прекида третман са "ЕНАЛАПРИЛ" није дозвољено. Препоручује се да се доза одржавања од 5 мг дневно.
Лек је намењен лечењу одраслих пацијената, али може се прописати детету (сигурност није званично успостављена, већ у случају фиброеластозе, живот малог пацијента је у питању, тако да је однос ризика узимао у обзир однос ризика). АЦЕ инхибитор није прописан пацијентима са нетолеранцијом на компоненте лека, у порфирији, трудноћи и током дојења. Ако је пацијент претходно имао Куицкеове едем на позадини узимања било каквих лекова ове групе, забрањено је "Еналаприл".
Треба приметити опрез када прописује лек пацијентима са истодобним патологијама: тешка болест бубрега и јетре, хиперкалемија, хипералдостеронизам, аорте или стеноза вентила, системске патологије везивног ткива, срчане исхемије, церебралне болести, дијабетес мелитус, чиребралне болести, херебралне болести, матична болест, матична болест, болести мелитуса, матичне болести, херебралне болести, матичне болести, матичне болести, чир.
Током лечења леком не узимају конвенционалне диуретике како би се избегла дехидрација и снажан хипотензиван ефекат. Подобна управа са диуретицима који штеде калијум захтева подешавање дозе, јер постоји висок ризик од хиперкалемије, што заузврат провоцира поремећаје срчаног ритма, конвулзивне нападе, смањење мишићног тона, већу слабост итд
Дрога "Еналаприл" се обично добро толерише, али неки пацијенти могу развијати нежељене ефекте. Најчешће се сматра да је: тешки пад крвног притиска до колапса, главобоље и вртоглавице, поремећај сна, већа умор, реверзибилно умањење равнотеже, рочишта и визије, кашаљка, кашљевање производње крви и урина, обично указују на нетачну функцију јетре и урин и мокраће. Могуће: Губитак косе, смањен сексуални погон, симптоми "врућих трептаја" (осећај топлоте и палпитација срца, хиперемиа коже лица итд.).
"Бисопролол" - Бета-Адреноблоцкер са селективним акцијама, који има хипотензиван и анти-исхемијски ефекат, помаже у борби против манифестација тахикардије и аритмије. Буџетски значи у облику таблета, спречавајући напредовање срчаног затајења у ендокардној фиброеластози. [ 13]
Као и многи други лекови прописани за ЦХД и ЦХФ, "Бисопролол" је дуго прописано. Пожељно је да га узмете ујутро пре или током јела.
Што се тиче препоручених доза, они су изабрани појединачно у зависности од вредности БП и оних лекова који су прописани паралелно са овим леком. У просеку, појединачна (ака дневна) доза је 5-10 мг, али у случају незнатног повећања притиска може се смањити на 2,5 мг. Максимална доза која се може применити пацијенту са нормално функционалним бубрезима је 20 мг, али само у случају стабилног високог БП-а.
Повећање назначених доза је могуће само уз дозволу лекара. Али у тешким јетрима и бубрежним болестима 10 мг се сматра максималном дозвољеном дозом.
У сложеном лечењу срчаног затајења у позадини дисфункције леве коморе, који се најчешће дешава у фиброеластози, бира се ефикасна доза постепено повећавајући дозу за 1,25 мг. У исто време, започните са најнижом могућу дозу (1,25 мг). Повећање дозирања се врши у интервалима од 1 недеље.
Када доза достигне 5 мг, интервал се повећава на 28 дана. Након 4 недеље, доза се повећава за 2,5 мг. Придржавање таквог интервала и норме, достиже се 10 мг, који ће пацијент морати дуго да траје или трајно.
Ако се ова доза слабо толерише, постепено се своди на удобну дозу. Повлачење из лечења бета блокатора такође не би требало да буде нагло.
Лек се не треба давати у случају преосјетљивости на активне и помоћне материје лека, акутног и декомпензованог срчаног затајења, кардиогени шок, брадикардија, стабилан ниски крвни притисак и неке друге срчане крвне притиска и неке друге срчане патологије, тешка бронхијална астма, бронхообстрацијско-астма, метабообстрацијско циркулационе поремећаје.
Треба приметити опрез приликом прописивања сложеног третмана. Стога се не препоручује комбиновати "бисопролол" са неким антиаритмичким средствима (куинидин, лидокаин, фенитоин, итд.), Антагонисте калцијума и централне хипотензивне лекове.
Непријатни симптоми и поремећаји који су могући током лечења "Бисопролол": Повећани умор, главобоље, врући трептање, пад спавања, пад спавања и вртоглавица при изласку од кревета, оштећење слуха, поремећаја ГИ-а, поремећаја и грчева и грчева. Понекад пацијенти се жале на поремећаје периферног циркулације, који се манифестују као смањење температуре или укочености екстремитета, посебно прстију и ножних прстију.
У присуству истодобних болести бронхопулмоналног система, бубрега, јетре, дијабетеса мелитуса, ризик од штетних ефеката је већи, што указује на погоршање болести.
"Дигокин" је популарно буџетски срчани гликозид заснован на фокусирању Фокглове, која је строго распоређена на рецепт лекара (у таблетима) и треба да се користи под његовом надзором. Третман убризгавања врши се у болничким условима у случају погоршања ЦХД-а и ЦХФ-а, таблете су прописане на трајној основи у минимално ефикасним дозама, јер лек има токсичан и налик на токсично.
Терапијски ефекат је да промени снагу и амплитуду контракција миокарда (даје срчану енергију, подржава га у условима исхемије). Лек такође има вазодилаторно (смањује загушења) и неке диуретичке акције, што помаже у ослобађању едема и смањити снагу респираторног затајења, који се манифестује као диспнеја.
Опасност од "дигоксина" и других срчаних гликозида је да у предозиру могу изазвати поремећаје срчаног ритма узроковане повећаном узбудљивошћу миокарда.
У погоршању ЦХД-а, лек се даје као ињекције, одабиром појединачне дозе узимајући у обзир озбиљност стања и старости пацијента. Када се стање стабилише, лек је пребачен на таблете.
Обично је стандардна појединачна доза лека 0,25 мг. Учесталост администрације може варирати од 1 до 5 пута дневно са једнаким интервалима. У акутној фази ЦХФ-а, дневна доза може достићи 1,25 мг, када се стање стабилизује на трајној основи, потребно је преузети дозу одржавања од 0,25 (мање од 0,5) мг дневно.
Када се прописује лек за децу, тежина пацијента узима се у обзир. Ефикасна и сигурна доза израчунава се као 0,05-0,08 мг по кг телесне тежине. Али лек се не даје континуирано, али за 1-7 дана.
Дозирање срчаног гликозида треба прописати лекар, узимајући у обзир стање и старост пацијента. У овом случају је веома опасно подесити дозе самостално или узимати 2 лекова са таквим акцијама истовремено.
"Дигоксин" није прописан у нестабилној ангини пекторис, обележени поремећаји срчаног ритма, АВ блок срца 2-3 степена, срчане тампонаде, адамс-стокес-моргански синдром, изоловани стеноза бицуспид-стоке-моргана и аортична стеноза, урођену срцу аномалија зване волфф-паркинсон-бели синдром, хипертрофична опструктивна кардиомиопатија Пери- и миокардитис, торакална анеуризма атеризма, хиперцалцемија, хипокалемија и неке друге патологије. Листа контраиндикација је прилично велика и укључује синдроме са вишеструким манифестацијама, тако да одлука о могућности коришћења овог лека може дати само специјалиста.
Дигоксин такође има нуспојаве. Они укључују поремећаје срчаног ритма (као последица неправилно одабране дозе и предострожности), погоршање апетита, мучнине (често са повраћањем), поремећаја столице, тешке слабости и високих умора, главобоље, појава "лети" пред очима, смањени су поремећаји на тромбоциту, алергијске реакције, а алергијске реакције. Најчешће је појава ових и других симптома повезана са заузимањем велике дозе лека, мање често са продуженом терапијом.
"Спиронолактон" се односи на антагонисте минералнокортикоида. Има диуретички ефекат, промовисање излучивања натријума, хлора и воде, али задржавање калијума, неопходних за нормално функционисање срца, јер је његова проводљива функција заснована углавном на овом елементу. Помаже у ослобађању едема. Користи се као помоћ у конгестивном затајењу срца.
Лек се даје у зависности од фазе болести. У акутном погоршању, лек се може давати као ињекције и у таблетима у дози од 50-100 мг дневно. Када је стање стабилизовано, доза од 25-50 мг прописана је већ дуже време. Ако је равнотежа калијума и натријума поремећен у правцу смањења првог, доза се може повећати док се не успостави нормална концентрација елемената у траговима.
У педијатрији се израчунавање ефикасне дозе заснива на омјеру 1-3 мг спиронолактона за сваки килограм телесне тежине пацијента.
Као што видимо, такође, овде, избор препоручене дозе је индивидуализован, као и у рецепту многих других лекова који се користе у кардиологији.
Контраиндикације за употребу диуретика могу бити: вишак калијума или ниског нивоа натријума у телу, патологија повезана са одсуством мокрења (ануриа), тешких болести бубрега са оштећеном функцијом бубрега. Лек није прописан трудницама и старачким мајкама, као и онима који имају нетрпељивост на компоненте лека.
ОПРЕЗ У употреби лека треба посматрати код пацијената са АВ срчаним блоком (могуће погоршавање), вишак калцијума (хиперкалкемија), метаболичка ацидоза, дијабетес мелитус, менструални поремећаји, болест јетре.
Узимање лека може проузроковати главобоље, поспаност, поремећаје равнотеже и координације покрета (атаксијум), увећавање млечних жлезда и оштећене потенце, промене узорака менструације и претерано губитак косе, епигастричности и поремећаји биланса, цреваризам, бубрега и поремећаја бијела и претерана болова и балансима. Могуће су кожне и алергијске реакције.
Обично се поштују неповољни симптоми када се прекорачи потребна доза. Отеклина се може догодити у случају недовољне дозе.
"Магницор" - лек који спречава формирање крвних угрушака, засновано на ацетилсалицилној киселини и магнезијум хидроксиду. Једно од ефективних средстава антитроммотске терапије прописане за затајење срца. Има аналгетски, противупално, антиагрегантни ефекат, утиче на респираторну функцију. Магнезијум хидроксид смањује негативан ефекат ацетилсалицилне киселине на слузну ГИ тракта.
Код ендомиокардне фиброеластозе, лек је прописан за профилактичке сврхе, тако да је минимална ефикасна доза 75 мг, што одговара 1 таблету. У срчаној исхемији због тромбозе и накнадног сужавања коронарног лумена, почетна доза је 2 таблете, а доза одржавања одговара профилактичкој дози.
Прекорачење препоручених доза значајно повећава ризик од крварења који је тешко зауставити.
Дозе су назначене за одрасле пацијенте због чињенице да лек садржи ацетилсалицилну киселину, чија је управа млађих од 15 година можда имала озбиљне последице.
Лек се не даје пацијентима педијатријског и младе адолесцентства, у случају нетолеранције на ацетилсалицилну киселину и остале компоненте астме, "аспирин" астма (у анамнези), акутни ток ерозивног гастритиса, пептичког чира, хеморагичне дијатезе, тешке болести јетре и бубрега, у случају озбиљног декомпентираног срчаног затајења.
У трудноћи се "Магницор" прописује само ако је апсолутно неопходно и само у 1-2 тромесечја, узимајући у обзир могуће негативан утицај на плод и ток трудноће. У трећем тромесечју трудноће, такав третман је непожељан, јер доприноси смањењу контрактилности материце (продужени рад) и може проузроковати озбиљно крварење. Фетус може патити од плућне хипертензије и дисфункције бубрега.
Нежељени ефекти лека укључују симптоме са стране ГИ тракта (диспепсија, епигастрична и бол у трбуху, неки ризик од крварења желуца са развојем анемије недостатка гвожђа). Насално крварење, крварење десни и органа мокраћних система могуће је против позадине управе на лекове,
У случају предозирања, могућа је вртоглавица, несвестица, звоњење у ушима. Алергијске реакције нису неуобичајене, посебно против позадине преосјетљивости на салицилате. Али анафилаксија и дисајни записи су ретке нежељене реакције.
Избор лекова као део сложене терапије и препоручених доза треба строго индивидуализовати. Посебно треба да се врши опрез у лечењу трудница, неге материје, деце и старијих особа.
Народни третман и хомеопатија
Срчана фиброеластоза је озбиљна и тешка болест са карактеристичним прогресивним курсом и практично нема шансе за опоравак. Јасно је да је ефикасан третман такве болести са народним лековима немогуће. Рецепти народних лекова, који се углавном смањују на третман биља, могу се користити само као помоћни средства и само уз дозволу лекара, како не закомпликовање већ лоше прогнозе.
Што се тиче хомеопатских лекова, њихова употреба није забрањена и може бити део сложеног лечења затајења срца. Међутим, у овом случају то није толико о третману о превенцији прогресије ЦХФ-а.
Лековима треба прописати искусни хомеопат и питања о могућности њихове укључивања у сложену терапију су у надлежности лекара који похађају.
Који хомеопатски лекови помажу у одлагању напредовања срчаног затајења фиброеластозе? У акутном затајењу срца, хомеопате се окрећу следећим лековима: арсеницум албум, антимонијум тартарицум, карбо вегетабилис, ацид оксалицум. Упркос сличности индиција у избору ефикасних лекара на лека ослања се на спољне манифестације исхемије у облику цијанозе (њеног степена и преваленције) и природе синдрома боли.
У ЦЦН-у, терапија одржавања може укључивати: Лахесис и Наиу, Лицопус (у почетним фазама за увећање срца), Лауроцеразус (за диспнеју у мировању), Латродецтус Мацланс (за патологије вентила), Хавтхорн препарате (посебно корисно у ендомиокардним лезијама).
У случају палпитација, за симптоматско лечење може се прописати: Спигелиа, глоноинум (за тахикардија), аурум металицум (за хипертензију).
Гринделиа, Спонгиа и Лахегис могу се користити за смањење тежине недостатка даха. Да би се контролирала срчана бола, може се прописати: Кактус, Цереус, Наја, Цурум, да се ослободи анксиозности на овој позадини - Ацонитум. У развоју срчане астме су наведене: дигиталис, лауроцеразус, ликопус.
Превенција
Превенција стечене фиброеластозе срца и плућа састоји се у превенцији и благовременом лечењу заразних и упалних болести, посебно када је у питању утицај на виталне органе. Ефикасно поступање са основним болестима помаже у спречавању опасних последица, што је тачно фиброеластоза. Ово је одличан разлог да се добро брине о вашем здрављу и здравље следећих генерација, такозвани рад за здраву будућност и дуговечност.
Прогноза
Промјене у везивног ткива у срчаном и плућном фиброеластоси сматрају се неповратним. Иако неки лекови са дугорочном терапијом могу мало смањити дебљину ендокарда, они не гарантују лек. Иако је стање увек фатално, прогноза је и даље релативно неповољна. Четверогодишња стопа преживљавања је 77%. [ 14]
Најгора прогноза, као што смо већ напоменули, је у урођеној срчаној фиброеластози, гдје су манифестације срчаног затајења већ видљиве у првих недеља и месецима дететовог живота. Само трансплантација срца може да спаси бебу, што је по себи ризична операција у тако раном периоду и то би требало да се уради пре две године. Таква деца обично више не живе више.
Остале операције могу избећи само рану смрт детета (а не увек), али не могу у потпуности излечити дете за затајење срца. Смрт се дешава са декомпенсацијом и дисајним затајењем.
Прогноза плућне фиброеластозе зависи од тока болести. У развоју муње симптома, шансе су изузетно ниске. Ако болест постепено напредује, пацијент може да живи око 10-20 година, све до почетка респираторног квара због промена у алвеоли плућа.
Многе интрактивне патологије могу се избећи следећим превентивним мерама. У случају срчане фиброеластозе, пре свега је спремност оних фактора који могу утицати на развој срчаног и циркулаторног система фетуса (са изузетком наследне предиспозиције и мутације, пре чега су лекари немоћни). Ако се не могу избећи, рана дијагноза помаже да се открије патологију у позорници када је могуће прекинути трудноћу, што се у овој ситуацији сматра хуманим.

