Медицински стручњак за чланак
Нове публикације
Фиброеластоза
Последње прегледано: 05.07.2025

Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
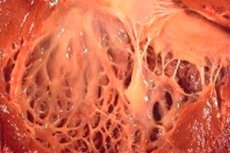
У медицини, термин „фиброеластоза“ односи се на промене у везивном ткиву тела које покрива површину унутрашњих органа и крвних судова, узроковане поремећајем у расту еластичних влакана. Истовремено, примећује се задебљање зидова органа и њихових структура, што нужно утиче на функционисање виталних система тела, посебно кардиоваскуларног и респираторног система. То заузврат повлачи за собом погоршање благостања пацијента, посебно током физичког напора, што утиче на квалитет и трајање живота.
Епидемиологија
Генерално, болести праћене променама везивног ткива, што резултира задебљањем мембрана и преграда унутрашњих органа, могу се поделити у 2 групе: срчана фиброеластоза и плућна фиброеластоза. Патологија срца може бити и конгенитална и стечена; код плућног облика болести говоримо о стеченој болести.
Плућна фиброеластоза почиње да се развија у средњим годинама (ближе 55-57 година), мада се у половини случајева порекло болести мора тражити у детињству. Карактеристичан је „лаки“ период, када су симптоми болести одсутни. Истовремено, болест нема полне преференције и може подједнако утицати и на жене и на мушкарце. Ова прилично ретка патологија карактерише се променама у ткивима плеуре и паренхима (функционалних ћелија) плућа, углавном у горњем режњу плућа. Пошто етиологија и патогенеза болести остају нејасне, болест се класификује као идиопатска патологија. Према медицинској терминологији, назива се „плевропаренхиматозна фиброеластоза“. [ 1 ]
Срчана фиброеластоза је општи назив за патологију срчаних мембрана, коју карактерише њихово задебљање и смањена функционалност. Конгенитални облици патологије карактеришу се дифузним (распрострањеним) задебљањем унутрашње мембране срца. То је танко везивно ткиво које облаже шупљину срца (његове делове) и формира његове залиске.
Код одраслих пацијената се обично дијагностикује фокални облик болести, када унутрашња површина срца изгледа као да је прекривена мрљама јачег и дебљег ткива (може укључивати не само зарасла влакна, већ и тромботичке масе).
У половини случајева срчане фиброеластозе, не само да зид органа постаје дебљи, већ и залисци (бикуспидални митрални између атријума и истоимене коморе, трикуспидални аортни између леве коморе и аорте, плућни између десне коморе и плућне артерије). То заузврат може пореметити функционисање залистака и изазвати сужавање артеријског отвора, који је већ мали у поређењу са другим шупљинама срца.
У медицинској терминологији, ендокардијална фиброеластоза се назива ендокардијална фиброеластоза (пренатална фиброеластоза, ендокардијална склероза, фетални ендокардитис, итд.). Али прилично често и средњи мишићни слој срчане мембране може бити укључен у процес. [ 2 ]
Аномалије у структури миокарда (мишићног слоја срца, који се састоји од кардиомиоцита), генске мутације и тешки инфективни процеси могу изазвати уобичајени облик фиброеластозе, када у процес није укључен само ендокард, већ и миокард. Обично се диспластични процеси у ендокарду, узроковани различитим разлозима, јављају на граници његовог контакта са мишићном мембраном, нарушавајући контрактилност овог слоја. У неким случајевима долази чак и до урастања унутрашњег слоја у миокард, замене кардиомиоцита фибробластима и влакнима, што утиче на проводљивост нервних импулса и ритмички рад срца.
Компресија крвних судова у дебљини срчане мембране задебљаним миокардом нарушава исхрану миокарда (миокардна исхемија), што заузврат може довести до некрозе ткива срчаног мишића.
Ендокардијална фиброеластоза са оштећењем миокарда срца назива се субендокардијална или ендомиокардијална фиброеластоза.
Према статистици, у већини случајева ове ретке болести (само 0,007% од укупног броја новорођенчади) дијагностикује се фиброеластоза леве коморе срца, мада се у неким случајевима процес шири и на десну комору и преткоморе, укључујући и вентиле који их раздвајају.
Срчана фиброеластоза је често праћена оштећењем великих коронарних крвних судова, такође прекривених везивним ткивом. У одраслом добу се често јавља на позадини прогресивне васкуларне атеросклерозе.
Болест се чешће региструје у тропским афричким земљама међу популацијама са ниским животним стандардом, што је олакшано лошом исхраном, честим инфекцијама и одређеним намирницама и биљкама које се конзумирају као храна.
Задебљање ендокардија се такође примећује у последњој фази Лефлеровог фибропластичног ендокардитиса, који углавном погађа мушкарце средњих година. Патогенеза ове болести је такође повезана са инфективним агенсима који изазивају развој тешке еозинофилије, што је типичније за унутрашње паразитске инфекције. У овом случају, ткива тела (првенствено срчани мишић и мозак) почињу да доживљавају недостатак кисеоника (хипоксију). Упркос сличности симптома срчане фиброеластозе и Лефлеровог фиброзног ендокардитиса, лекари их сматрају потпуно различитим болестима.
Узроци фиброеластоза
Фиброеластоза се односи на промене везивног ткива у виталним органима: срцу и плућима, што је праћено поремећајем функције органа и одражава се на изгледу и стању пацијента. Лекари знају за ову болест деценијама. Фиброеластоза унутрашњег омотача срца (ендокарда) описана је још почетком 18. века, а сличне промене на плућима почеле су да се разматрају 2 и по века касније. Међутим, лекари још увек нису постигли коначан договор о узроцима патолошке пролиферације везивног ткива.
Остаје нејасно шта тачно узрокује поремећај раста и развоја везивних влакана. Али научници идентификују одређене факторе ризика за такве промене, сматрајући их могућим (али не и коначним) узроцима болести.
Дакле, у патогенези плућне фиброеластозе, која се сматра болешћу зрелих људи, посебна улога се даје рекурентним инфективним лезијама органа, које се налазе код половине пацијената. Инфекције изазивају упалу плућног ткива и плеуре, а дуготрајна упала предиспонира њихову фиброзну трансформацију.
Неки пацијенти имају породичну историју фиброеластозе, што указује на наследну предиспозицију. У њиховим телима су пронађена неспецифична аутоантитела, која изазивају дуготрајне инфламаторне процесе нејасне етиологије.
Постоји мишљење да фиброзне промене у плућном ткиву могу бити узроковане гастроезофагеалном рефлуксном болешћу. Иако је ова веза највероватније индиректна. Такође се сматра да је ризик од фиброеластозе већи код оних који пате од кардиоваскуларних болести или плућне тромбозе.
Плућна фиброеластоза у младости и адолесценцији може подсетити на себе током трудноће. Обично је болест скривена око 10 година или више, али се може манифестовати и раније, вероватно због повећаног оптерећења на тело будуће мајке и хормонских промена, али још увек нема тачног објашњења. Ипак, слична слика развоја болести примећена је код 30% испитаних пацијената репродуктивног доба.
Сама трудноћа не може изазвати болест, али може убрзати развој догађаја, што је веома тужно, јер је стопа смртности од болести веома висока, а животни век са фиброеластозом кратак.
У већини случајева, срчана фиброеластоза може се приписати дечјим болестима. Конгенитална патологија се открива у пренаталном периоду код фетуса старости 4-7 месеци, али се дијагноза може потврдити тек након рођења детета. У патогенези овог облика болести разматра се неколико могућих негативних фактора: заразне и инфламаторне болести мајке пренете на фетус, абнормалности у развоју срчаних мембрана, оштећено снабдевање крвљу срчаног ткива, генетске мутације, недостатак кисеоника.
Верује се да међу инфекцијама, вируси дају највећи патогенетски допринос развоју срчане фиброеластозе, јер се уграђују у ћелије тела, уништавају их и мењају својства ткива. Неформирани имуни систем фетуса не може му пружити заштиту од ових патогена, за разлику од имунитета будуће мајке. Потоња можда неће искусити последице вирусне инфекције, док код фетуса интраутерина инфекција може изазвати појаву разних аномалија.
Неки научници сматрају да одлучујућу улогу у патогенези инфективног облика фиброеластозе игра инфекција која погађа фетус до 7 месеци старости. Касније може изазвати само инфламаторне болести срца (миокардитис, ендокардитис).
Аномалије у развоју мембрана и вентила срца могу бити изазване и запаљенским процесом и неадекватним аутоимуним реакцијама, због чега ћелије имуног система почињу да нападају сопствене ћелије тела.
Генске мутације узрокују абнормални развој везивног ткива, јер гени садрже информације о структури и понашању протеинских структура (посебно протеина колагена и еластина).
Хипоксија и исхемија срчаног ткива могу бити последица абнормалног развоја срца. У овом случају говоримо о секундарној фиброеластози, изазваној конгениталним срчаним манама (КСМ). То укључује аномалије које узрокују опструкцију (оштећену проходност срца и његових крвних судова):
- стеноза или сужење аорте близу вентила,
- коарктација или сегментно сужење аорте на споју њеног лука и силазног дела,
- атрезија или одсуство природног отвора у аорти,
- неразвијеност срчаног ткива (најчешће леве коморе, ређе десне коморе и преткоморе), што утиче на пумпну функцију срца.
Постоји мишљење да токсикоза током трудноће такође може деловати као предиспонирајући фактор за фиброеластозу код фетуса.
У постнаталном периоду, развој срчане фиброеластозе могу олакшати инфективне и инфламаторне болести органских мембрана, хемодинамски поремећаји као последица повреда, васкуларна тромбоемболија, хеморагија миокарда, метаболички поремећаји (повећано стварање фибрина, поремећаји метаболизма протеина и гвожђа: амилоидоза, хемохроматоза). Исти разлози узрокују развој болести код одраслих.
Патогенеза
Везивно ткиво је посебно ткиво људског тела које је део скоро свих органа, али не учествује активно у њиховим функцијама. Везивном ткиву се приписују потпорне и заштитне функције. Формирајући неку врсту скелета (оквира, строме) и ограничавајући функционалне ћелије органа, оно обезбеђује његов коначни облик и величину. Имајући довољну чврстоћу, везивно ткиво такође штити ћелије органа од уништења и повреда, спречава продор патогена, а уз помоћ посебних ћелија макрофага апсорбује застареле структуре: мртве ћелије ткива, стране протеине, отпадне компоненте крви итд.
Ово ткиво се може назвати помоћним, јер не садржи ћелијске елементе који обезбеђују функционалност једног или другог органа. Ипак, његова улога у животу тела је прилично велика. Као део мембрана крвних судова, везивно ткиво обезбеђује безбедност и функционалност ових структура, због чега се врши исхрана и дисање (трофизам) околних ткива унутрашњег окружења тела.
Постоји неколико врста везивног ткива. Мембрана која покрива унутрашње органе назива се растресито везивно ткиво. То је полутечна, безбојна супстанца која садржи таласаста колагенска влакна и права еластинска влакна, између којих су насумично расуте различите врсте ћелија. Неке од ових ћелија (фибробласти) су одговорне за формирање влакнастих структура, друге (ендотелиоцити и мастоцити) формирају провидну матрицу везивног ткива и производе посебне супстанце (хепарин, хистамин), друге (макрофаги) обезбеђују фагоцитозу итд.
Друга врста фиброзног ткива је густо везивно ткиво, које не садржи велики број појединачних ћелија, које се пак дели на бело и жуто. Бело ткиво се састоји од чврсто збијених колагенских влакана (лигаменти, тетиве, периостеум), а жуто ткиво од хаотично испреплетаних еластинских влакана са инклузијама фибробласта (део лигамената, мембране крвних судова, плућа).
Везивна ткива такође укључују: крв, масно, коштано и хрскавично ткиво, али нас она још не занимају, јер, говорећи о фиброеластози, мислимо на промене у влакнастим структурама. А еластична и отпорна влакна налазе се само у растреситим и густим везивним ткивима.
Синтеза фибробласта и формирање влакана везивног ткива из њих регулисано је на нивоу мозга. Ово обезбеђује константност његових карактеристика (чврстоћа, еластичност, дебљина). Ако се, због неких патолошких разлога, поремети синтеза и развој помоћног ткива (повећава се број фибробласта, мења се њихово „понашање“), долази до пролиферације јаких колагенских влакана или промене раста еластичних (остају кратка, увијају се), што доводи до промене својстава мембране органа и неких унутрашњих структура прекривених везивним ткивом. Она добијају већу него потребну дебљину, постају гушћа, јача и нееластичнија, подсећајући на фиброзно ткиво у лигаментима и тетивама, чије истезање захтева велики напор.
Такво ткиво се не растеже добро, ограничавајући покрете органа (аутоматски ритмички покрети срца и крвних судова, промене величине плућа током удисаја и издисаја), па отуда поремећај снабдевања крвљу и респираторних органа, што доводи до недостатка кисеоника.
Чињеница је да се снабдевање крвљу тела врши захваљујући срцу, које ради као пумпа, и два круга циркулације крви. Плућна циркулација је одговорна за снабдевање крвљу и размену гасова у плућима, одакле се кисеоник са протоком крви доставља срцу, а одатле у системску циркулацију и дистрибуира по целом телу, обезбеђујући дисање органима и ткивима.
Еластична мембрана, ограничавајући контракцију срчаног мишића, смањује функционалност срца, које не пумпа крв тако активно, а са њом и кисеоник. Код фиброеластозе плућа, њихова вентилација (оксигенација) је оштећена, јасно је да мање кисеоника почиње да улази у крв, што ће, чак и уз нормалну функцију срца, допринети кисеоничком гладовању (хипоксији) ткива и органа. [ 3 ]
Симптоми фиброеластоза
Кардијална и плућна фиброеластоза су две врсте болести које карактерише поремећај синтезе влакана у везивном ткиву. Имају различите локализације, али обе су потенцијално опасне по живот, јер су повезане са прогресивном или тешком срчаном и респираторном инсуфицијенцијом.
Плућна фиброеластоза је ретка врста интерстицијалне болести овог важног органа респираторног система. То укључује хроничне патологије плућног паренхима са оштећењем алвеоларних зидова (упала, поремећај њихове структуре и структуре), унутрашње облоге плућних капилара итд. Фиброеластоза се често сматра посебним ретким обликом прогресивне пнеумоније са тенденцијом ка фиброзним променама у ткивима плућа и плеуре.
Готово је немогуће открити болест на самом почетку, јер се она можда неће подсећати на себе око 10 година. Овај период се назива јасан интервал. Почетак патолошких промена које још не утичу на запремину плућа и размену гасова може се открити случајно, током детаљног прегледа плућа у вези са другом болешћу респираторног система или повредом.
Болест карактерише споро напредовање симптома, тако да прве манифестације болести могу бити значајно одложене у времену од њеног почетка. Симптоми се постепено интензивирају.
Први знаци болести на које вреди обратити пажњу су кашаљ и све већи кратак дах. Такви симптоми често постају последица претходне респираторне болести, тако да се могу дуго повезивати са прехладом и њеним последицама. Кратак дах се често доживљава као срчани поремећај или промене повезане са старењем. На крају крајева, болест се дијагностикује код људи који се приближавају старости.
Грешке могу направити и пацијенти и лекари који их прегледају, што доводи до касног откривања опасне болести. Вреди обратити пажњу на кашаљ, који је код фиброеластозе непродуктиван, али га не стимулишу муколитици и експекторанси, већ га заустављају антитусиви. Продужени кашаљ ове природе је карактеристичан симптом плућне фиброеластозе.
Диспнеја је узрокована прогресивном респираторном инсуфицијенцијом услед задебљања алвеоларних зидова и плеуре, смањења запремине и броја алвеоларних шупљина у плућима (паренхим органа је видљив на рендгенском снимку као саће). Симптом се појачава под утицајем физичког напора, прво значајног, а затим чак и малог. Како болест напредује, погоршава се, што узрокује инвалидитет и смрт пацијента.
Прогресију фиброеластозе прати погоршање општег стања: хипоксија доводи до слабости и вртоглавице, телесна тежина се смањује (развија се анорексија), фаланге ноктију се мењају у облику бубња, кожа постаје бледа и има болесни изглед.
Половина пацијената развија неспецифичне симптоме попут отежаног дисања и бола у грудима, карактеристичних за пнеумоторакс (накупљање гасова у плеуралној шупљини). Ова аномалија може настати и као последица повреда, примарних и секундарних плућних болести, неправилног лечења, па се не може дијагностиковати.
Срчана фиброеластоза, као и патологија раста везивног ткива у плућима, карактерише се: бледом кожом, губитком тежине, слабошћу, која је често пароксизмална, отежаним дисањем. Може се приметити и перзистентна субфебрилна температура без знакова прехладе или инфекције.
Многи пацијенти доживљавају промене у величини јетре. Она се повећава без симптома дисфункције. Такође је могуће отицање ногу, лица, руку и сакралне регије.
Карактеристична манифестација болести сматра се све већом циркулаторном инсуфицијенцијом повезаном са поремећајем рада срца. У овом случају се дијагностикује тахикардија (убрзан рад срца, често комбинован са аритмијом), отежано дисање (укључујући и одсуство физичке активности), цијаноза ткива (плавкаста обојеност узрокована акумулацијом карбоксихемоглобина у крви, тј. једињењем хемоглобина са угљен-диоксидом услед поремећеног протока крви, а самим тим и размене гасова).
У овом случају, симптоми се могу појавити или одмах након рођења детета са овом патологијом, или током одређеног временског периода. Када су погођена старија деца и одрасли, знаци тешке срчане инсуфицијенције се обично јављају на позадини респираторне инфекције, која делује као окидач. [ 4 ]
Фиброеластоза код деце
Ако је плућна фиброеластоза болест одраслих, која често настаје у детињству, али се дуго не манифестује, онда се слична патологија ендокарда срца често јавља чак и пре рођења бебе и утиче на њен живот од првих тренутака рођења. Ова ретка, али тешка патологија је узрок развоја тешко исправљиве срчане инсуфицијенције код одојчади, од којих многе умиру у року од 2 године. [ 5 ]
Ендокардијална фиброеластоза код новорођенчади је у већини случајева резултат патолошких процеса који се јављају у телу бебе током пренаталног доба. Инфекције примљене од мајке, генетске мутације, абнормалности у развоју кардиоваскуларног система, наследне метаболичке болести - све то, према научницима, може довести до промена везивног ткива у мембранама срца. Посебно ако је фетус стар 4-7 месеци изложен два или више фактора истовремено.
На пример, комбинација абнормалности у развоју срца и коронарних крвних судова (стеноза, атрезија, коарктација аорте, абнормални развој ћелија миокарда, ендокардијална слабост итд.), које доприносе исхемији ткива, у комбинацији са инфламаторним процесом услед инфекције, оставља детету практично никакве шансе за мање или више преживљавање. Док се дефекти у развоју органа и даље могу брзо исправити, прогресивна фиброеластоза се може само успорити, али не и излечити.
Обично се срчана фиброеластоза код фетуса открива већ током трудноће током ултразвучне дијагностике у другом или трећем тромесечју. Ултразвук и ехокардиографија у периоду од 20 до 38 недеља показали су хиперехогеност, што указује на задебљање и збијање ендокарда (обично дифузно, ређе фокално), промену величине и облика срца (орган је увећан и поприма облик лопте или метка, унутрашње структуре се постепено изглађују). [ 6 ]
У 30-35% случајева, фиброеластоза је откривена пре 26 недеља трудноће, у 65-70% - у наредном периоду. Код више од 80% новорођенчади, фиброеластоза је комбинована са опструктивним срчаним манама, односно секундарна је, упркос раним фазама њеног откривања. Хиперплазија леве коморе је откривена код половине оболеле деце, што објашњава високу преваленцију фиброеластозе ове посебне срчане структуре. Патологије аорте и њеног залистка, одређене код трећине деце са ендокардијалном пролиферацијом, такође доводе до повећања (дилатације) коморе леве коморе и поремећаја њене функционалности.
У случају инструментално потврђене срчане фиброеластозе, лекари препоручују прекид трудноће. Код скоро све рођене деце чије су мајке одбиле медицински абортус, потврђени су знаци болести. Симптоми срчане инсуфицијенције, карактеристични за фиброеластозу, јављају се у року од годину дана (ретко у 2.-3. години живота). Код деце са комбинованим обликом болести, знаци срчане инсуфицијенције се откривају од првих дана живота.
Конгенитални облици примарне и комбиноване фиброеластозе код деце најчешће имају брз ток са развојем тешке срчане инсуфицијенције. Ниска активност, летаргија детета, одбијање дојења због брзог замора, слаб апетит, повећано знојење указују на лоше здравље. Све то доводи до тога да дете не добија добро на тежини. Кожа бебе је болно бледа, код неких са плавкастим нијансом, најчешће у назолабијалном троуглу.
Постоје знаци лошег имунитета, па таква деца често и брзо оболевају од респираторних инфекција, што компликује ситуацију. Понекад у првим данима и месецима живота дете не показује никакве поремећаје циркулације, али честе инфекције и плућне болести постају окидач за развој конгестивне срчане инсуфицијенције.
Додатни здравствени прегледи новорођенчади и мале деце са сумњом на фиброеластозу или претходно дијагностикованом показали су низак крвни притисак (хипотензију), увећану величину срца (кардиомегалију), пригушене тонове при слушању срца, понекад систолни шум карактеристичан за инсуфицијенцију митралног залистка, тахикардију, диспнеју. Слушање плућа показује присуство хрипања, што указује на загушење.
Ендокардијално оштећење леве коморе често доводи до слабљења мишићног слоја срца (миокарда). Нормалан срчани ритам састоји се од два ритмички наизменична тона. Код фиброеластозе може се појавити трећи (а понекад и четврти) тон. Такав патолошки ритам је јасно чујан и по свом звуку подсећа на тротактни ход коња (галоп), због чега се назива галопски ритам.
Још један симптом фиброеластозе код мале деце је појава срчане грбе. Чињеница је да ребра детета у раном постнаталном периоду остају неосификована и представљена су хрскавичним ткивом. Повећање величине срца доводи до чињенице да оно почиње да притиска на „мекана“ ребра, због чега се она савијају и добијају трајни облик закривљен унапред (срчана грба). Код фиброеластозе код одраслих, срчана грба се не формира због чврстоће и крутости коштаног ткива ребара, чак ни у случају повећања свих структура срца.
Само по себи, формирање срчане грбе указује само на урођену срчану ману без прецизирања њене природе. Али у сваком случају, повезана је са повећањем величине срца и његових комора.
Синдром едема код фиброеластозе код деце се ретко дијагностикује, али многа деца доживљавају увећану јетру, која почиње да вири у просеку 3 цм испод ивице ребарног лука.
Ако је фиброеластоза стечена (на пример, последица је инфламаторних болести срчаних мембрана), клиничка слика је најчешће споро прогресивна. Неко време симптоми могу потпуно изостати, затим се јављају слаби знаци срчане дисфункције у облику кратког даха током физичког напора, повећаног срчаног ритма, брзог замора и ниске физичке издржљивости. Мало касније, јетра почиње да се увећава, јављају се едем и вртоглавица.
Сви симптоми стечене фиброеластозе су неспецифични, што компликује дијагнозу болести, подсећајући на кардиомиопатију, болести јетре и бубрега. Болест се најчешће дијагностикује у фази тешке срчане инсуфицијенције, што негативно утиче на резултате лечења.
Компликације и посљедице
Треба рећи да су фиброеластозе срца и плућа озбиљне патологије, чији ток зависи од различитих околности. Конгениталне срчане мане значајно компликују ситуацију, која се може хируршки елиминисати у раном добу, али истовремено остаје прилично висок ризик од смрти (приближно 10%).
Верује се да што се болест раније развије, то ће њене последице бити теже. То потврђује чињеница да конгенитална фиброеластоза у већини случајева има фулминантан или акутни ток са брзом прогресијом срчане инсуфицијенције. Развој акутне срчане инсуфицијенције код детета млађег од 6 месеци сматра се лошим прогностичким знаком.
Међутим, лечење не гарантује потпуни опоравак срчане функције, већ само успорава прогресију симптома срчане инсуфицијенције. С друге стране, одсуство таквог супортивног лечења доводи до смрти у прве две године живота бебе.
Ако се срчана инсуфицијенција открије у првим данима и месецима живота бебе, дете највероватније неће преживети ни недељу дана. Одговор на лечење варира међу децом. У одсуству терапијског ефекта, практично нема наде. Али уз пружену помоћ, животни век болесног детета је кратак (од неколико месеци до неколико година).
Хируршка интервенција и корекција урођених срчаних мана које су изазвале фиброеластозу обично побољшавају стање пацијента. Уз успешно хируршко лечење хиперплазије леве коморе и поштовање захтева лекара, болест може добити бенигни ток: срчана инсуфицијенција ће имати хронични ток без знакова прогресије. Иако је нада за такав резултат мала.
Што се тиче стеченог облика срчане фиброеластозе, она брзо постаје хронична и постепено напредује. Лекови могу успорити процес, али га не и зауставити.
Плућна фиброеластоза, без обзира на време појаве промена у паренхиму и мембранама органа након светлосног периода, почиње брзо да напредује и заправо убија особу за неколико година, узрокујући тешку респираторну инсуфицијенцију. Тужно је што ефикасне методе лечења болести још увек нису развијене. [ 7 ]
Дијагностика фиброеластоза
Ендомиокардијална фиброеластоза, чији се симптоми у већини случајева откривају у раном добу, је конгенитална болест. Ако изузмемо оне ретке случајеве када се болест почела развијати у касном детињству и одраслом добу као компликација повреда и соматских болести, могуће је идентификовати патологију у пренаталном периоду, односно пре рођења детета.
Лекари сматрају да се патолошке промене у ендокардијалним ткивима, промене облика феталног срца и неке карактеристике његовог функционисања, карактеристичне за фиброеластозу, могу утврдити већ у 14. недељи трудноће. Али то је и даље прилично кратак период и не може се искључити да се болест може манифестовати нешто касније, ближе трећем тромесечју трудноће, а понекад и неколико месеци пре порођаја. Зато се приликом праћења трудница препоручује спровођење клиничких ултразвучних прегледа феталног срца у интервалима од неколико недеља.
Којим знацима лекари могу посумњати на болест током следећег ултразвука? Много тога зависи од облика болести. Најчешће се фиброеластоза дијагностикује у пределу леве коморе, али ова структура није увек увећана. Дилатирани облик болести са увећаном левом комором срца лако се одређује током ултразвучног прегледа по сферном облику срца, чији врх представља лева комора, општем повећању величине органа и испупчењу интервентрикуларне преграде према десној комори. Али главни знак фиброеластозе је задебљање ендокарда, као и срчаних преграда са карактеристичним повећањем ехогености ових структура, што се утврђује специфичним ултразвучним прегледом.
Студија се спроводи помоћу посебне ултразвучне опреме са кардиолошким програмима. Фетална ехокардиографија не штети мајци нити нерођеном детету, већ омогућава не само идентификацију анатомских промена у срцу, већ и утврђивање стања коронарних судова, присуства крвних угрушака у њима, промена дебљине срчаних мембрана.
Фетална ехокардиографија се прописује не само у присуству одступања током декодирања резултата ултразвука, већ и у случају инфекције мајке (посебно вирусне), узимања јаких лекова, наследне предиспозиције, присуства метаболичких поремећаја, као и урођених срчаних патологија код старије деце.
Фетална ехокардиографија може открити и друге конгениталне облике фиброеластозе. На пример, фиброеластоза десне коморе, широко распрострањен процес са истовременим оштећењем леве коморе и суседних структура: десне коморе, срчаних залистака, преткомора, комбиновани облици фиброеластозе, ендомиокардијална фиброеластоза са задебљањем унутрашњег слоја комора и укључивањем дела миокарда у патолошки процес (обично у комбинацији са тромбозом зида).
Ендокардијална фиброеластоза откривена у пренаталном добу има веома лошу прогнозу, па лекари препоручују прекид трудноће у овом случају. Могућност погрешне дијагнозе искључује се поновљеним ултразвуком феталног срца, који се спроводи 4 недеље након првог прегледа који је открио патологију. Јасно је да коначна одлука о прекиду или одржавању трудноће остаје на родитељима, али они морају бити свесни на какав живот осуђују дете.
Ендокардијална фиброеластоза се не открива увек током трудноће, посебно имајући у виду чињеницу да се не региструју све будуће мајке у женској клиници и не подвргавају се превентивној ултразвучној дијагностици. Болест детета у њеној материци практично нема утицаја на стање труднице, па рођење болесне бебе често постаје непријатно изненађење.
У неким случајевима, и родитељи и лекари сазнају за бебину болест неколико месеци након рођења детета. У овом случају, лабораторијске анализе крви могу не показати ништа, осим повећања концентрације натријума (хипернатремија). Али њихови резултати ће бити корисни у спровођењу диференцијалне дијагностике како би се искључиле инфламаторне болести.
И даље постоји нада за инструменталну дијагностику. Стандардно испитивање срца (ЕКГ) није посебно индикативно у случају фиброеластозе. Помаже у идентификацији поремећаја у срцу и електричној проводљивости срчаног мишића, али не прецизира узроке таквих поремећаја. Дакле, промена ЕКГ волтаже (у млађем добу је обично потцењена, у старијем добу - напротив, претерано висока) указује на кардиомиопатију, која може бити повезана не само са срчаним патологијама, већ и са метаболичким поремећајима. Тахикардија је симптом срчаних обољења. А ако су обе коморе срца погођене, кардиограм може генерално изгледати нормално. [ 8 ]
Компјутеризована томографија (КТ) је одличан неинвазивни алат за откривање кардиоваскуларне калцификације и искључивање перикардитиса.[ 9 ]
Магнетна резонанца (МРИ) може бити корисна у откривању фиброеластозе јер је биопсија инвазивна. Хипоинтензивни обод на секвенци перфузије миокарда и хиперинтензивни обод на секвенци одложеног појачања указују на фиброеластозу.[ 10 ]
Али то не значи да студију треба напустити, јер помаже у одређивању природе рада срца и степена развоја срчане инсуфицијенције.
Када се појаве симптоми срчане инсуфицијенције и пацијент се обрати лекару поводом тога, пацијенту се такође прописују: рендгенски снимак грудног коша, компјутеризована томографија или магнетна резонанца срца, ехокардиографија (ЕхоЦГ). У сумњивим случајевима, неопходно је прибећи биопсији срчаног ткива са накнадним хистолошким прегледом. Дијагноза је веома озбиљна, стога захтева исти приступ дијагнози, иако се лечење не разликује много од симптоматске терапије за коронарну болест срца и срчану инсуфицијенцију.
Али чак ни такав скрупулозан преглед неће бити користан ако се његови резултати не користе у диференцијалној дијагностици. Резултати ЕКГ-а могу се користити за разликовање акутне фиброеластозе од идиопатског миокардитиса, ексудативног перикардитиса, аортне стенозе. Истовремено, лабораторијски тестови неће показати знаке упале (леукоцитоза, повећана СЕ, итд.), а мерења температуре неће показати хипертермију.
Анализа срчаних звукова и шумова, промене у величини преткомора и проучавање анамнезе помажу у разликовању ендокардијалне фиброеластозе од изоловане инсуфицијенције митралног залистка и дефекта митралног залистка.
Анализа анамнестичких података је корисна у разликовању фиброеластозе и срца и аортне стенозе. У случају аортне стенозе, такође вреди обратити пажњу на очување синусног ритма и одсуство тромбоемболије. Поремећаји срчаног ритма и таложење тромба се не примећују ни код ексудативног перикардитиса, али се болест манифестује повећањем температуре и грозницом.
Највећа тешкоћа је у разликовању ендокардијалне фиброеластозе и конгестивне кардиомиопатије. У овом случају, фиброеластоза, иако у већини случајева није праћена израженим поремећајима срчане проводљивости, има мање повољну прогнозу лечења.
У случају комбинованих патологија, потребно је обратити пажњу на сва одступања откривена током томограма или ултразвука срца, јер конгенитални дефекти значајно компликују ток фиброеластозе. Ако се комбинована ендокардијална фиброеластоза открије у интраутерином периоду, одржавање трудноће је непримерено. Много је хуманије прекинути је.
Дијагноза плућне фиброеластозе
Дијагноза плућне фиброеластозе такође захтева одређено знање и вештине од лекара. Чињеница је да су симптоми болести прилично хетерогени. С једне стране, они указују на конгестивне болести плућа (непродуктивни кашаљ, отежано дисање), а са друге стране, могу бити и манифестација срчане патологије. Стога се дијагноза болести не може свести само на навођење симптома и аускултацију.
Крвне анализе пацијента помажу у искључивању инфламаторних болести плућа, али не пружају информације о квантитативним и квалитативним променама у ткивима. Присуство знакова еозинофилије помаже у диференцирању болести од плућне фиброзе, која је слична по манифестацијама, али не одбацује нити потврђује чињеницу фиброеластозе.
Инструменталне студије се сматрају индикативнијим: рендгенски снимак грудног коша и томографски преглед респираторних органа, као и функционалне анализе, које се састоје од одређивања респираторних волумена, виталног капацитета плућа и притиска у органу.
Код плућне фиброеластозе, вреди обратити пажњу на смањење функције спољашњег дисања, мерено током спирометрије. Смањење активних алвеоларних шупљина значајно утиче на витални капацитет плућа (ВКП), а задебљање зидова унутрашњих структура утиче на дифузиони капацитет органа (ДКП), који обезбеђује функције вентилације и размене гасова (једноставно речено, апсорбовање угљен-диоксида из крви и ослобађање кисеоника).
Карактеристични знаци плеуропаренхимске фиброеластозе су комбинација ограниченог протока ваздуха у плућа (опструкција) и оштећеног ширења плућа током удисања (рестрикција), погоршање спољашње респираторне функције, умерена плућна хипертензија (повећан притисак у плућима), дијагностикована код половине пацијената.
Биопсија плућног ткива показује карактеристичне промене у унутрашњој структури органа. То укључује: фиброзу плеуре и паренхима у комбинацији са еластозом алвеоларних зидова, акумулацију лимфоцита у подручју збијених алвеоларних септа, трансформацију фибробласта у мишићно ткиво које није типично за њих и присуство едематозне течности.
Томограм показује оштећење плућа у горњим деловима у облику жаришта плеуралне компактности и структурних промена у паренхиму. Увећано везивно ткиво плућа по боји и својствима подсећа на мишићно ткиво, али се запремина плућа смањује. У паренхиму се налазе прилично велике шупљине (цисте) које садрже ваздух. Карактеристично је иреверзибилно фокално (или дифузно) проширење бронхија и бронхиола (трактионска бронхиектазија) и низак положај куполе дијафрагме.
Радиолошки прегледи код многих пацијената откривају подручја „млетог стакла“ и „саћастих плућа“, што указује на неравномерну вентилацију плућа због присуства жаришта збијања ткива. Приближно половина пацијената има увећане лимфне чворове и јетру.
Плућну фиброеластозу треба разликовати од фиброзе изазване паразитском инфекцијом и придружене еозинофилије, ендокардијалне фиброеластозе, плућних болести са оштећеном вентилацијом и сликом „саћастих плућа“, аутоимуне болести хистикотитис X (један облик ове патологије са оштећењем плућа назива се Ханд-Шилер-Кристијанова болест), манифестација саркоидозе и плућне туберкулозе.
Третман фиброеластоза
Фиброеластоза, без обзира где се налази, сматра се опасном и практично неизлечивом болешћу. Патолошке промене у плеури и плућном паренхиму не могу се обновити лековима. Чак ни употреба хормонских антиинфламаторних лекова (кортикостероида) у комбинацији са бронходилататорима не даје жељени резултат. Бронходилататори помажу у малом ублажавању стања пацијента, олакшавајући опструктивни синдром, али не утичу на процесе који се одвијају у плућима, па се могу користити само као потпорна терапија.
Хируршко лечење плућне фиброеластозе је такође неефикасно. Једина операција која би могла да промени ситуацију је трансплантација донорског органа. Али трансплантација плућа, нажалост, има исту неповољну прогнозу. [ 11 ]
Према речима страних научника, фиброеластоза се такође може сматрати једном од честих компликација трансплантације матичних ћелија плућа или коштане сржи. У оба случаја, промене се јављају у влакнима везивног ткива плућа, што утиче на функцију спољашњег дисања.
Болест напредује без лечења (а ефикасан третман тренутно одсутан), а око 40% пацијената умире од респираторне инсуфицијенције у року од 1,5-2 године. Очекивани животни век оних који остану је такође озбиљно ограничен (до 10-20 година), као и њихова способност за рад. Особа постаје инвалид.
Срчана фиброеластоза се такође сматра медицински неизлечивом болешћу, посебно ако је у питању конгенитална патологија. Обично деца не живе до 2 године. Може их спасити само трансплантација срца, што је само по себи тешка операција са високим степеном ризика и непредвидивим последицама, посебно у тако младом добу.
Код неких беба могуће је хируршки исправити урођене срчане мане како не би погоршале стање болесног детета. У случају стенозе артерије, уграђује се васкуларни дилататор - шант (аортокоронарни бајпас). У случају дилатације леве коморе срца, њен облик се брзо обнавља. Али чак ни таква операција не гарантује да ће дете моћи без трансплантације. Око 20-25% беба преживи, а оне целог живота пате од срчане инсуфицијенције, односно не сматрају се здравим.
Ако је болест стечена, вреди се борити за живот детета уз помоћ лекова. Али важно је схватити да што се раније болест манифестује, то ће бити теже борити се против ње.
Лечење лековима има за циљ сузбијање и спречавање погоршања срчане инсуфицијенције. Пацијентима се прописују следећи кардиолошки лекови:
- инхибитори ангиотензин-конвертујућег ензима (АЦЕ), који утичу на крвни притисак и одржавају га у нормалним границама (каптоприл, еналаприл, беназеприл, итд.),
- бета-блокатори који се користе за лечење поремећаја срчаног ритма, артеријске хипертензије и спречавање инфаркта миокарда (анаприлин, бисопролол, метопролол),
- срчани гликозиди, који, када се користе током дужег временског периода, не само да подржавају функционисање срца (повећавају садржај калијума у кардиомиоцитима и побољшавају проводљивост миокарда), већ су такође у стању да донекле смање степен ендокардијалног задебљања (дигоксин, гитоксин, строфантин),
- диуретици који штеде калијум (спиронолактон, верошпирон, декриз), спречавајући едем ткива,
- антитромботичка терапија антикоагулансима (кардиомагнил, магникор), спречавајући стварање крвних угрушака и поремећаје циркулације у коронарним судовима.
Код конгениталног облика ендокардијалне фиброеластозе, супортивна терапија не подстиче опоравак, али смањује ризик од смрти од срчане инсуфицијенције или тромбоемболије за 70-75%. [ 12 ]
Лекови
Као што видимо, лечење ендокардијалне фиброеластозе практично се не разликује од лечења срчане инсуфицијенције. У оба случаја, кардиолози узимају у обзир тежину кардиопатије. Прописивање лекова је строго индивидуално, узимајући у обзир старост пацијента, пратеће болести, облик и степен срчане инсуфицијенције.
У лечењу стечене ендокардијалне фиброеластозе користе се лекови из 5 група. Размотримо по један лек из сваке групе.
„Еналаприл“ је лек из групе АЦЕ инхибитора, произведен у облику таблета различитих доза. Лек повећава коронарни проток крви, шири артерије, смањује крвни притисак без утицаја на церебралну циркулацију, успорава и смањује ширење леве коморе срца. Лек побољшава снабдевање миокарда крвљу, смањујући ефекте исхемије, благо смањује згрушавање крви, спречавајући стварање крвних угрушака, има благи диуретички ефекат.
У случају срчане инсуфицијенције, лек се прописује на период дуже од шест месеци или трајно. Лек се започиње минималном дозом (2,5 мг), постепено је повећавајући за 2,5-5 мг свака 3-4 дана. Трајна доза ће бити она коју пацијент добро подноси и која одржава крвни притисак у нормалном опсегу.
Максимална дневна доза је 40 мг. Може се узимати једном или поделити у 2 дозе.
Ако је крвни притисак испод нормале, доза се постепено смањује. Лечење еналаприлом не треба нагло прекинути. Препоручује се узимање дозе одржавања од 5 мг дневно.
Лек је намењен за лечење одраслих пацијената, али се може прописати и детету (безбедност није званично утврђена, али у случају фиброеластозе, живот малог пацијента је у питању, па се узима у обзир однос ризика). АЦЕ инхибитор се не прописује пацијентима са нетолеранцијом на компоненте лека, са порфиријом, трудноћом и током дојења. Ако је пацијент претходно имао Квинкеов едем док је узимао било које лекове ове групе, Еналаприл је забрањен.
Потребан је опрез приликом прописивања лека пацијентима са истовременим патологијама: тешким болестима бубрега и јетре, хиперкалемијом, хипералдостеронизмом, стенозом аортног или митралног залистка, системским патологијама везивног ткива, срчаном исхемијом, болестима мозга, дијабетесом мелитусом.
Приликом лечења леком, не узимајте конвенционалне диуретике како бисте избегли дехидрацију и јак хипотензивни ефекат. Истовремена примена са диуретицима који штеде калијум захтева прилагођавање дозе, јер постоји висок ризик од хиперкалемије, што заузврат изазива срчану аритмију, нападе, смањен мишићни тонус, повећану слабост итд.
Лек „Еналаприл“ се обично добро подноси, али неки пацијенти могу имати нежељене ефекте. Најчешћи су: снажан пад крвног притиска до колапса, главобоље и вртоглавица, поремећаји спавања, повећан умор, реверзибилни губитак равнотеже, слуха и вида, појава тинитуса, отежано дисање, кашаљ без излучивања спутума, промене у саставу крви и урина, што обично указује на неправилно функционисање јетре и бубрега. Могући су: губитак косе, смањена сексуална жеља, симптоми „валунга“ (осећај топлоте и палпитација, хиперемија коже лица итд.).
„Бисопролол“ је бета-блокатор са селективним дејством, који има хипотензивне и антиисхемијске ефекте, помаже у борби против манифестација тахикардије и аритмије. Буџетски лек у облику таблета, који спречава прогресију срчане инсуфицијенције код ендокардијалне фиброеластозе. [ 13 ]
Као и многи други лекови који се прописују за коронарну болест срца и конгестивну срчану инсуфицијенцију, Бисопролол се прописује дуготрајно. Препоручљиво је узимати га ујутру пре или током оброка.
Што се тиче препоручених доза, оне се бирају појединачно у зависности од очитавања крвног притиска и лекова који се прописују паралелно са овим леком. У просеку, једнократна (такође дневна) доза је 5-10 мг, али уз благо повећање притиска може се смањити на 2,5 мг. Максимална доза која се може прописати пацијенту са нормално функционишућим бубрезима је 20 мг, али само уз константно висок крвни притисак.
Повећање назначених доза је могуће само уз дозволу лекара. Али у случају тешких болести јетре и бубрега, 10 мг се сматра максимално дозвољеном дозом.
У комплексном лечењу срчане инсуфицијенције на позадини дисфункције леве коморе, која се најчешће јавља код фиброеластозе, ефикасна доза се бира постепеним повећањем дозе за 1,25 мг. У овом случају, почињу са минималном могућом дозом (1,25 мг). Доза се повећава у интервалима од 1 недеље.
Када доза достигне 5 мг, интервал се повећава на 28 дана. Након 4 недеље, доза се повећава за 2,5 мг. Придржавајући се овог интервала и норме, достижу се 10 мг, што ће пацијент морати да узима дуго или стално.
Ако се таква доза лоше подноси, она се постепено смањује на удобан ниво. Прекид лечења бета-блокатором такође не сме бити нагли.
Лек се не сме прописивати у случају преосетљивости на активне и помоћне супстанце лека, акутне и декомпензоване срчане инсуфицијенције, кардиогеног шока, атриовентрикуларног блока 2-3 степена, брадикардије, константно ниског крвног притиска и неких других срчаних патологија, тешке бронхијалне астме, бронхоопструкције, тешких периферних поремећаја циркулације, метаболичке ацидозе.
Потребан је опрез приликом прописивања комплексне терапије. Стога се не препоручује комбинација бисопролола са неким антиаритмичким лековима (кинидин, лидокаин, фенитоин итд.), антагонистима калцијума и централним хипотензивним лековима.
Непријатни симптоми и поремећаји који су могући током лечења Бисопрололом: повећан умор, главобоље, валови врућине, поремећаји спавања, пад крвног притиска и вртоглавица при устајању из кревета, губитак слуха, гастроинтестинални симптоми, поремећаји рада јетре и бубрега, смањена потенција, мишићна слабост и грчеви. Понекад се пацијенти жале на поремећаје периферне циркулације, што се манифестује у облику смањења температуре или утрнулости екстремитета, посебно прстију на рукама и ногама.
У присуству истовремених болести бронхопулмоналног система, бубрега, јетре и дијабетес мелитуса, ризик од нежељених ефеката је већи, што указује на погоршање болести.
„Дигоксин“ је популарни буџетски срчани гликозид на бази биљке напрстак, који се издаје искључиво на рецепт (у таблетама) и треба га користити под његовим надзором. Ињекциони третман се спроводи у болничким условима током погоршања коронарне болести срца и конгестивне срчане инсуфицијенције, таблете се прописују континуирано у минимално ефикасним дозама, јер лек има токсично и наркотично дејство.
Терапеутски ефекат се састоји у промени јачине и амплитуде контракција миокарда (даје срцу енергију, подржава га у исхемијским условима). Лек такође има вазодилататорни (смањује загушење) и извесни диуретички ефекат, што помаже у ублажавању отока и смањењу тежине респираторне инсуфицијенције, која се манифестује као кратак дах.
Опасност од дигоксина и других срчаних гликозида је у томе што, ако се предозирају, могу изазвати срчану аритмију узроковану повећаном ексцитабилношћу миокарда.
У случају погоршања ХСФ, лек се прописује у облику ињекција, бирајући индивидуалну дозу узимајући у обзир тежину стања и старост пацијента. Када се стање стабилизује, прелазе на таблете.
Обично је стандардна појединачна доза лека 0,25 мг. Учесталост примене може варирати од 1 до 5 пута дневно у једнаким интервалима. У акутној фази ХСН, дневна доза може достићи 1,25 мг, када се стање стабилизује на трајној основи, потребно је узимати дозу одржавања од 0,25 (ређе 0,5) мг дневно.
Приликом прописивања лека деци, узима се у обзир тежина пацијента. Ефикасна и безбедна доза се израчунава као 0,05-0,08 мг по кг телесне тежине. Али лек се не прописује стално, већ 1-7 дана.
Дозирање срчаног гликозида треба да пропише лекар, узимајући у обзир стање и старост пацијента. Истовремено, веома је опасно самостално подешавати дозе или истовремено узимати 2 лека са таквим дејством.
„Дигоксин“ се не прописује за нестабилну ангину, тешке срчане аритмије, АВ блок срца 2-3 степена, срчану тампонаду, Адамс-Стокс-Моргањијев синдром, изоловану стенозу бикуспидалног залистка и аортну стенозу, конгениталну срчану аномалију названу Волф-Паркинсон-Вајтов синдром, хипертрофичну опструктивну кардиомиопатију, ендо-, пери- и миокардитис, анеуризму грудне аорте, хиперкалцемију, хипокалемију и неке друге патологије. Листа контраиндикација је прилично велика и укључује синдроме са вишеструким манифестацијама, тако да одлуку о могућности употребе овог лека може донети само специјалиста.
Дигоксин такође има нежељене ефекте. То укључује поремећаје срчаног ритма (као резултат неправилно одабране дозе и предозирања), губитак апетита, мучнину (често са повраћањем), поремећаје црева, јаку слабост и висок умор, главобоље, појаву „мушица“ пред очима, смањење нивоа тромбоцита и поремећаје згрушавања крви, алергијске реакције. Најчешће, појава ових и других симптома повезана је са узимањем великих доза лека, ређе са дуготрајном терапијом.
„Спиронолактон“ је антагонист минералокортикоида. Има диуретички ефекат, подстичући излучивање натријума, хлора и воде, али задржава калијум, који је неопходан за нормално функционисање срца, пошто се његова проводна функција углавном заснива на овом елементу. Помаже у ублажавању едема. Користи се као адјуванс код конгестивне срчане инсуфицијенције.
Код конгестивне срчане инсуфицијенције (ХСН), лек се прописује у зависности од фазе болести. У случају погоршања, лек се може прописати и у облику ињекција и у таблетама у дози од 50-100 мг дневно. Када се стање стабилизује, прописује се доза одржавања од 25-50 мг током дужег времена. Ако је равнотежа калијума и натријума поремећена у правцу смањења првог, доза се може повећати док се не успостави нормална концентрација елемената у траговима.
У педијатрији, ефикасна доза се израчунава на основу односа од 1-3 мг спиронолактона по килограму телесне тежине пацијента.
Као што видимо, и овде је избор препоручене дозе индивидуалан, као што је случај и са прописивањем многих других лекова који се користе у кардиологији.
Контраиндикације за употребу диуретика могу бити: вишак калијума или низак ниво натријума у организму, патологија повезана са одсуством мокрења (анурија), тешка болест бубрега са оштећеним радом. Лек се не прописује трудницама и дојиљама, као ни онима који имају нетолеранцију на компоненте лека.
Потребан је опрез при употреби лека код пацијената са АВ срчаним блоком (може се погоршати), вишком калцијума (хиперкалцемија), метаболичком ацидозом, дијабетес мелитусом, менструалним неправилностима и обољењем јетре.
Узимање лека може изазвати главобољу, поспаност, губитак равнотеже и координације покрета (атаксију), увећање млечних жлезда код мушкараца (гинекомастију) и импотенцију, промене у природи менструације, огрубљавање гласа и прекомерни раст длака код жена (хирзутизам), бол у епигастријуму и гастроинтестиналне поремећаје, цревне колике, дисфункцију бубрега и минерални дисбаланс. Могуће су кожне и алергијске реакције.
Нежељени ефекти се обично примећују када се прекорачи потребна доза. Едем се може јавити када је доза недовољна.
„Магникор“ је лек који спречава стварање крвних угрушака, на бази ацетилсалицилне киселине и магнезијум хидроксида. Једно је од ефикасних средстава антитромботичке терапије које се прописује за срчану инсуфицијенцију. Има аналгетичко, антиинфламаторно, антитромбоцитно дејство, утиче на респираторну функцију. Магнезијум хидроксид смањује негативан ефекат ацетилсалицилне киселине на гастроинтестиналну слузокожу.
Код ендомиокардијалне фиброеластозе, лек се прописује у профилактичке сврхе, стога се придржава минималне ефикасне дозе - 75 мг, што одговара 1 таблети. Код срчане исхемије услед стварања тромба и накнадног сужавања лумена коронарних судова, почетна доза је 2 таблете, а доза одржавања одговара профилактичкој дози.
Прекорачење препоручене дозе значајно повећава ризик од крварења које је тешко зауставити.
Дозе су назначене за одрасле пацијенте због чињенице да лек садржи ацетилсалицилну киселину, чија употреба код деце млађе од 15 година може имати озбиљне последице.
Лек се не прописује пацијентима детињства и ране адолесценције, у случају нетолеранције на ацетилсалицилну киселину и друге компоненте лека, „аспиринске“ астме (у историји), акутног ерозивног гастритиса, пептичног улкуса, хеморагичне дијатезе, тешких болести јетре и бубрега, у случају тешке декомпензоване срчане инсуфицијенције.
Током трудноће, Магникор се прописује само у случајевима екстремне нужде и само у 1.-2. тромесечју, узимајући у обзир могући негативан ефекат на фетус и ток трудноће. У 3. тромесечју трудноће такав третман је непожељан, јер доприноси смањењу контрактилности материце (продужени порођај) и може изазвати јако крварење. Фетус може имати плућну хипертензију и дисфункцију бубрега.
Нежељени ефекти лека укључују симптоме из гастроинтестиналног тракта (диспепсија, бол у епигастријуму и стомаку, извесни ризик од желудачног крварења са развојем анемије услед недостатка гвожђа). На позадини узимања лека могућа су крварења из носа, крварење десни и органа уринарног система,
Предозирање може изазвати вртоглавицу, несвестицу и зујање у ушима. Алергијске реакције нису неуобичајене, посебно у контексту преосетљивости на салицилате. Међутим, анафилакса и респираторна инсуфицијенција су ретки нежељени ефекти.
Избор лекова у комплексној терапији и препоручене дозе треба да буду строго индивидуални. Посебан опрез треба бити примењен код лечења трудница, дојиља, деце и старијих пацијената.
Традиционална медицина и хомеопатија
Срчана фиброеластоза је озбиљна и тешка болест са карактеристичним прогресивним током и практично без шансе за опоравак. Јасно је да је ефикасно лечење такве болести народним лековима немогуће. Рецепти традиционалне медицине, који се углавном своде на лечење биљем, могу се користити само као помоћно средство и само уз дозволу лекара, како не би се компликовала већ лоша прогноза.
Што се тиче хомеопатских лекова, њихова употреба није забрањена и може бити део свеобухватног лечења срчане инсуфицијенције. Међутим, у овом случају не говоримо толико о лечењу колико о спречавању прогресије конгестивне срчане инсуфицијенције.
Лекове треба да прописује искусан хомеопата, а питање могућности њиховог укључивања у комплексну терапију је у надлежности лекара који присуствује.
Који хомеопатски лекови помажу у успоравању прогресије срчане инсуфицијенције код фиброеластозе? Код акутне срчане инсуфицијенције, хомеопати се окрећу помоћи следећих лекова: Arsenicum album, Antimonium tartaricum, Carbo vegetabilis, Acidum oxalicum. Упркос сличности индикација, при избору ефикасног лека, лекари се ослањају на спољашње манифестације исхемије у облику цијанозе (њен степен и преваленција) и природу синдрома бола.
У случају конгестивне срчане инсуфицијенције, у терапију одржавања могу се укључити: Lachesis и Nayu, Lycopus (у почетним фазама увећања срца), Laurocerasus (за отежано дисање у мировању), Latrodectus mactans (за валвуларне патологије), препарати глога (посебно корисни за ендомиокардијалне лезије).
У случају јаког откуцаја срца, за симптоматско лечење могу се прописати: Спигелија, Глоноинум (за тахикардију), Аурум металикум (за хипертензију).
Да би се смањила тежина кратког даха, помажу: Гринделија, Спонгија и Лахегис. За ублажавање болова у срцу могу се прописати: Кактус, Цереус, Наја, Купрум, за ублажавање анксиозности на овој позадини - Аконитум. У развоју срчане астме, индиковани су: Дигиталис, Лауроцерасус, Ликопус.
Превенција
Превенција стечене фиброеластозе срца и плућа састоји се у превенцији и благовременом лечењу заразних и инфламаторних болести, посебно када је у питању оштећење виталних органа. Ефикасно лечење основне болести помаже у спречавању опасних последица, које укључују фиброеластозу. Ово је одличан разлог да добро водите рачуна о свом здрављу и здрављу будућих генерација, такозвани рад за здраву будућност и дуговечност.
Прогноза
Промене везивног ткива повезане са срчаном и плућном фиброеластозом сматрају се неповратним. Иако неки лекови могу донекле смањити дебљину ендокарда уз дуготрајну терапију, они не гарантују излечење. Иако стање није увек фатално, прогноза је и даље релативно лоша. Стопа преживљавања од 4 године је 77%. [ 14 ]
Најгора прогноза, као што смо већ поменули, је код конгениталног облика срчане фиброеластозе, манифестације срчане инсуфицијенције код које су видљиве већ у првим недељама и месецима дететовог живота. Само трансплантација срца може спасити бебу, што је само по себи ризична операција у тако раном периоду, и мора се обавити пре 2 године. Таква деца обично не живе дуже.
Друге операције само омогућавају да се избегне рана смрт детета (и то не увек), али га не могу потпуно излечити од срчане инсуфицијенције. Смрт наступа декомпензацијом и развојем респираторне инсуфицијенције.
Прогноза за плућну фиброеластозу зависи од карактеристика болести. Ако се симптоми брзо развијају, шансе су изузетно мале. Ако болест постепено напредује, пацијент може живети око 10-20 година, док не дође до респираторне инсуфицијенције услед промена у алвеолама плућа.
Многе тешко лечиве патологије могу се избећи ако се предузму превентивне мере. У случају срчане фиброеластозе, ово је, пре свега, спречавање оних фактора који могу утицати на развој срца и циркулаторног система фетуса (са изузетком наследне предиспозиције и мутација, против којих су лекари немоћни). Ако се не могу избећи, рана дијагностика помаже у идентификацији патологије у фази када је могућ прекид трудноће, што се у овој ситуацији сматра хуманим.

