Медицински стручњак за чланак
Нове публикације
Леукоплакија бешике
Последње прегледано: 04.07.2025

Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Генитоуринарни систем је један од најрањивијих у људском телу. Поред циститиса и других инфламаторних болести, могу се развити и болни структурни процеси, као што је леукоплакија бешике. То је патолошка кератинизација епитела органа, односно трансформација прелазног епителног ткива у равно ткиво. Као резултат тога, на слузокожи се појављују жаришта кератинизације која не обављају неопходну заштитну функцију, што убрзо доводи до развоја хроничног упала бешике.
Леукоплакија се често погрешно тумачи за обични циститис, који, међутим, не реагује на конвенционално лечење. Адекватна терапија може се прописати тек након правилно спроведене дијагнозе која потврђује подмуклу болест. [ 1 ]
Епидемиологија
Хронични инфламаторни процеси у доњем сегменту уринарног тракта код пацијенткиња су веома чести. Они су најчешћи разлог због којег жене посећују уролога, гинеколога и терапеута.
Поремећаји мокрења годишње „доводе“ код лекара приближно 3 милиона Американки. На постсовјетском простору, инциденца се процењује на приближно 15-20 хиљада случајева на 1 милион пацијената. Сваке две жене од десет пате од инфламаторне болести бешике бар једном у животу, од чега једна жена пати од хроничног облика упале.
Рецидиви су типични за леукоплакију бешике. Утврђено је да свака друга жена доживљава поновљену епизоду болести након што се инфламаторни процес смири током године, а 50% погоршања циститиса се јавља више од три пута годишње.
Према различитим подацима, леукоплакија бешике се дијагностикује током цистоскопије у 64-100% случајева праћена перзистентним поремећајима мокрења и хроничним болом у карлици. Најчешћа локализација патолошких жаришта је врат органа и троугао бешике.
Упркос распрострањености болести, леукоплакија се и даље сматра једном од најмање проучених патологија слузокоже бешике. [ 2 ]
Узроци леукоплакија бешике.
Упркос бројним студијама, узрок леукоплакије бешике и даље остаје мистерија за научнике. Најчешћа теорија је да је леукоплакија последица неких интраутериних аномалија. То јест, током интраутериног развоја, у зидовима уринарног система се формирају одређени дефектни жаришта. Ову теорију поткрепљује чињеница да се болест најчешће открива код људи који пате од развојних поремећаја уринарног тракта. Поред тога, фактори ризика, које ћемо описати мало касније, такође имају одређени утицај. Најчешћа чињеница је инфективни утицај: ћелијска трансформација почиње свој развој након инфективне патологије. [ 3 ]
Развој леукоплакије изазива следећа инфекција:
- гонокок;
- хламидија;
- трихомонада;
- вирус херпеса;
- папиломавирус.
Још једна инфекција може ући у бешику кроз крвоток и лимфу:
- стафилококус;
- стрептокока;
- Е. коли, итд.
Фактори ризика
Следећи фактори повећавају вероватноћу развоја леукоплакије бешике:
- ендокрине патологије које утичу на функцију хипофизе и хипоталамуса, као и упарених женских полних жлезда - јајника. Са повећањем нивоа естрогена, епител постаје рањив и склон трансформацији. Код неких пацијената, леукоплакија почиње да се развија након дужег лечења хормонским средствима;
- инфламаторни процеси у бешици или у органима локализованим у непосредној близини. Леукоплакија се често развија на позадини хроничног циститиса, уролитијазе, трауматских лезија бешике, продора страних предмета у њену шупљину;
- хронични патолошки процеси у телу – на пример, хронични тонзилитис, каријес, пијелонефритис итд.;
- продужени и озбиљан пад имунолошке одбране.
Појава леукоплакије бешике може се јавити на позадини промискуитетних сексуалних односа без заштитне баријере, са честим стресом и хипотермијом. [ 4 ]
Патогенеза
Ако нема проблема са бешиком, њен епителни слој ће производити полимерне комплексе угљених хидрата и протеина – мукополисахариде. Њихова сврха је да спрече приањање микробних ћелија на зидове органа. Ови комплекси такође пружају ћелијску заштиту од уништења под утицајем киселина.
У случају патолошке трансформације епитела, таква ћелијска заштита престаје да буде поуздана, а патогени микроорганизми готово неометано продиру у ћелијске структуре. Пацијент развија хронични инфламаторни процес. Појављује се необична цикличност: циститис погоршава ток леукоплакије, што, заузврат, одржава активност инфламаторне реакције.
Микробна инфекција продире у уринарни систем углавном узлазним путем, наиме са површине спољашњег гениталног подручја. Инфекција се може пренети и крвљу или лимфном течношћу, али је ова опција релативно ретка. У овој ситуацији, бактерије могу продрети из органа као што су бубрези, доњи део дигестивног тракта, материца итд. [ 5 ]
Епителна трансформација у пределу троугла бешике је у границама нормале. Ово стање се развија код жена под утицајем естрогена. Ако се ове промене не подвргну
Симптоми леукоплакија бешике.
Основни симптоми леукоплакије бешике су веома слични симптомима акутног циститиса. Пацијенти пријављују бол у пубичном пределу, честу потребу за мокрењем, осећај сечења и печења у завршној фази мокрења, нелагодност током сексуалног односа. У урину се визуелно могу открити светле пахуљице, па чак и крваве нити.
Први знаци проблема:
- честа потреба за пражњењем бешике;
- прекиди у одливу урина током мокрења;
- нелагодност, бол и друге непријатне сензације током процеса мокрења;
- непријатан осећај у доњем делу стомака, осећај повлачења у лумбалној кичми;
- погоршање општег благостања, апатија, оштећена радна способност;
- осећај недовољног пражњења бешике.
Уринарна инконтиненција је симптом који се не јавља код свих пацијената. Карактеристична је за такозвану цервикалну леукоплакију (када се лезија налази у врату бешике) или се открива код узнапредовалих облика ове болести. Инконтиненција може имати различите степене: код неких пацијената се јавља на позадини релативно пуне бешике, док се код других цурење може приметити већ 15-20 минута након потпуног пражњења органа. [ 6 ]
Наведени симптоми су неспецифични и могу указивати не само на присуство леукоплакије, већ и на погоршање циститиса или других проблема са уринарним системом. Коначна дијагноза никада неће бити постављена само на основу описа клиничке слике. Неопходна је темељна дијагноза са цистоскопијом и биопсијом.
Леукоплакија бешике код жена
Леукоплакија бешике може утицати и на мушке и на женске пацијенте. Међутим, жене су склоније да се сусретну са овом болешћу, првенствено због одређених анатомских карактеристика.
Кратак уретрални канал омогућава инфективном агенсу да лако уђе у бешику пацијената. А ослабљен имунитет, стрес у комбинацији са другим факторима омогућавају брз развој патолошких процеса.
Најчешће, инфекција улази у уринарни тракт узлазним путем из спољашњег гениталног подручја.
Код леукоплакије бешике, нормални епителни слој се трансформише у равни, са формирањем кератинизованих жаришта. Болест се дијагностикује или случајно или током дуготрајног и неефикасног лечења циститиса. У овом случају, основа за исправну дијагнозу је биопсија са накнадном хистологијом одабраних материјала.
Код жена, леукоплакија може утицати не само на бешику, већ и на грлић материце. Ова патологија се јавља код многих пацијената у репродуктивном добу. Болест се обично карактерише хроничним током.
Леукоплакија бешике и трудноћа
Код леукоплакије бешике, трудноћа може бити значајно компликована - пре свега због велике вероватноће рецидива болести. Ако се болест погорша у првом тромесечју трудноће, постоји ризик од спонтаног прекида трудноће или појаве развојних мана код будуће бебе.
Погоршање у трећем тромесечју ствара ризик од превременог одвајања плаценте, интраутерине инфекције фетуса и превременог порођаја.
У случају погоршања леукоплакије током трудноће, антибиотска терапија се одлаже. Међутим, антибиотици се и даље прописују у случају значајних и интензивних симптома. Комплетан ток лечења се спроводи након рођења детета.
Пацијенти који пате од леукоплакије треба да предузму мере за елиминацију болести пре трудноће. Чак и ако жена пати од честог циститиса, хроничног циститиса, потребно је да унапред прође курс превентивног лечења. [ 7 ]
Фазе
Леукоплакија бешике пролази кроз неколико фаза у свом току:
- Трансформација сквамозних ћелија. Ова фаза се карактерише реорганизацијом прелазног епителног ткивног слоја у вишеслојно сквамозно епително ткиво. Што се тиче самих ћелија, оне се не мењају.
- Замена сквамозних ћелија. Ова фаза је први корак ка ћелијској смрти јер оне постепено пролазе кроз патолошке промене у дегенерисаном вишеслојном ткиву.
- Формирање фокалних задебљања на позадини процеса ћелијске кератинизације. [ 8 ]
Код леукоплакије бешике долази до бројних склеротичних процеса који утичу на унутрашње зидове шупљине. Временом, орган више не може адекватно да се контрахује, што, заузврат, доводи до инконтиненције уринарне течности. Оваква компликација је карактеристична за леукоплакију: код циститиса се такав симптом не примећује. [ 9 ]
Обрасци
Постоје три врсте леукоплакије бешике:
- равна леукоплакија;
- брадавичаста леукоплакија са израженим подручјима кератинизације;
- ерозивна леукоплакија са присуством улцеративних лезија слузокоже.
Равни тип леукоплакије често се одвија готово асимптоматски, а само код великих лезија примећује се карактеристична клиничка слика.
Брадавичасте и ерозивне варијанте патологије праћене су израженим болним симптомима. Леукоплакија врата бешике карактерише се посебно интензивним симптомима: како се патолошки процес шири, стање пацијента се нагло погоршава, појављују се симптоми акутног циститиса. Терапија лековима често не доноси видљиво олакшање.
Компликације и посљедице
Чак и након комплетног лечења леукоплакије бешике, пацијент ће морати да се подвргне систематској превентивној дијагностици како би се спречило поновно јављање болести, као и да би се спречиле компликације као што су:
- малигнитет, развој малигног процеса у зидовима бешике;
- поремећај нормалне функције уринарног система, губитак контрактилности бешике, цурење урина и инконтиненција;
- бубрежна инсуфицијенција са накнадним поремећајем воде, електролита, азота и других врста метаболичких процеса;
- крварење, хематурија.
Рецидив леукоплакије бешике након лечења лековима је прилично чест, јер конзервативни третман не елиминише болест заувек. Након радикалније хируршке интервенције, болест се рецидивира у приближно 7-12% случајева. Могуће је да је рецидив последица непотпуног уклањања патолошке зоне, јер у неким областима може бити потребан дубљи утицај. Ако се такве карактеристике не узму у обзир, настају предуслови за непотпуно уклањање патологије, што постаје основа за поновни развој леукоплакије. Најмањи број рецидива се примећује након поступка радиофреквентне ексцизије. [ 10 ]
Дијагностика леукоплакија бешике.
Дијагноза леукоплакије бешике не може се успоставити само на основу жалби пацијената и резултата објективног прегледа. Потребна је свеобухватна дијагноза са обавезним хистолошким прегледом честица ткива шупљинског органа.
Комплетан спектар испитивања је приближно следећи:
- Прикупљање анамнестичких података (учесталост и интензитет напада, присуство других патологија и предиспонирајућих фактора).
- Вагинални преглед жена (неопходан и за диференцијалну дијагнозу и за процену општег здравља репродуктивног система пацијента).
- Лабораторијски тестови: комплетна крвна слика, анализа урина, брис вагине и уретре, биохемија крви, одређивање нивоа креатинина и урее, култура урина.
- ПЦР и ЕЛИСА дијагностика за откривање латентне инфекције.
- Инструментална дијагностика: ултразвучни преглед бубрега и органа који се налазе у малој карлици, уродинамичке дијагностичке процедуре (урометрија, цистоскопија), ендоскопија. [ 11 ]
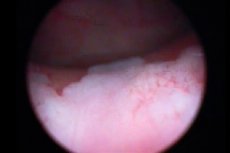
Цистоскопија бешике је нужно праћена биопсијом - поступком штипкања ткивног материјала за даље хистолошко испитивање. Код леукоплакије, ова метода се сматра најинформативнијом, јер пружа могућност процене природе болести, њеног облика и степена оштећења. Током цистоскопије, жаришта леукоплакије изгледају као спљоштене беличасте зоне, или мале ерозије, или жућкасте плаке. [ 12 ]
Да би се разјаснила дијагноза леукоплакије бешике, ултразвук се врши за све карличне органе, као и за бубреге. Таква студија показује локацију, облик, структурне карактеристике и величину дотичних органа. Током дијагнозе могу се открити и ехо-позитивне формације - на пример, камење или тумори који могу рефлектовати ултразвучни ток.
Да би се потврдила дијагноза леукоплакије бешике, хистолошка детекција метапластичних трансформација у ћелијским структурама је важна, чак и у случајевима када постоји јасна ендоскопска слика болести.
Диференцијална дијагноза
Диференцијална дијагностика укључује сквамозноћелијски папилом и, у неким случајевима, малигни процес у бешици. Леукоплакија бешике и рак могу имати сличне симптоме, али правилна дијагностика у облику цитологије урина и цистоскопије са биопсијом обично разјашњава ситуацију. Вероватноћа откривања карцинома је олакшана поступком цистоскопије плавим светлом, након интракавитарне инстилације хексиламинолевулината. Понекад је потребна додатна биопсија, са узорковањем мишићног ткива.
Жене такође могу имати цервикалну леукоплакију истовремено са лезијама бешике. Међутим, комбинација ових патологија је ретка и захтева различите дијагностичке и терапијске приступе.
Кога треба контактирати?
Третман леукоплакија бешике.
Могућност лечења леукоплакије без помоћи хирурга процењује лекар након постављања тачне дијагнозе и одређивања степена сложености патологије. Конзервативна метода подразумева употребу лековитих ефеката на инфективну компоненту болести.
Да би се то урадило, потребно је користити следеће лекове:
- антимикробни лекови за уништавање патогене флоре;
- антиинфламаторни лекови;
- средства за јачање имуног система;
- мултивитамински препарати.
За обнављање зидова бешике оштећених патолошким процесом користе се иригације са посебним средствима, која су аналози природних гликозаминогликана. Захваљујући таквим поступцима могуће је обновити оштећено ткиво.
Физиотерапија и дијетална терапија су прикладне као додатак лечењу.
Хируршком лечењу се прибегава ако конзервативна терапија не донесе потребан позитиван резултат. [ 13 ]
Лекови које лекар може преписати
У случају инфективног процеса, неопходно је прописати специфичне лекове који делују директно на патоген. Спроводи се прелиминарна анализа течности урина са бактериолошким прегледом и проценом осетљивости патогене флоре на антибиотике.
Трихомонадни циститис захтева прописивање Макмирора, Метронидазола, Фурамага.
За гљивичну упалу прописују се Пимафуцин, Итраконазол и Флуконазол.
Ацикловир и интерферони се користе за лечење херпеса и цитомегаловируса.
Потребан је курс имуностимуланса - на пример, тинктура ехинацее, Циклоферон.
У контексту антибиотске терапије, Бифидумбактерин и Лактобактерин се користе за подршку имуног система.
Корисни су лекови Канефрон или Нефростен, који се узимају током дужег временског периода.
Монурел |
Екстракт бруснице, такозвани природни антимикробни лек. Узимати једном дневно, пре спавања: растворити 1 кесицу гранула у 100 мл воде. Могући нежељени ефекти: дијареја, горушица, кожни осип. |
Канефрон |
Биљни препарат, активни диуретик са аналгетским и антимикробним дејством. Појачава ефикасност антибиотске терапије. Узимати 2 таблете (или 50 капи) три пута дневно, са довољном количином течности. Током лечења могу се јавити мучнина, дијареја и алергијске реакције. |
Уролесан |
Биљни лек са антиспазмодичним, антиинфламаторним, аналгетским и антимикробним дејством. Лек елиминише бол и нормализује мокрење. Уролесан се узима орално са храном, 1 капсула три пута дневно, до месец дана (лек се може узимати и у облику капи или сирупа). Нежељена дејства: диспепсија, алергијске реакције, вртоглавица, промене крвног притиска. |
Невиграмон |
Уросептик, чије дејство се заснива на присуству налидиксне киселине. Лек се узима 1 г 4 пута дневно током недељу дана (дозу може прилагодити лекар). Највероватнији нежељени ефекти: диспепсија, холестаза, главобоља, оштећење вида, алергија. |
Нолицин |
Антибактеријски агенс широког спектра, флуорокинолонска група друге генерације. Таблете се узимају између оброка, са доста воде (ради обезбеђивања стабилне диурезе). Дозирање и учесталост примене се бирају појединачно. Могући нежељени ефекти: горушица, мучнина, жутица, повећана анксиозност, аритмија, хипотензија. |
Канефрон за леукоплакију бешике
Канефрон се најчешће прописује за лечење циститиса и пијелонефритиса, али је овај лек погодан и за леукоплакију бешике. За шта је намењен?
Канефрон успешно се носи са бактеријском инфекцијом, убрзава уклањање течности и соли из тела и штити ткива уринарног система од оштећења. Ако пацијент треба да се подвргне хируршком уклањању жаришта леукоплакије, онда ни овде не можете без Канефрона: лек ће помоћи у заустављању запаљеног процеса и припреми пацијента за операцију.
Стандардно, за леукоплакију бешике, Канефрон се узима или у капима (50 капи три пута дневно) или у таблетама (2 таблете три пута дневно). Трајање примене је 2-3 месеца, понекад и дуже, по нахођењу лекара.
Овај третман се допуњује употребом лековите уролошке колекције, напитака на бази брусница и шипка.
Витамини
За лечење и спречавање погоршања леукоплакије бешике, већина лекара саветује предузимање мера за јачање одбрамбених снага организма и повећање отпорности на инфекције. За све пацијенте, мултивитамински комплекси са минералима су добар додатак лечењу.
Висококвалитетни комплексни и биолошки активни препарати могу се наћи у већини апотека. А лекар ће вам помоћи да изаберете потребну оптималну опцију витамина, на пример:
- Солгар, природна брусница са витамином Ц;
- Нефрокапс, Елите-Фарм;
- Цистимин, Вивасан;
- Ува Урси, Натурес Ваи, Беарберри;
- Витамакс, концентрат алое и бруснице, концентровани сок од алое и бруснице;
- ГоЛес, Живот на селу, Здравље бешике;
- Д-Формула, Алтера Холдинг;
- Ренсепт, Уметнички живот.
Узимање витаминских препарата је обично дугорочно. Дозирање - према упутству за одређени сложени производ.
Физиотерапијски третман
За лечење леукоплакије бешике често се користе методе физиотерапије:
- ласерски третман у комбинацији са краткоимпулсном електроаналгезијом;
- ласерски третман магнетном терапијом;
- краткоимпулсна електроаналгезија са магнетном терапијом;
- микроталасна терапија;
- терапија ултра високим фреквенцијама;
- излагање синусоидно модулисаним струјама;
- ендовезикална фонофореза.
У процесу физиотерапеутског лечења препоручује се допуна употребе синусоидних модулисаних струја електрофорезом. Захваљујући овој комбинацији могуће је блокирати поремећене импулсе из органа оштећеног болешћу.
Употреба процедура загревања за леукоплакију бешике је неприкладна. Штавише, топлотне процедуре које се спроводе код куће (купке, грејне подлоге итд.) обезбеђују стварање оптималних услова за брзу репродукцију инфекције.
Озонска терапија за леукоплакију бешике
Код неких пацијената са леукоплакијом бешике користи се комбинована терапија са Тамсулозином 0,4 мг ујутру и интравенским озонизованим физиолошким раствором са концентрацијом озона од 6 мг/литар. Курс озонотерапије састоји се од пет дневних интравенских ињекција, након чега се прави једнодневна пауза и понавља петодневни курс. Трајање сваке инфузије је од пола сата до педесет минута.
Критеријум за ефикасност озонске терапије сматра се стабилизацијом уринарног процеса, нестанком клиничких симптома болести, побољшањем лабораторијских и функционалних индикатора. По правилу, први знаци побољшања се примећују након 1-2 процедуре.
Озонска терапија није праћена негативним нежељеним ефектима и алергијским процесима. Техника је прилично једноставна и приступачна, и може се користити како у болничким, тако и у амбулантним условима.
Народни лекови
Народни лекови, нажалост, нису у стању да потпуно излече особу од леукоплакије бешике. Међутим, они могу деловати као додатни фактор у комплексном лечењу које је прописао лекар.
- Уместо чаја, пију свеже цеђени сок од шаргарепе и цвекле.
- На спољашње гениталије нанесите газу натопљену уљем шипка и пасјаковог трна.
- Жваћите прополис неколико пута дневно, сваког дана.
- Увече третирајте спољашње гениталије гушчјом масноћом, кокосовим или палминим уљем.
- Пијте дневно 250 мл свежег млека са раствореном содом (1/2 кашичице).
Добар ефекат се такође постиже додавањем природних биљних препарата припремљених на бази лековитог биља.
Биљни третман
- Сваког јутра попијте чашу децокције младих јелових иглица (1 кашика сировине на 250 мл кључале воде). Ако се добро подноси, децокција се може конзумирати чешће - на пример, два или три пута дневно.
- Узимајте инфузију кукуте: 100 г биљних цвасти прелијте са 0,5 л вотке, држите три недеље на хладном месту. Процедите и почните са лечењем. Првог дана попијте 1 кап тинктуре са 100 мл воде. Сваког дана повећавајте број капи за једну, доводећи до 40 капи дневно.
- Свакодневно перете инфузијом камилице (1 кашичица на 200 мл воде).
- Узимајте тинктуру гинсенга из апотеке - три пута дневно, 1 кашичицу, неколико недеља.
Запамтите: сваки народни третман мора бити договорен са лекаром!
Хомеопатија
Хомеопатски третман се увек прописује на позадини конзервативне терапије: комбинација метода се лично разматра са лекаром који лечи. Пошто је леукоплакија бешике прилично озбиљна патологија, веома је важно да је лечење компетентно и оправдано: избор хомеопатског лека треба препустити искусном и стручном специјалисти који је упознат са свим детаљима одређене болести и поседује све потребне информације о пацијенту.
Потребно је узети у обзир да је на самом почетку хомеопатског лечења, у зависности од шеме прописивања, могућ почетак такозваног „примарног погоршања“. Његово трајање и тежина су увек различити и немогуће их је погодити. Међутим, у року од неколико дана стање би требало да се нормализује.
У комплексној терапији пацијената који пате од леукоплакије бешике, могуће је користити следеће хомеопатске препарате у индивидуално одабраним дозама:
- Actea racemosa (црна враниња нога);
- Каустикум;
- Мухарска печурка (Agaricus muscarius);
- Цоццулус индицус (цоцкле орах);
- Conium maculatum (кукута);
- Калијум карбоникум;
- Калијум фосфорикум;
- Лахезис (звечарка);
- Plantago major (велика боквица);
- Rumex crispus (коврђави лапад);
- Стафизагрија.
Такође је дозвољено користити комбиноване лекове Берберис Хомаккорд, Беладонна Хомаккорд, Популус Композитум итд.
Лекови се бирају како у складу са преовлађујућим симптомима леукоплакије бешике, тако и узимајући у обзир конституционалне карактеристике пацијента.
Хируршко лечење
Ако лечење лековима не даје жељени резултат, лекар предлаже пацијенту да потражи помоћ хирурга. Индикације за хируршку интервенцију су:
- упорни инфламаторни процес, који се јавља са поремећајима у функцији контракције бешике;
- леукоплакија другог или трећег степена, потврђена хистологијом;
- интензиван болни синдром који се не може ублажити лековима;
- дијагностички потврђено присуство атипичних ћелијских структура, што је знак преканцерозног стања.
У случају леукоплакије бешике, лекар може размотрити следеће опције хируршког лечења:
- ТУР је трансуретрална ресекција бешике. Интервенција подразумева уклањање патолошки измењених делова слузокоже помоћу посебног инструмента са петљом. Петља се убацује у уретрални канал ендоскопском методом. Ова процедура се сматра нежном и не подразумева никакво оштећење органа.
- Катеризација леукоплакије бешике се врши термичким дејством високофреквентне струје која се доводи до ткива помоћу усмерене јонизоване аргонске плазме. Уређај за интервенцију састоји се од извора гасовитог аргона и извора високофреквентне струје. Коагулација ткива се одвија њиховим загревањем. Дубина дејства зависи од његовог трајања, подешавања хардвера и подешене снаге. Метода омогућава не само уклањање патолошких жаришта, већ и неутрализацију патогене флоре у субепителијалном слоју.
- Ласерска коагулација леукоплакије бешике резултира формирањем јасно дефинисаног хомогеног подручја карбонизације: зрачење се потпуно апсорбује, узрокујући тачкасто испаравање ткива. Дубина ласерског „рада“ је безначајна на позадини јаког хемостатског ефекта, што је позитиван тренутак приликом извођења операције на ткивима бешике засићеним крвним судовима. Ласерска коагулација се сматра једном од веома ефикасних метода лечења леукоплакије. Несумњиве предности су минимална инвазивност, добар степен хемостазе, готово потпуно одсуство хируршких компликација, минимални могући боравак пацијента у болници. Период рехабилитације је кратак: слузница бешике се потпуно чисти од красте у року од 3-4 недеље.
- Ласерска аблација леукоплакије бешике подразумева употребу ласерског импулса, што обезбеђује висококвалитетну хемостазу, минималну хируршку трауму, одсуство постоперативних компликација и кратак период опоравка. Уклањање леукоплакије бешике одвија се у две главне фазе:
- пенетрација у уретру помоћу посебних инструмената;
- извођење операције испаравањем. [ 14 ]
Током операције, хирург може контролисати цео процес променом таласне дужине, трајања и фреквенције импулса.
- Плазмокинетичка вапоризација леукоплакије бешике помаже у постизању потпуне девитализације оштећеног слоја бешике, уз минималан утицај на околна и испод ткива. Постоперативни период, укључујући антибиотску терапију, обезбеђује ерадикацију бактерија и инхибира развој новог таласа инфламаторног процеса. Укључивање аналога гликозаминогликана у терапијску шему помаже у стварању заштитне љуске преко оперисаног подручја: ово спречава адхезију уропатогена и спречава продирање честица урина у слузокожу. Ова чињеница значајно убрзава процес регенерације.
Постоперативни период након хируршког лечења је обично релативно кратак: прописује се курс антибиотика и других помоћних и регенеративних лекова:
- Лек Весикар се прописује након ТУР-а леукоплакије бешике како би се спречио развој синдрома хиперактивности бешике. Весикар је м-антихолинергички лек, узима се у дози од 5 мг дневно током 2-3 месеца. Поред тога, могуће је повезати лек Тамсулозин, као и физикалну терапију.
- Орални контрацептиви, укључујући лекове са антиандрогеним дејством, се не препоручују за хистолошки потврђену леукоплакију. Међутим, исти лекови - на пример, Јес након леукоплакије бешике могу се узимати након 3-4 месеца, у одсуству рецидива болести. Хормонска супституциона терапија је прикладна током менопаузе - ради побољшања стања слузокоже.
- Антибиотици и антиинфламаторни лекови се прописују како за спречавање развоја запаљеног процеса, тако и за убрзавање опоравка ткива. На пример, акутни некомпликовани микробни циститис најчешће изазивају бактерије као што су Ешерихија коли, ентерококи, клебсијела, протеус. Понекад се иста клебсијела открије након леукоплакије бешике, што може захтевати поновљени курс антимикробних лекова.
Дијета за леукоплакију бешике
Да бисте се решили леукоплакије бешике у најкраћем могућем року, поред лечења, потребно је прилагодити исхрану. Јела и производи који су у њима укључени треба бирати на основу принципа њиховог благог дејства на органе за варење. Пожељно је кувати у пароварку, кувати или пећи храну.
Производи који се препоручују пацијентима са леукоплакијом бешике:
- свеже воће;
- свеже и кувано поврће (осим купуса, парадајза, црног и белог лука, ротквица);
- не превише масна риба, бело месо;
- ферментисани млечни производи;
- житарице.
Потребно је пити око два литра воде дневно. Ово је неопходно за природно испирање бешике и смањење концентрације мокраћне киселине, која има иритантно дејство на слузокожу органа. Поред редовне чисте воде, препоручује се пијење биљних инфузија, незаслађеног зеленог чаја, компота на бази бобичастог воћа, желеа од брусница.
Следећи производи су забрањени:
- зачини, зачини, љуте папричице, сенф, рен;
- алкохолна пића;
- маринаде, со;
- рибље, месне чорбе;
- димљени и пржени производи;
- јака кафа, јак црни чај, газирана пића;
- чипс, грицкалице, крутони итд.
Дијета се заснива на следећем принципу: храна треба да буде што природнија, без хемијских адитива, без зачина, са минималном могућом количином соли (а још боље, без ње уопште). Што је мање иританса присутно у храни, пре ће доћи дуго очекивани опоравак.
Превенција
Превентивне мере обухватају спречавање полно преносивих болести, хормонских поремећаја, заразних процеса у целом телу. Важно је благовремено лечити метаболичке поремећаје, заразне и инфламаторне болести.
Препоручљиво је потпуно престати са пушењем, ограничити конзумирање алкохолних пића, љутих зачина и зачина.
Све горе наведене мере морају се комбиновати са пажљивим поштовањем правила личне и интимне хигијене. Витаминска терапија, укључујући витамине Б групе, витамин А, калцијум и коензиме, мора се спроводити током дужег временског периода.
Посебну пажњу треба посветити стању и јачању имунолошке одбране. Да би се одржао потребан ниво имунитета, потребно је правилно и потпуно јести, водити активан начин живота, често бити на свежем ваздуху и избегавати стрес.
Подручје бешике треба заштитити од повреда, а ако се појаве било какви сумњиви симптоми, најбоље је што пре потражити медицинску помоћ.
Прогноза
Прогноза за леукоплакију бешике може бити повољна ако се обезбеди благовремено и компетентно лечење, које треба спровести пре него што почну да се јављају неповратна оштећења у зидовима органа. Најповољнији исход се очекује ако је пацијент подвргнут ендоскопској интервенцији са ресекцијом погођених епителних подручја. Међутим, ниједан лекар не може сто посто гарантовати да се болест никада неће подсетити на себе рецидивом. Често се примећују рецидиви леукоплакије, што захтева нови ток лечења.
Са интензивним напредовањем болести, које је праћено смањењем уринарног органа, губитком еластичности, квалитет прогнозе постаје тешко одредити. Пацијенту се прописује дуготрајно одржавајуће лечење ради нормализације благостања. Ако се такав третман не спроведе, онда постоје високи ризици да ће леукоплакија бешике бити компликована бубрежном инсуфицијенцијом. А то већ може довести до смрти.

