Медицински стручњак за чланак
Нове публикације
Меки шанкр
Последње прегледано: 29.06.2025

Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
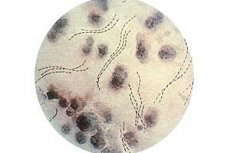
Венеролози се често суочавају са таквом болешћу као што је меки шанкр, што је полно преносива генитална улкусна болест. Бактерија - узрочник патологије - када уђе у меко ткиво изазива стварање отворене ране, која се назива меки шанкр.
Епидемиологија
Меки шанкр је ендемски у многим афричким, азијским и латиноамеричким земљама. У Европи и Сједињеним Државама, болест је много ређа. На пример, пре око десет година, амерички дијагностичари су забележили скоро 30 случајева меког шанкра код пацијената. Пре пет година било је само петнаест случајева.
Годишње, стопа инфекција гениталних улкуса у свету је око двадесет милиона случајева. Прво место на овој листи заузима сифилис, а затим херпесвирус. Меки шанкр се региструје код шест милиона пацијената годишње. Лавовски део приписује се становништву земаља у развоју. Код око 10% пацијената, меки шанкр се налази у комбинацији са вирусом херпес симплекса, сифилисом и ХИВ инфекцијом.
Мушка популација се чешће суочава са проблемом меког шанкра: према статистици, на свака три мушкарца који оболе долазе од једне заражене жене. Просечна старост пацијената са меким шанкром је тридесет година.
Узроци меког шанкра
Меки шанкр (такође назван шанкроид) узрокује Haemofilus ducreyi. Овај патоген је први пут пријављен 1887. године и активно је проучаван наредних пет година. Имена научника који су истраживали инфекцију накнадно су утврђена у њеном називу - иначе се бацил назива Streptobacillus Ducrey-Unna-Petersen. [ 1 ]
Патогени меког шанкра имају карактеристичан положај у погођеном подручју, распоређени у редовима паралелним један другом. Специјалисти говоре о сличности таквих редова са „ланцима“ или „рибљим чопорима“. На самим штапићима налазе се заобљени врхови, у средњем делу је пренапрезање. Просечна дужина бацила је око 1,8 µм, а дебљина 0,5 µм.
Меки шанкр се најчешће инфицира сексуалним односом са болесном особом: патоген улази у ткиво кроз микрооштећења или се таложи на слузокожи гениталија.
Бацил, узрочник меког шанкра, добро преживљава на ниским температурама и отпоран је на хемикалије. Али на температурама изнад +40°C, бацил угине.
Особа се заражава меким шанкром углавном сексуалним контактом. У ретким случајевима постоје и други начини инфекције, на пример, од здравствених радника који лече болесне пацијенте или током порођаја (инфекција се преноси са мајке на бебу). [ 2 ]
Фактори ризика
Додатни фактори ризика су:
- Неморалан начин живота, чести промискуитетни сексуални односи;
- Зависност од алкохола и дрога;
- Хомосексуални живот;
- Недостатак образовања, недостатак знања о хигијени и адекватној сексуалности.
Још један фактор који може допринети развоју меког шанкра је обрезивање мушкараца у неразвијеним земљама, иако нису дате јасне поткрепљене информације.
Патогенеза
Главни пут преношења патогена меког шанкра сматра се сексуалним. Могуће је заразити се без обзира на врсту сексуалног односа: бацил се може ширити са особе на особу током гениталног, аналног и оралног контакта.
Други путеви преноса су ређи, нпр. током медицинске интервенције итд.
Патоген меког шанкра улази у поткожни простор кроз епителне отворе - нпр. кроз мање огреботине, микрооштећења, трауме коже које се могу јавити током истог сексуалног контакта. Након преласка кожне баријере, бацил меког шанкра формира велики број инфламаторних структура у инокулираном подручју: формирају се и макрофаги, дендритичне ћелије и полиморфни неутрофили. Истовремено се стимулише производња интерлеукина 6 и 8 из епидермалних и дермалних ћелија. Као последица таквих активних процеса, формира се фокални апсцес - врста интрадермалне пустуле. Инфламаторна реакција изазива стварање течног исцедка унутар улкусне шупљине. У овој течности у великим количинама присутни су патогени меког шанкра, па је посебно опасан за здраву особу, јер може изазвати болест не само током сексуалног односа, већ и при контакту „кожа на кожу“.
Формирање улцерозних дефеката типичних за меки шанкр узроковано је трансмуралним токсином, који изазива апоптозу и некрозу мијелоидних ћелија, епителних ћелија, примарних фибробласта и кератиноцита. Симптоматологија меког шанкра се повећава због специфичних својстава бацила: може да избегне фагоцитозу, што подразумева споро зарастање улцерозних дефеката. [ 3 ]
- Период инкубације меког шанкра
Већина познатих полно преносивих патологија има свој период инкубације, а меки шанкр није изузетак. Да би се стрептобацил манифестовао, потребно му је од три до десет дана (по правилу, код мушкараца постоји ранија симптоматологија, а код жена - каснија). У веома ретким ситуацијама, овај период се продужава на један месец, али се може скратити и на 1-2 дана.
- Ризик од инфекције путем сексуалног контакта са меким шанкровима
Ризик од инфекције након сексуалног односа са болесним партнером процењује се на око 50%, што зависи од стадијума болести, имуног статуса и многих других разлога.
Симптоми меког шанкра
Могуће је лако и приступачно описати како изгледа меки шанкр. Први знаци почињу да се јављају готово одмах након периода инкубације, када инфективни агенс почиње интензивно да се размножава. У погођеном подручју појављује се мали крвави мехур, јасно оцртан, густ. Након неколико дана, мехур се отвара, формира се чир, из којег може да цури мала количина гнојног секрета. Чир се обично карактерише неправилном конфигурацијом, има пречник од око 10-30 мм. Постепено, како се болни процес погоршава, ове димензије се повећавају, не само у ширину, већ и у дубину.
Постоје неке разлике у симптоматологији болести, у зависности од пола пацијента. Меки шанкр код мушкараца се формира у облику мале црвенкасте избочине у гениталном пределу. После неког времена, на месту избочине се отвара површина ране - овај процес се одвија прилично брзо, током неколико дана. Улцерозни дефект може се појавити на било ком делу гениталија, па чак и у скротуму.
Меки шанкр код жена чешће има вишеструке манифестације: неколико црвенкастих избочина појављује се у пределу усана или у простору између њих, близу ануса или на горњем делу бутина. Како се избочине трансформишу у чиреве, јавља се непријатан осећај печења приликом излучивања урина или столице.
Симптоми карактеристични и за женске и за мушке пацијенте:
- Улцеративни дефект има просечну величину од 10-30 мм, али у занемареним ситуацијама може достићи 50 мм;
- Чир је мекан када се палпира, границе су жућкасто-сивкасте;
- Када се лагано притисне, видљиве су мале капљице крви;
- Бол током сексуалног односа;
- У сваком другом случају меког шанкра примећује се оток препонског подручја;
- Видљиво је повећање лимфних чворова, што је посебно приметно у узнапредовалим случајевима болести.
Приликом дијагнозе треба узети у обзир да неколико полно преносивих инфекција може коегзистирати истовремено. На пример, меки шанкр се довољно често открива код сифилиса, ХИВ инфекције. У овим ситуацијама, симптоматологија је увек опсежнија и захтева обавезну лабораторијску диференцијалну дијагнозу.
Меки шанкр се најчешће јавља на овим местима на телу:
- Кожица;
- Коронарна жлеб;
- Френулум пениса;
- Од уретралних сунђера;
- Навикуларна фоса;
- Лабија.
Нису искључене ни друге врсте локализације, које се могу назвати атипичним. Све зависи од тога где је инфекција продрла. Тако се понекад јављају чиреви и фисуре у пределу ануса. Код неких пацијената се дијагностикује меки шанкр на усни, у усној дупљи (на пример, ако је до инфекције дошло након оралног сексуалног односа). Код медицинских радника који су обављали процедуре на пацијентима са меким шанкром, улцеративни дефекти су се појавили у пределу руку и прстију горњих екстремитета. [ 4 ]
Фазе
Кроз клиничка посматрања, стручњаци су идентификовали неколико фаза развоја меког шанкра:
- Фаза инкубације (у просеку траје 3-10 дана, али могу постојати изузеци).
- Еритематозно-папуларна фаза је почетна фаза меког шанкра, која се манифестује формирањем еритема - мрље која се за око један дан претвара у нодуларну формацију.
- Стадијум пустуле је период током којег се чвор претвара у мехур који се отвара током 1-2 дана.
- Стадијум улцерације - након отварања мехура формира се улцеративни дефект који постоји неколико недеља.
- Фаза зарастања и формирања ожиљака - траје неколико недеља док се на месту оштећеног ткива не формира ожиљак.
Обрасци
Према етиолошким, локализационим и другим знацима, меки шанкр се дели на неколико врста: [ 5 ]
- Дифтероидни тип карактерише присуство сивкасто-зелене плоче на улцерозној бази, што се објашњава мешањем инфективних агенаса. Ова врста меког шанкра карактерише се продуженим током.
- Гангренозни тип је последица присуства анаеробне флоре, при чему се процес болести шири на дубока ткива, што често узрокује септичке компликације.
- Левкасти тип има изглед формације са присуством гнојног ранског штапића. Најчешће је ова варијанта локализована у пределу сулкуса главе пениса. По изгледу има много тога заједничког са сифилитичким тврдим шанкром, па је потребно спровести пажљиву диференцијалну дијагнозу.
- Фоликуларни тип се развија када инфекција уђе у систем лојних жлезда. Формирају се вишеструки мали чиреви пречника до 2-3 мм. Патологија се чешће налази на малим уснама и бразди главе пениса.
- Мешовити тип је резултат мешавине сифилитичке инфекције и узрочника меког шанкра. Клиничка слика болести карактеристична је за две патологије одједном: прво се формирају знаци меког шанкра, а затим - тврдог. У основи улцеративног дефекта формира се задебљање, које утиче на оближње лимфне судове.
- Серпингинозни тип је посебно дуготрајан и тешко га је лечити.
- Фагеденски тип карактерише дубоко продирање инфекције, што може бити последица употребе каутеризације или других проблема у телу - посебно туберкулозе или зависности од алкохола.
Компликације и посљедице
Специјалисти идентификују низ компликација које се могу развити код пацијената са меким шанкром:
- Лимфангитис - лимфоваскуларна упала изазвана меким шанкром док патологија продире у ткива;
- Лимфаденитис је запаљен процес у лимфним чворовима;
- Фимоза је „мушка“ компликација коју карактерише деформација и сужавање кожице, што ствара проблеме у откривању главе пениса;
- Парафимоза - заузврат, компликација фимозе, код које је главица пениса стегнута прстеном препуцијума;
- Гангрена меког шанкра - процес некрозе и одбацивања меког ткива, који може бити додатно компликован сепсом и тромбозом;
- Серпингиоза шанкроида - постепено повећање величине меког шанкра са формирањем ожиљног ткива у његовом централном делу;
- Фагеденични шанкроид је компликација гангренозног меког шанкра, у којој се формира краста и развија гнојна упала у основним ткивима.
Важно је схватити да су независни покушаји дијагностиковања и лечења меког шанкра, шанкроида изузетно непожељни и могу довести до озбиљних, па чак и акутних негативних последица. Стога, не би требало да ризикујете, већ је боље одмах - и што је пре могуће - потражити медицинску помоћ од стручњака.
Дијагностика меког шанкра
Дијагностичке процедуре за меки шанкр се изводе у фазама:
- Прикупљање анамнестичких података (брзина развоја болести, први знаци, особености сексуалног живота итд.).
- Преглед коже, гениталија пацијента.
- Лабораторијски тестови: ОАК (у меком шанкру се налази повећан ниво имуноцита, убрзана КЕ), биохемија (инфламаторни протеини), брис за микрофлору, извођење сејања и серолошких реакција.
Брис за флору се узима директно са погођеног подручја, које може бити улцерозни или ерозивни дефект, папула итд. Материјал се наноси на стаклену плочу и подвргава се испитивању микроскопом. У неким случајевима је потребно претходно бојење препарата ради боље идентификације инфекције.
Засејавање је неопходно за коначну дијагнозу, посебно ако постоји сумња у вези са њом, као и за одређивање осетљивости на антибиотску терапију. Узима се део патолошког исцедка из инфективног жаришта, наноси се на хранљиву подлогу смештену у посебну лабораторијску плочу. Такав медијум пружа најоптималније услове за развој патогена, па на њему почињу да расту бактеријске колоније. У истој посуди се примењују антибактеријски лекови како би се утврдио идентитет инфекције и разјаснила дијагноза. Као главни лекови биће препоручени лекови који ће имати максимално деструктивно дејство на патоген.
Серолошка реакција је техника за одређивање заразне болести која може постојати у два облика:
- Одређивање антитела у крви пацијента. Када инфективни агенс уђе у тело, покреће се имунолошка одбрана, захваљујући којој се производе антитела, усмерена на уништавање страног агенса. Ако у крви постоје антитела - онда постоји инфекција.
- Детекција антигена. Суштина реакције је да се део биопрепарата ставља у серум обогаћен антителима. Позитиван резултат је назначен адхезијом антигена и антитела и њиховом преципитацијом.
Инструментална дијагностика није одлучујућа, већ се користи само као помоћна метода. Могући су цистоскопија, колпоскопија, ултразвучни преглед. [ 6 ]
Диференцијална дијагноза
Диференцијална дијагноза се спроводи са другим патологијама које су праћене стварањем улцеративних дефеката на кожи и/или слузокожи.
- Меки и тврди шанкр су узроковани различитим патогенима: Haemophilus ducreyi код меких шанкра и бледи трепонема код сифилитичких тврдих шанкра. Постоје и спољашње разлике: улцеративни дефект тврдог шанкра има заобљен облик, сјајно дно и густу базу. Нема црвене инфламаторне ивице, бола или отока.
- Лимфогрануломатоза препона карактерише се ширењем инфекције на ингвиналне, феморалне, илијачне и дубоке карличне лимфне чворове. Узрочник је најчешће узрочник хламидије. Дијагноза се поставља на основу не само клиничких знакова, већ и резултата лабораторијске дијагностике.
- Гонореју изазивају гонококе и погађа уретрални канал, вагину, грлић материце, ректум, орофаринкс и очну коњунктиву. Јавља се бол, пецкање и нелагодност у гениталном пределу и уретри, појављује се гнојни или мукозни исцедак из уретре. Формирање апсцеса није карактеристично.
- Микоплазмозу и уреаплазмозу изазива опортунистичка флора, гениталне микоплазме, па се лечење за њихово откривање не прописује увек, већ само у присуству тегоба (испуштање из гениталног тракта, поремећаји уринарног тракта итд.). Улцеративне лезије нису карактеристичне за болести.
- Гранулом препона (венерични гранулом, улцеративни гранулом, донованоза) узрокован је бацилом Calymmatobacterium granulomatis. Први клинички знаци патологије су формирање поткожних болних чворића пречника 30-40 мм, са постепеним даљим повећањем њихове величине. Болест је склона аутоинфекцији - инфекцији било које зоне на телу из примарног жаришта. Одлучујућа вредност у дијагнози се даје лабораторијским методама.
- Хламидију изазива бактерија Chlamydia trachomatis. Пацијенти са хламидијом се обично жале на бол у доњем делу стомака, дизурију, крвави и гнојни исцедак из цервикалног канала, вагине или уретре. Може се јавити и хиперемија коже близу ануса, црвенило коњунктиве и слузокоже ждрела. Хламидија се може дијагностиковати као самостална болест, али се може комбиновати и са, на пример, меким шанкровима.
- Трихомонијазу изазива Trichomonas vaginalis: развија се запаљење слузокоже и коже, као и субепителијума захваћеног органа. Карактеристични су свраб, пецкање, оток, ерозије и чиреви на спољашњим гениталијама и унутрашњој површини бутина. Дијагноза се поставља на основу резултата серолошких и микробиолошких студија.
- Молускум контагиозум је паразитска болест коју карактерише појава вишеструких папула. Њихова главна локализација је аногенитална област. Папуле имају карактеристично удубљење у центру, а при притиску се јавља исцедак попут киселкасте масе. Бол није карактеристичан, понекад се пацијенти жале на свраб.
Третман меког шанкра
Како се лечи меки шанкр? Лекари сматрају да је најефикаснија употреба антибиотика и сулфонамида. Стога се користе антибиотици широког спектра деловања, способни да утичу и на бациларну флору и на спирохете - посебно на бледу трепонему, која изазива развој сифилиса.
У зависности од тежине болести, потпуно излечење се примећује тек након неколико недеља активног лечења. Ово није крај терапије лековима: пацијенту се прописује превентивни курс лекова. [ 7 ]
Међу лековима локалног дејства, предност се даје следећим средствима:
- Сулфонамидне масти;
- Лосиони и купке са раствором калијум манганске киселине;
- Лечење антисептицима (Фурацилин, итд.).
Физиотерапија (нпр. ултразвук) се активно користи као додатни третман.
Детоксикација се прописује код тешког, занемареног тока болести. Уз јасно сузбијање имунолошке одбране, одговарајућа је употреба имуномодулатора.
Лекови
Међу лековима сулфонамидне групе за благи шанкр, најчешће се бирају Сулфадиметоксин или Бисептол.
Тетрациклин, азитромицин, гентамицин, ципрофлоксацин, цефтриаксон су погодни за антибиотску терапију.
IUSTI, Међународна организација за контролу полно преносивих болести, у сарадњи са Центром за контролу болести, успоставила је следеће препоручене режиме за лечење пацијената са меким шанкровима:
- Терапија прве линије:
- Цефтриаксон као једна интрамускуларна ињекција од 250 мг;
- Или азитромицин као једнократна орална примена од 1 г.
- Друга терапијска линија:
- Ципрофлоксацин као орална доза од 500 мг два пута дневно током три дана;
- Или еритромицин орално 500 мг четири пута дневно током једне недеље.
Ако се апсцеси развију у лимфним чворовима, врши се аспирација иглом са даљом дренажом.
Цефтриаксон се може користити за терапију меког шанкра у детињству и током трудноће. Могући нежељени ефекти: алергијски осип, микоза, дигестивни и хепатобилијарни поремећаји.
Ципрофлоксацин се не прописује у трудноћи и дојењу, као ни код деце млађе од 18 година. Током ових периода, предност се даје режимима лечења са цефтриаксоном и еритромицином.
Локално, топле купке са раствором калијум перманганата 1:5000, третман сулфонамидним прахом, уљаним суспензијама, антибактеријским мастима. У случају компликација у облику фимозе, препуцијална кеса се испира раствором калијум манганске киселине и у њу се убризгава 10% уљана суспензија сулфонамида. У случају парафимозе, глава се репозиционира, а у посебним случајевима - дисекција импингмент прстена.
Међу сулфонамидима ефикасним се сматрају Бисептол, Бактрим, Сеприн. Ови лекови се узимају орално 2 таблете два пута дневно током 1-2 недеље. Могући нежељени ефекти: алергијске реакције, мучнина, поремећаји цревне покретљивости, главобоља.
Споља се користе сулфонамидне масти и креме (Левомекол, итд.), или сулфатиозол, норсулфазол у облику водене кашасте масе.
Витамини
Код благог шанкра, оптимално је узимати дневни мултивитамински комплексни препарат са минералима који садрже 1-2 дневне дозе корисних супстанци препоручених за здраву особу. Специјалиста за заразне болести или терапеут ће препоручити најприкладнији препарат од оних који се продају у апотекама.
Већина пацијената који пате од полно преносивих болести имају мањак супстанци као што су витамини А и Е, Б6 и Б12, и цинк. Истовремено, не треба заборавити контраиндикације за узимање мултивитамина.
Алтернатива узимању сложених препарата може бити побољшање исхране, обогаћивање витаминизованом храном од поврћа. У многим земљама трећег света, где је меки шанкр посебно честа болест, таква побољшана исхрана се сматра једном од најважнијих терапијских мера. Препоручује се проширење исхране интегралним житарицама, кашама, биљним уљима, поврћем, бобичастим и воћем, морским плодовима и орашастим плодовима.
Физиотерапијски третман
Када су захваћени лимфни чворови, лекар може прописати физиотерапију. Истовремена примена физичких фактора и лекова убрзава опоравак, зауставља развој запаљеног процеса, смањује тежину клиничке слике. По правилу, лекар прописује једну од следећих манипулација:
- УВФ терапија - састоји се од излагања ултрависокофреквентном пулсирајућем или константном електричном пољу, што доводи до вазодилатације и транспорта леукоцита до подручја захваћених инфекцијом. Као резултат тога, јача се антибактеријска локална имунолошка одбрана и елиминише се оток.
- Ласерска терапија је ефекат светлосних таласа који изазивају побољшање микроциркулације и трофизма у запаљеном фокусу. Поступак има антиинфламаторно и анти-едематозно дејство, убрзава опоравак оштећеног ткива.
- Галванизација се састоји у истовременом излагању нискофреквентној електричној струји и ниском напону, што вам омогућава да покренете неопходне биохемијске реакције. Као резултат тога, бол у лимфним чворовима нестаје, циркулација крви у упаљеном подручју се побољшава, регенерација убрзава, а пренос импулса у оштећеним нервним влакнима се стабилизује.
Лечење код куће
По правилу, лекари дозвољавају лечење меких шанкера без смештања пацијента у болницу. То је због чињенице да се болест релативно добро лечи антибиотицима и сулфонамидима. У овом случају често користе лекове са опсежном антимикробном активношћу, који могу утицати и на стрептобациле и на бледе трепонеме.
Трајање терапије је обично ограничено на неколико недеља. Након тога, пацијент треба да долази код лекара на контролне прегледе још шест месеци. Ово је неопходно како би се спречило поновно појављивање меког шанкра.
Поред системских антибиотика за лечење меких шанкра, користе се и локални антибактеријски агенси - посебно масти. Они омогућавају брже суочавање са симптомима болести и убрзавају зарастање улцерозних дефеката.
Неке манипулације, као што су физиотерапија или отварање лимфних чворова, захтевају посету болници или амбуланти. Међутим, ове процедуре се могу обавити код куће:
- Опрати ране раствором борне киселине или калијум перманганата;
- Осушите памучним диском, поспите ксерофором;
- Ставите дезинфекциони завој.
Превијања се понављају 1-2 пута дневно. Ова процедура ће омогућити да се болест не покрене, а у комбинацији са конзервативним лечењем помоћи ће убрзању зарастања рана.
Народни третман
Народни рецепти су одлична помоћна метода за лечење многих болести. Међутим, то се не може рећи за болести које се преносе сексуалним путем - на пример, меки шанкр. Ова патологија се ипак боље лечи традиционално - лековима системског и локалног антибактеријског дејства.
У народу се сматрају најпопуларнијим рецептима за разне венеричне болести:
- Направите купке и прање спољашњих гениталија и упаљених жаришта раствором мангана, фурацилина, као и јаким инфузијама камилице, целандина, календуле;
- Нанесите лосионе са живом, хепаринском мастом;
- Узимајте екстракт елеутерокока орално;
- Направите прах од таблета стрептоцида;
- Обришите спољашње гениталије раствором сулфа у односу 1:1000;
- Третирајте слузокожу са 2% раствором борне киселине или 2% грамицидина.
Сваки пацијент има право да сам одлучи да ли ће се придржавати народног лечења или традиционалног лечења. Али лекари снажно препоручују да се одлучите за антибиотску терапију - једини поуздан начин за искорењивање меког шанкра.
Биљни третман
Самостално узимање биљних лекова је дозвољено само у прехоспиталном периоду, када није могуће хитно пружити медицинску помоћ. Међутим, неопходно је предузети све мере да се у блиској будућности посети медицинска установа. Меки шанкр се лечи без проблема ако се лечење започне благовремено.
Народни исцелитељи и травари нуде такве рецепте за уклањање меког шанкра:
- 40 г биљке киле глатке прелити у 1 литар кључале воде. Узимати 100-150 мл пре оброка три пута дневно.
- Припремите свеж сок од ризома великог чичка. Узимајте 25 капи сока дневно.
- Скувајте 10 г цветова црног грашка у 200 мл кључале воде. Узимајте 3 кашике три пута дневно.
- Припремите декокт од 15 г клеке (можете узети било који део биљке) и 200 мл кључале воде. Лек се узима три пута дневно, 1 кашика. Л.
- 20 г ризома маслачка скувајте у 200 мл кључале воде. Пијте 100 мл три пута дневно. Споља на ране наносите маст направљену од мешавине праха корена и меда.
- За болове, припремите одвар од 10 г ливадског простате и 200 мл кључале воде. Узимајте 1 кашику. Три пута дневно.
- Припремите инфузију од биљке руте, на основу пропорције 1 кашике сировине на 200 мл кључале воде. Узимајте 1 кашику лека дневно. Инфузију можете заменити свежим соком биљке: узима се у количини од 1 капи на 2 кашике воде, дневно.
Хомеопатија
Већина хомеопатских специјалиста се не бави лечењем полно преносивих болести. Меки шанкр је у већини случајева довољно добар да се лечи антибиотицима, тако да нема потребе тражити алтернативне начине лечења. Ипак, такве методе постоје, иако их мало хомеопата активно користи у својој пракси:
- За почетни благи шанкр, Мерцуриум вивус 30 једном; Мерцуриум солубилис 4 или 6 децимала ујутру и увече; ½ грама Мерцуриум солубилис ујутру и увече; 1 грам Мерцуриум солубилис сваки други дан.
- Код занемареног благог шанкра, прва биљка цинабариса ½ гр. ујутру и увече.
- Као додатак горе наведеном третману Acidum nitricum (прва десетина. Дељење, прва стотина и три стотине).
- За гангренозни шанкр, Арсеникум.
Лекари традиционалне медицине не могу дати никакве препоруке у вези са хомеопатском терапијом за меки шанкр. До данас нема доказа ни о користи ни о штети од таквог лечења.
Хируршко лечење
Када се апсцеси развију у лимфним чворовима, прописује се хируршко лечење. Састоји се од отварања жаришта, евакуације гнојног секрета, прања и дренаже. Ова процедура се изводи под локалном или општом анестезијом и накнадно значајно убрзава опоравак.
Постоперативни период подразумева строго мировање у кревету са посебним ограничењем моторике у погођеном подручју. Исхрана се прилагођава у корист лако сварљиве хране.
Подршка лековима састоји се од узимања антибактеријских и детоксикационих лекова, нестероидних антиинфламаторних и десензибилизирајућих средстава.
Превенција
Људи који редовно имају промискуитетне сексуалне односе чешће су изложени ризику од оболевања од полно преносивих болести. Ово треба узети у обзир и предузети низ превентивних мера како би се избегли не само меки шанкр већ и друге опасне болести.
Боље је потпуно избегавати повремене интимне односе. Али ако се то деси, важно је користити баријерну контрацептивну методу - кондом.
Здравствени радници који дијагностикују и прегледају пацијенте са сумњом на меки шанкр треба да раде само користећи личну заштитну опрему.
Меки шанкр је озбиљна и опасна венерична болест. Међутим, једноставне превентивне мере могу избећи проблем. Главно је да одговорно поступате према свом здрављу. Такође је потребно знати да се имунитет на меки шанкр не ствара: лекари не искључују могућност поновних инфекција ако пацијент не поштује елементарне мере безбедности.
Прогноза
Меки шанкр је подмукла болест која углавном погађа гениталну област и кожу. Најчешће се патологија налази на лабијама, кожици, на френулуму пениса или у његовој основи. Међутим, постоје и атипичне локализације - на пример, у аналном подручју, у усној дупљи или на усни, на рукама и тако даље.
Треба схватити да присуство жаришта тврдог шанкра није увек једина манифестација болести. Често, ако се не предузму потребне мере, развија се секундарни меки шанкр: то се често дешава када гнојни секрети доспеју у подручја здраве коже. Такав развој догађаја је посебно подложан пацијентима који покушавају да ољуште или огребу патолошке жаришта.
Ако се терапија започне благовремено и потпуно, могуће је говорити о потпуном излечењу за неколико недеља - након око 2 месеца редовног и интензивног лечења. На месту лезије остаје пигментисана мрља, која такође нестаје с временом. У одсуству медицинске помоћи, нема наде за самоизлечење: меки шанкр се шири на здрава ткива, утиче на лимфни систем, што може довести до трагичних последица у будућности.

