Паратироидне жлезде
Последње прегледано: 23.04.2024

Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Године 1879. Шведски научник С. Сандстром описао је паратироидне жлезде код људи и давао им је име. Паратироидне жлезде су витални органи. Њихова функција је производња и лучење паратироидног хормона (ПТХ) - један од главних регулатора метаболизма калцијума и фосфора.
Упарени уппер параштитне жлезде (гландула паратхироидеа супериор) и доње параштитне жлезде (гландула паратхироидеа инфериор) - округла или овалне цалф одлаже на задњој површини сваког од режњевима штитасте жлезде, једна изнад гвожђа, а други - дно. Дужина сваке жлезде је 4-8 мм, ширина - 3-4 мм, дебљина - 2-3 мм. Број ових жлезда није константан и може се разликовати од 2 до 7-8, у просеку има четири. Укупна маса жлезда је у просјеку 1,18 г.
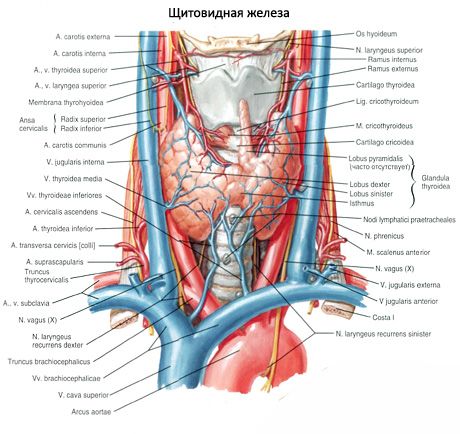
Паратироидне (паратироидне) жлезде разликују се од штитасте жлезде лакшом бојом (код деце су бледо ружичасте, код одраслих су жућкасто браон). Често се паратироидне жлезде налазе на месту пенетрације у тироидну жлезду доњих тироидних артерија или њихових грана. Из околних ткива паратироидне жлезде су одвојене сопственом фиброзном капсулом, из које слојеви везивног ткива напуштају жлезде. Други садрже велики број крвних судова и поделу паратироидних жлезда у групе епителних ћелија.
Паренхимне жлезде формирају главни и ацидофилни паратироцити, који стварају жљебове и кластере, окружене танким сноповима влакана везивног ткива. Обе врсте ћелија се сматрају различитим стадијумима развоја паратироцита. Главни паратироцити имају полихедрал облик, базофилну цитоплазму са великим бројем рибосома. Међу овим ћелијама се издваја мрачно (активно секретира) и светло (мање активно). Ацидопхилиц паратироцитес аре ларге, витх цлеар цонтоурс, цонтаин мани смалл митоцхондриа витх партицлес оф глицоген.
Паратироидни хормон паратироидног хормона (паратироидни хормон), протеински хормон, учествује у регулацији метаболизма фосфора и калцијума. Паратироидни хормон смањује ослобађање калцијума у урину, повећава његову апсорпцију у цреву у присуству витамина Д. Антагонист паратироидног хормона је тхирецалцитонин.
Ембриогенеза паратироидних жлезда
Паратироидне жлезде развијају се из епитела парних дијапазона ИИИ и ИВ. У седмој седмици развоја, епителни оклопи крвних судова одвајају се од зидова жилавих џепова и, у процесу раста, мјешају у хоодалном правцу. Након тога, паратироидне жлезде које се обликују заузимају стални положај на задњим површинама десног и левог лобуса штитасте жлезде.
 [7], [8], [9], [10], [11], [12],
[7], [8], [9], [10], [11], [12],
Пловила и нерви паратироидних жлезда
Снабдевање крви паратироидних жлезда врше гране горње и доње артерије штитасте жлезде, као и езофагеалне и трахеалне гране. Веносна крв тече дуж вена истог имена. Иннервација паратироидних жлезда је слична инзервирању штитасте жлезде.
Старосне функције паратироидних жлезда
Укупна маса паратироидних жлезда у новорођенчади варира од 6 до 9 мг. Током прве године живота, њихова укупна маса се повећава за 3-4 пута, до 5 година удвостручује се и 10 година троструки. Након 20 година, укупна маса четири паратироидне жлезде достиже 120-140 мг и остаје константна до старости. У свим старосним добима, маса паратироидних жлезда код жена је нешто већа него код мушкараца.
Обично човек има два пара паратироидних жлезда (горње и доње), које се налазе на задњој површини штитне жлезде, изван капсуле, у близини горњег и доњег стуба. Међутим, број и локација паратироидних жлезда могу се разликовати; понекад се пронађе до 12 паратироидних жлезда. Могу се налазити у ткивима штитне жлезде и тимусне жлезде, у предњем и задњем медјустинуму, у перикардију, иза једњака, у области каротидне бифуркације. Горње паратироидне жлезде имају облику равне јајне, доње лоптице. Њихове величине су приближно од 6к3 до 4к1.5 - 3 мм, укупна маса од 0.05 до 0.5 г, боја је црвенкаст или жућкасто смеђа. Снабдевање крвотоком паратироидних жлезда углавном врши гране доње артерије тироидне жлезде, венски одлив се јавља кроз вене штитне жлезде, једњака и трахеја. Паратироидне жлезде симпатизирају симпатичном влакном поновљеног и горњег ларингеалног живца, парасимпатичку иннервацију врше вагусни нерви. Паратироидне жлезде су прекривене танком капсулом везивног ткива; Различите партиције продиру у жлезде. Они садрже крвне судове и нервна влакна. Паренхима паратхироид обухвата паратиреотситов или главне ћелије, међу којима се разликују према степену бојењем хормонски активне светлости или светлих и тамних ћелија мирној. Главне ћелије формирају кластере, жљебове и кластере, а код старијих - и фоликле са колоидом у шупљини. Код одраслих ћелије се углавном појављују на периферији паратироидних жлезда обојених еозинским, еозинофилним или оксифилним ћелијама, које су дегенерирајуће главне ћелије. У паратироидној жлезди могу се наћи и прелазни облици између главних и оксифилних ћелија.
Први успеси у разјашњавању синтезу питања, декодирање СТРУКТУРЕ студија ПТХ размену су постигнути након 1972 .. Паратхироид хормоне - је један полипептидни ланац који се састоји од киселинских остатака 84 амино лишене цистеина са молекуларном тежином од око 9500 далтона, се производи у паратиреоидних жлездама из биопрецурсор - пропаратгормона (проПТГ) са 6 додатне аминокиселине на НХ 2 -контсе. ПроПТГ синтетисан у главним ћелијама паратиреоидних жлезда (у свом зрнастог ендоплазматски ретикулум) и током протеолитичко цепањем у апарату Голџијевог претвара у паратироидни хормон. Његова биолошка активност је знатно нижа од вредности ПТХ. Очигледно, проПТГ у крви здравих особа недостаје, али у патолошким стањима (аденома паратиреоидних жлезда), може се излучује у крв заједно са ПТХ. Недавно претходник проПТГ је откривен - препроПТГ садржи додатни остатке 25 амино киселина на НХ2-терминусу. Тако препроПТГ садржи 115 амино киселинских остатака проПТГ - 90 анд ПТХ - 84.
Сада је структура говеђег и свињског паратироидног хормона у потпуности успостављена. Паратироидни хормон из аденома паратироидних жлезда је изолован, али његова структура је само делимично дешифрована. Постоје разлике у структури паратироидног хормона, међутим, паратормон животиња и људи показује унакрсну реактивност. Полипептид који се састоји од првих 34 аминокиселинских остатака практично чува биолошку активност природног хормона. Ово нам омогућава да претпоставимо да преостали готово% молекула на карбоксилном крају није директно повезан са главним ефектима паратироидног хормона. Одређена биолошка и имунолошка активност паратироидног хормона такође показује њен 1-29-ти фрагмент. Имунолошку акцију поседује и биолошки неактиван фрагмент 53-84, тј. Ова својства паратормона показују најмање два дела његовог молекула.
Циркулација у крви паратироидног хормона је хетерогена, она се разликује од природног хормона који секретују паратироидне жлезде. У крви постоје најмање три различита типа паратироидног хормона: нетакнути паратироидни хормон са молекулском тежином од 9500 далтона; биолошки неактивне супстанце из карбоксилног дела молекуле паратироидног хормона са молекулском тежином од 7000-7500 далтона; биолошки активне супстанце са молекулском тежином од око 4000 далтонова.
Још већи фрагменти су пронађени у венској крви, што указује на њихово формирање на периферији. Главни органи у којима се формирају фрагменти партхироид хормона су јетра и бубрези. Фрагментација паратироидног хормона у овим органима повећава се са патологијом јетре и хроничном бубрежном инсуфицијенцијом (ЦРФ). У овим условима фрагменти партхироид хормона остају у крви много дуже него код здравих људи. Јетра упија претежно неоштећени паратироидни хормон, али не уклања из крви било карбоксил терминал или аминотерминалне фрагменте паратироидног хормона. Водећу улогу у метаболизму паратироидног хормона играју бубрези. Они чине готово 60% метаболичког клиренса карбоксилтермалног имунореактивног хормона и 45% аминотерминалног фрагмента паратироидног хормона. Главна област метаболизма активног аминотерминалног фрагмента паратироидног хормона јесте кост.
Откривено је импулсно лучење паратироидног хормона, најинтензивније ноћу. После 3-4 сата од почетка ноћног сна, садржај крви је 2.5-3 пута већи од просјечног дневног нивоа.
Главна функција паратироидног хормона је одржавање хомеостазе калцијума. Међутим, серум калцијума (укупна и јонизовани посебно) је главни регулатор лучења паратиреоидног хормона (смањење калцијума стимулише паратироидни секрецију хормона, повећава - потискује), односно регулација се изводи на принципу повратне ... Код хипокалемије, конверзија проПТГ у паратироидни хормон је побољшана. Ослобађање паратиреоидног хормона игра важну улогу у крви садржају магнезијума (повишени нивои стимулише и ниске - сузбија паратироидни хормона). Главни циљеви су паратиреоидног хормона бубреге и кости скелета, али знамо ефекат паратиреоидног хормона на апсорпцију калцијума у цревима, толеранцију према угљеним хидратима, липиди у крвном серуму, његовој улози у развоју импотенције, свраба и тако даље. Д.
Да би се карактеризирао ефекат паратироидног хормона на кост, потребно је дати кратке информације о структури коштаног ткива, о особинама његове физиолошке ресорпције и ремоделирању.
Познато је да је највећи део калцијума присутан у телу (до 99%) садржан у коштаном ткиву. Будући да је у кости у облику фосфор-калцијум једињења, проценат укупног садржаја фосфора се такође налази у костима. Њихово ткиво, упркос очајној статици, стално се преобликује, активно васкуларизује и има високе механичке особине. Кост је динамична "складиште" фосфора, магнезијума и других једињења неопходних за одржавање хомеостазе у минералном метаболизму. Његова структура обухвата густе минералне компоненте, које су у блиској вези са органском матрицом, која се састоји од 90-95% колагена, малих количина мукополисахарида и не-колагенских протеина. Минерални део кости састоји се од хидроксиапатита - његова емпиријска формула је Ца10 (ПО4) 6 (ОХ) 2 - и аморфни калцијум фосфат.
Кост формирају остеобласти пореклом из недиференцираних мезенхималних ћелија. То су мононуклеарне ћелије укључене у синтезу компоненти органске матрице кости. Налазе се у монолосу на површини костију и налазе се у блиском контакту са остеоидом. Остеобласти су одговорни за депозицију остеоида и његову накнадну минерализацију. Производ њиховог живота је алкална фосфатаза, чији садржај је у крви индиректни индикатор њихове активности. Окружени минерализованим остеидом, неки остеобласти претварају се у остеоците - мононуклеарне ћелије, чија цитоплазма формира тубуле повезане са тубулима суседних остеоцита. Они не учествују у преуређивању костију, већ су укључени у процес перилунуног уништавања, што је важно за брзу регулацију нивоа калцијума у серуму. Ресорпцију костију спроводе остеокласти - гигантни полинуклеари, који се очигледно формирају фузијом мононуклеарних макрофага. Такође се претпоставља да су прекурсори остеокласта могу бити хематопоетске матичне ћелије коштане сржи. Они су мобилни, формирају слој који је у контакту са костом, који се налази у областима највеће ресорпције. Због изолације протеолитичких ензима и киселинске фосфатазе остеокласти проузрокују деградацију колагена, уништавање хидроксиапатита и елиминацију минерала из матрице. Новоформирано благо минерализовано коштано ткиво (остеоид) је отпорно на остеокластичну ресорпцију. Функције остеобласта и остеокласта су независне, али конзистентне једна с другим, што доводи до нормалног ремоделирања скелета. Раст кости у дужини зависи од енхондралне оссифицатион, раста ширине и дебљине ње - од периостеалне оссифицатион. Клиничке студије са 47 Ца су показале да се сваке године ажурира до 18% укупног садржаја калцијума у скелету. Ако су кости оштећене (фрактуре, заразни процеси), ресектована кост се ресорбира и формира нова кост.
Комплекси ћелија укључених у локални процес ресорпције костију и формирања костију називају се основним вишекелуларним јединицама ремоделинга (БМИ - Основна вишекелуларна јединица). Они регулишу локалну концентрацију калцијума, фосфора и других јона, синтезу органских компоненти кости, нарочито колагена, организацију и минерализацију.
Главно деловање паратироидног хормона у костима скелета је интензификација процеса ресорпције, која утиче и на минералне и органске компоненте структуре костију. Паратироидни хормон промовира раст остеокласта и њихове активности, што је праћено повећаном остеолитичном акцијом и повећањем ресорпције костију. Ово раствара кристале хидроксиапатита са ослобађањем калцијума и фосфора у крв. Овај процес је главни механизам за повећање нивоа калцијума у крви. Састоји се из три компоненте: мобилизација калцијума из перилунарне кости (дубоки остеоцити); пролиферација остео-прогениторских ћелија у остеокластима; одржавајући константан ниво калцијума у крви регулишући његово ослобађање од кости (површински остеоцити).
Стога, паратироидни хормон Иницијално повећава активност остеокласта и остеоцитес, ојачање остеолизе, изазивајући пораст нивоа калцијума у крви и повећање уринарног лучење хидроксипролин анд Итс. Ово је први, квалитативни, брзи ефекат паратироидног хормона. Други ефекат деловања паратироидног хормона на кост је квантитативан. Повезан је са повећањем базена остеокласта. Уз активну остеолизу, постоји стимуланс повећане репродукције остеобласта, а активира се ресорпција и обликовање кости са доминацијом ресорпције. Уз вишак паратироидног хормона, долази до негативног баланса костију. Ово је праћено прекомерним ослобађањем хидроксипролина, производ деградације колагена и сијаличних киселина, који су део структуре мукополисахарида. Паратироидни хормон активира циклични аденозин монофосфат (цАМП). Повећана излучивања цАМП-а у урину након примјене паратироидног хормона може послужити као индикатор осјетљивости на ткиво.
Најважнији утицај паратироидног хормона на бубрег је његова способност да смањи реабсорпцију фосфора, повећавајући фосфатурију. Механизам смањења различитим деловима нефрона се разликује: у проксимални део овог ефекта је због повећања паратиреоидног хормона пермеабилности и јавља уз учешће цАМП у дистални - је независан од цАМП. Фосфатурни ефекат паратироидног хормона се мења са недостатком витамина Д, метаболном ацидозом и смањењем садржаја фосфора. Паратироидни хормони незнатно повећавају укупну тубуларну реабсорпцију калцијума. Истовремено, смањује га у проксималном и повећава у дисталним деловима. Последње има доминантну улогу - паратироидни хормон смањује клиренс калцијума. Паратироидни хормон смањује тубуларну реабсорбцију натријума и његовог бикарбоната, што објашњава развој ацидозе код хиперпаратироидизма. Она повећава стварање бубрега диоксихолекалтсиферола 1,25-1,25 (ОХ 2 ) Д 3 - активни облик витамина Д 3. Ово једињење повећава реабсорбцију калцијума у танком цреву стимулацијом активности специфичног протеина који везује калцијум (Ца-везујући протеин, ЦаБП) у његовом зиду.
Нормални ниво паратироидног хормона у просеку износи 0,15-0,6 нг / мл. То зависи од старости и пола. Просечан садржај паратироидног хормона у крви људи старости 20-29 година (0,245 ± 0,017) нг / мл, 80-89 година - (0,545 ± 0,048) нг / мл; ниво паратироидног хормона код 70-годишњих жена - (0,728 ± 0,051) нг / мл, код мушкараца истог узраста - (0,466 ± 0,40) нг / мл. Тако се садржај паратироидног хормона повећава са годинама, али више код жена.
По правилу, за диференцијалну дијагнозу хиперкалцемије треба користити неколико различитих тестова.
Представљамо клиничко-патогенетску класификацију коју смо развили на основу класификације ОВ Николаева и ВН Таркаева (1974).
Клиничко-патогенетска класификација болести повезаних са поремећеном лучењем паратироидног хормона и његове осјетљивости
Примарни хиперпаратироидизам
- Патогенезом:
- хиперфункцијски аденома (аденоми);
- гиперплазиа ОГЖЖ;
- хиперфункционални карцином паратироидних жлезда;
- вишеструка ендокрина неоплазија типа И са хиперпаратироидизмом (Вермеер-ов синдром);
- вишеструка ендокрина неоплазија типа ИИ са хиперпаратироидизмом (Сиппле синдром).
- Клиничким карактеристикама:
- облик костију:
- остеопоротик,
- фибро-цистични остеитис,
- "Пагетоид";
- висцеропатски облик:
- са примарном лезијом бубрега, гастроинтестиналним трактом, неуропсихичном сфером;
- мешовити облик.
- облик костију:
- Довн стреам:
- оштро;
- хронично.
Секундарни хиперпаратироидизам (секундарна хиперфункција и хиперплазија паратироидних жлезда са продуженом хипокалцемијом и хиперфосфатемијом)
- Пацијентова бубрега:
- хронична бубрежна инсуфицијенција;
- тубулопатија (као што је Албригхт-Фанцони);
- бубрежни ракети.
- Интестинална патологија:
- синдром оштећене интестиналне апсорпције.
- Боне Патхологи:
- остеомалациа сениле;
- пуерперал;
- идиопатски;
- Пагетова болест.
- Недостатак витамина Д:
- бубрежне болести;
- јетра;
- наследне ензимопатије.
- Малигне болести: мијелом.
Гиперпаратиреоз тертичниј
- Аутономно функционише аденома (аденом) паратироидних жлезда, развија се у позадини дуготрајног секундарног хиперпаратироидизма.
Псеудохиперпаратироидизам
- Израда паратироидног хормона туморима непаратироидног порекла.
Хормонално неактивне цистичне и туморске формације паратироидних жлезда
- Циста.
- Хормонски неактивни тумори или карцином.
Гипопаратиреоз
- Конгенитални развој или одсуство паратироидних жлезда.
- Идиопатска, аутоимуна генеза.
- Постоперативни, развијен у вези са уклањањем паратироидних жлезда.
- Постоперативни због недостатка снабдијевања крви и инерерватиона.
- Повреде зрачења, егзогене и ендогене (даљинска зрачења, лијечење штитне жлезде са радиоактивним јодом).
- Оштећење паратироидних жлезда са крварењем, инфарктом.
- Инфецтиоус дамаге.
Псеудохипопаратхироидисм
- И тип - неосетљивост циљних органа на паратироидни хормон, зависно од аденилат циклазе;
- Тип ИИ је неосјетљивост циљних органа на паратироидни хормон, независно од аденилат циклазе, а можда и аутоимуне генезе.
Псеудо псеудохипипаратиреосис
Присуство соматских знакова псеудохипопаратхироидисм у здравим рођацима у породицама пацијената са псеудохипопаратхироидисм без карактеристичних биокемијских поремећаја и без тетани.

