Медицински стручњак за чланак
Нове публикације
Периартеритис нодоза
Последње прегледано: 04.07.2025

Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
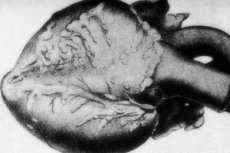
Ретка патологија – периартеритис нодоса – праћена је оштећењем артеријских судова средњег и малог калибра. У васкуларним зидовима се јављају процеси дезорганизације везивног ткива, инфламаторне инфилтрације и склеротичних промена, што резултира појавом јасно дефинисаних анеуризми. [ 1 ]
Други називи за болест: полиартеритис, некротични артеритис, панартеритис.
Епидемиологија
Нодуларни периартеритис је системска патологија, некротизирајући васкулитис, који оштећује средње и мале артеријске судове мишићног типа. Најчешће се болест шири на кожу, бубреге, мишиће, зглобове, периферни нервни систем, дигестивни тракт и друге органе, ређе - плућа. Патологија се обично у почетку манифестује општим симптомима (грозница, опште погоршање здравља), затим се придружују специфичнији знаци.
Најчешће методе за дијагностиковање болести су биопсија и артериографија.
Најприхватљивији лекови за лечење су глукокортикоиди и имуносупресори.
Учесталост периартеритиса нодозе је од два до тридесет случајева на милион пацијената.
Просечна старост оболелих је 45-60 година. Мушкарци су чешће оболели (6:1). Код жена се болест често јавља по астматичном типу, са развојем бронхијалне астме и хипереозинофилије.
У приближно 20% случајева дијагностикованог периартеритиса нодозе, код пацијената се открије хепатитис (Б или Ц). [ 2 ], [ 3 ]
Узроци периартеритис нодоза
Научници још увек нису открили јасан узрок за развој нодуларног периартеритиса. Међутим, идентификовани су следећи главни окидачи за болест:
- реакција на узимање лекова;
- перзистентна вирусна инфекција (хепатитис Б).
Стручњаци су саставили прилично импресиван списак лекова који учествују у развоју нодуларног периартеритиса. Међу овим лековима су:
- бета-лактамски антибиотици;
- макролидни лекови;
- сулфонамидни лекови;
- хинолони;
- антивирусни агенси;
- серуми и вакцине;
- селективни инхибитори поновног преузимања серотонина (флуоксетин);
- антиконвулзиви (фенитоин);
- Леводопа и карбидопа;
- тиазиди и диуретици петље;
- Хидралазин, пропилтиоурацил, миноциклин итд.
Сваки трећи или четврти пацијент са периартеритис нодосом имао је површински антиген хепатитиса Б (HBsAg) или имуне комплексе са њим. Такође су откривени и други антигени хепатитиса Б (HBeAg) и антитела на HBcAg антиген, настала током репликације вируса. Важно је напоменути да је инциденца периартеритиса нодосе у Француској значајно смањена последњих деценија због широко распрострањене вакцинације против хепатитиса Б.
Такође, код приближно једног од десет пацијената се открије вирус хепатитиса Ц, али детаљи ове везе још нису доказани од стране научника. И друге вирусне инфекције су „под сумњом“: вирус хумане имунодефицијенције, цитомегаловирус, вируси рубеоле и Епштајн-Баров вирус, Т-лимфотропни вирус типа I, парвовирус Б-19 итд.
Постоје сви разлози за веровање да је вакцинација против хепатитиса Б и грипа укључена у развој периартеритиса нодоса.
Додатни сумњиви фактор је генетска предиспозиција, што такође захтева доказе и даља истраживања. [ 4 ]
Фактори ризика
Нодуларни периартеритис је слабо схваћена болест, али стручњаци је већ сматрају полиетиолошком, јер многи узроци и фактори могу бити укључени у њен развој. Често се проналази веза са фокалним инфекцијама: стрептококним, стафилококним, микобактеријским, гљивичним, вирусним итд. Значајну улогу игра људска преосетљивост на одређене лекове - на пример, на антибиотике и сулфонамиде. Међутим, у многим случајевима, чак и уз пажљиву дијагностику, етиолошки фактор се не може идентификовати.
Ево фактора ризика које лекари данас знају:
- старосна категорија преко 45 година, као и деца од 0 до 7 година (генетски фактор);
- изненадне промене температуре, хипотермија;
- прекомерно излагање ултраљубичастом зрачењу, прекомерно сунчање;
- прекомерни физички и ментални стрес;
- било какви штетни ефекти, укључујући повреде или хируршке интервенције;
- хепатитис и друге болести јетре;
- метаболички поремећаји, дијабетес мелитус;
- хипертензија;
- увођење вакцина и перзистенција HbsAg у крвном серуму.
Патогенеза
Патогенеза појаве нодуларног периартеритиса састоји се у формирању хипералергијског одговора организма на утицај етиолошких фактора, у развоју аутоимуне реакције типа антиген-антитело (посебно, на зидове крвних судова), у формирању имуних комплекса.
Пошто су ендотелне ћелије опремљене рецепторима за Fc фрагмент IgG са првом фракцијом комплемента Clq, механизми интеракције између имуних комплекса и зидова крвних судова су олакшани. Примећује се таложење имуних комплекса у зидовима крвних судова, што повлачи за собом развој имунолошког инфламаторног процеса.
Формирани имуни комплекси стимулишу комплемент, што доводи до оштећења зидова и стварања хемотактичких компоненти које привлаче неутрофиле на оштећено подручје. [ 5 ]
Неутрофили обављају фагоцитну функцију у односу на имуне комплексе, али истовремено се ослобађају лизозомални протеолитички ензими који оштећују зидове крвних судова. Поред тога, неутрофили се „лепе“ за ендотел и, у присуству комплемента, ослобађају активне кисеонске радикале, који изазивају васкуларна оштећења. Истовремено, потенцира се ендотелно ослобађање фактора који фаворизују повећано згрушавање крви и стварање тромба у погођеним судовима.
Симптоми периартеритис нодоза
Нодуларни периартеритис се манифестује кроз опште неспецифичне симптоме: особа има стално повишену температуру, прогресивно губи на тежини, муче је болови у мишићима и зглобовима.
Повећање температуре у облику перзистентне грознице типично је за 98-100% случајева: температурна крива је неправилног типа, нема одговора на антибиотску терапију, али је терапија кортикостероидима ефикасна. Температура се накнадно може нормализовати, на позадини развоја вишеструке органске патологије.
Мршавост пацијената је патогномична. Тежина неких пацијената се смањује за 35-40 кг у року од неколико месеци. Степен мршавости превазилази онкопатологије.
Бол у мишићима и зглобовима је посебно карактеристичан за почетну фазу периартеритиса нодозе. Бол најчешће погађа велике зглобове и мишиће потколенице. [ 6 ]
Полиорганске патологије су подељене на неколико врста, што одређује симптоме болести:
- Када су бубрежни судови захваћени (а то се дешава код већине пацијената), долази до повећања крвног притиска. Хипертензија је перзистентна, стабилна, узрокује тежак степен ретинопатије. Могућ је губитак визуелне функције. Анализа урина открива протеинурију (до 3 г/дан), микро или макрохематурију. У неким случајевима, суд проширен анеуризмом пуца, формирајући периренално крварење. Бубрежна инсуфицијенција се развија током прве три године болести.
- Када су крвни судови који се налазе у трбушној дупљи оштећени, симптоми се јављају већ у раној фази нодуларног периартеритиса. Главни симптоми су дифузни бол у стомаку, упорни и прогресивни. Примећују се диспептичке тегобе: дијареја са крвљу до десет пута дневно, губитак тежине, напади мучнине и повраћања. Уколико дође до улцеративне перфорације, развијају се знаци акутног перитонитиса. Постоји ризик од развоја гастроинтестиналног крварења.
- Бол у срцу није типичан када су погођени коронарни судови. Јављају се срчани удари, углавном мале фокалне природе. Кардиосклерозне појаве се брзо повећавају, што повлачи за собом појаву аритмија и знакова срчане инсуфицијенције.
- Када је погођен респираторни систем, откривају се бронхоспазми, хипереозинофилија и еозинофилни инфилтрати у плућима. Карактеристично је формирање васкуларне упале плућа: болест је праћена кашљем, оскудним секретом спутума, ређе - хемоптизом, повећањем симптома недовољне респираторне функције. Рендгенски снимак визуализује оштро појачан васкуларни образац конгестивног плућног типа, инфилтрацију плућног ткива (углавном у коренском региону).
- Када је захваћен периферни нервни систем, примећују се асиметрични поли и мононеуритис. Пацијент пати од јаких болова, утрнулости, а понекад и мишићне слабости. Најчешће су погођене ноге, а ређе руке. Код неких пацијената се развија полимијелорадикулонеуритис, пареза стопала и шака. Често се налазе необични чворићи дуж васкуларних стабала, чиреви и некротична жаришта на кожи. Могућа је некроза меких ткива и развој гангренозних компликација.
Први знаци
Почетна клиничка слика периартеритиса нодоса манифестује се као грозница, осећај екстремног умора, повећано ноћно знојење, губитак апетита и мршавост, мишићна слабост (посебно се осећа у екстремитетима). Многи пацијенти развијају болове у мишићима, праћене фокалним исхемијским миозитисом и боловима у зглобовима. Захваћени мишићи губе снагу, а могу се развити и запаљенски процеси у зглобовима. [ 7 ]
Тежина првих знакова варира, у великој мери зависно од тога који је орган или систем органа погођен:
- оштећење периферног нервног система манифестује се моторичким и сензорним поремећајима улнарног, медијалног и перонеалног нерва; могућ је и развој дисталне симетричне полинеуропатије;
- централни нервни систем реагује на патологију главобољама; мождани удари (исхемијски и хеморагични) су ређи на позадини високог крвног притиска;
- оштећење бубрега се манифестује артеријском хипертензијом, смањењем дневне количине урина, уремијом, општим променама у седименту урина, појавом крви и протеина у урину у одсуству ћелијских цеви, болом у доњем делу леђа, а у тежим случајевима и знацима бубрежне инсуфицијенције;
- дигестивни тракт се манифестује болом у јетри и стомаку, мучнином, повраћањем, дијарејом, симптомима малапсорпције, перфорацијом црева и перитонитисом;
- можда нема патолошких знакова из срца или се могу појавити симптоми срчане инсуфицијенције;
- на кожи се налази ретикуларни ливедо, црвени болни чворови, осип у облику мехурића или везикула, подручја некрозе и улцеративних лезија;
- Гениталије су погођене орхитисом, тестиси постају болни.
Оштећење бубрега у периартеритис нодоса
Бубрези су захваћени код више од 60% пацијената са периартеритис нодосом. У више од 40% случајева, оштећење је бубрежна инсуфицијенција.
Вероватноћа развоја поремећаја бубрега зависи од пола и старосне категорије пацијената, присуства патологија скелетних мишића, валвуларног система срца и периферног нервног система, врсте прогресије и фазе болести, присуства антигена вирусног хепатитиса и кардиоваскуларних вредности.
Брзина развоја нефропатије директно је одређена нивоом Ц-реактивног протеина и реуматоидног фактора у крви.
Реналне поремећаје код периартеритис нодозе узрокује стеноза и појава микроанеуризми бубрежних судова. Степен патолошких промена повезан је са тежином поремећаја нервног система. Потребно је разумети да оштећење бубрега драматично смањује шансе за преживљавање пацијената. Међутим, ово питање утицаја одређених бубрежних дисфункција на ток периартеритис нодозе није довољно проучено.
Инфламаторни процес се обично шири на интерлобарне артеријске судове и, ређе, на артериоле. Претпоставља се да гломерулонефритис није типичан за нодуларни периартеритис и примећује се углавном на позадини микроскопског ангиитиса.
Брзо погоршање бубрежне инсуфицијенције узроковано је вишеструким инфарктима у бубрезима. [ 8 ]
Срчана инсуфицијенција
Слика кардиоваскуларног оштећења се примећује у сваком другом случају од десет. Патологија се манифестује хипертрофичним променама у левој комори, повећаним срчаним ритмом и срчаном аритмијом. Упала коронарних судова код нодуларног периартеритиса може изазвати појаву ангине пекторис и развој инфаркта миокарда.
У макроскопским препаратима, нодуларна задебљања типа бројанице налазе се у више од 10% случајева, од неколико милиметара до неколико центиметара у пречнику (до 5,5 цм у случају оштећења великих васкуларних стабала). Пресек показује анеуризму, често са тромботичним пуњењем. Хистологија игра коначну дијагностичку улогу. Типична карактеристика нодуларног периартеритиса је полиморфно васкуларно оштећење. Примећује се комбинација различитих типова дезорганизације везивног ткива: [ 9 ]
- мукоидно отицање, фибриноидне промене са накнадном склерозом;
- сужавање васкуларног лумена (до облитерације), стварање крвних угрушака, анеуризме, а у тешким случајевима - руптура крвних судова.
Васкуларне промене постају окидачки механизам у развоју некрозе, атрофичних и склеротичних процеса, хеморагија. Неки пацијенти доживљавају флебитис.
У срцу се откривају атрофија епикардијалног масног слоја, смеђа миокардна дистрофија и, код хипертензије, хипертрофија леве коморе. Код коронарних лезија развијају се фокална миокардна некроза, дистрофија и атрофија мишићних влакана. Инфаркти миокарда су релативно ретки, углавном због формирања колатералног протока крви. Тромбоваскулитис се открива у коронарним артеријским стубовима. [ 10 ]
Кожне манифестације периартеритис нодоса
Кожни знаци болести примећени су код сваког другог пацијента са нодуларним периартеритисом. Често је појава осипа први или један од првих знакова поремећаја. Следећи симптоми су типични:
- везикуларни и булозни осип;
- васкуларна папулопетихијална пурпура;
- понекад – појава поткожних нодуларних елемената.
Генерално, кожне манифестације периартеритиса нодозе су хетерогене и разноврсне. Уобичајени знаци могу укључивати:
- природа осипа је запаљенска;
- осип је симетричан;
- постоји склоност ка отоку, некротичним променама и крварењима;
- у почетној фази, осип је локализован у пределу доњих екстремитета;
- примећен је еволутивни полиморфизам;
- Може се пратити веза са претходно постојећим инфекцијама, узимањем лекова, променама температуре, алергијским процесима, аутоимуним патологијама и оштећеном венском циркулацијом.
Кожне лезије се веома разликују, од мрља, чворића и пурпуре до некрозе, чирева и ерозија.
Нодозни периартеритис код деце
Јувенилни полиартеритис је облик нодуларног полиартеритиса, који се јавља углавном код педијатријских пацијената. Ова варијанта болести карактерише се хиперергичном компонентом, углавном су оштећени периферни судови, постоји значајан ризик од развоја тромбоангиотских компликација у облику суве некрозе ткива, гангренозних процеса. Висцералне поремећености су релативно слабе и не утичу на исход патологије, али постоји тенденција ка продуженом току са периодичним рецидивима.
Класични облик јувенилног полиартеритиса има тежак ток: примећују се оштећење бубрега, висок крвни притисак, абдоминална исхемија, церебралне васкуларне кризе, запаљење коронарних судова, плућни васкулитис и мултипли мононеуритис.
Међу узроцима болести углавном се разматрају алергијски и инфективни фактори. Класични облик нодуларног периартеритиса повезан је са вирусном инфекцијом хепатитисом Б. Често се појава болести примећује уз акутне респираторне вирусне инфекције, отитис и тонзилитис, нешто ређе - уз увођење вакцина или терапије лековима. Генетска предиспозиција такође није искључена: често се реуматолошке, алергијске или васкуларне патологије налазе код директних рођака болесног детета.
Учесталост периартеритиса нодозе у детињству је непозната: болест се дијагностикује веома ретко.
Патогенезу често узрокују процеси имуних комплекса са повећаном активношћу комплемента и акумулацијом леукоцита у подручју фиксације имуних комплекса. Упална реакција се јавља у зидовима артеријских стабала малог и средњег калибра. Као резултат тога, развија се пролиферативно-деструктивни васкулитис, васкуларно легло се деформише, циркулација крви је инхибирана, реолошка и коагулациона својства крви су поремећена, примећује се тромбоза и исхемија ткива. Постепено се развија мурална фиброза, формирају се анеуризме пречника до 10 мм.
Фазе
Нодуларни периартеритис може се јавити у акутној, субакутној и хроничној рекурентној фази.
- Акутна фаза карактерише се кратким почетним периодом, са интензивном генерализацијом васкуларног оштећења. Ток болести је тежак од тренутка њеног почетка. Пацијент има високу температуру типа ремитентне грознице, обилно знојење, јаке болове у зглобовима, мијалгију, болове у стомаку. Када је захваћена периферна циркулација, долази до брзог формирања широких жаришта некрозе коже, а развија се и дистални гангренозни процес. Када су захваћени унутрашњи органи, примећују се интензивне васкуларно-церебралне кризе, инфаркт миокарда, полинеуритис, цревна некроза. Акутни период може се посматрати 2-3 месеца или више, до годину дана.
- Субакутна фаза почиње постепено, углавном код пацијената са претежном локализацијом патолошког процеса у пределу унутрашњих органа. Током неколико месеци, пацијенти имају субфебрилну температуру, или температура периодично расте до високих вредности. Примећује се прогресивна мршавост, болови у зглобовима и главобоље. Накнадно се примећује акутни развој цереброваскуларне кризе, или абдоминалног синдрома, или полинеуритиса. Патологија остаје активна до три године.
- Хронична фаза се може приметити и код акутних и код субакутних процеса болести. Пацијенти почињу да доживљавају наизменичне периоде погоршања и нестанка симптома. Током првих неколико година, рецидиви се примећују сваких шест месеци, а затим ремисије могу постати дуже.
Акутни ток периартеритис нодоса
Акутна фаза периартеритиса нодоса је обично тешка, јер су погођени одређени витални органи. Поред клиничких манифестација, лабораторијске промене такође утичу на процену активности болести, иако нису довољно специфичне. Могу се приметити повећана седиментација еритроцита, еозинофилија, леукоцитоза, повећани гама глобулини и број центрифугалних ћелија комплемента, као и смањени нивои комплемента.
Периартеритис нодоза карактерише се или фулминантним током или периодичним акутним фазама на позадини сталне прогресије патологије. Смртни исход може се десити готово у било ком тренутку са развојем бубрежне или кардиоваскуларне инсуфицијенције, оштећења дигестивног тракта (перфорација црева је посебно опасна по живот). Поремећаји бубрега, срца и централног нервног система често су погоршани перзистентном артеријском хипертензијом, што доводи до озбиљних касних компликација, које могу проузроковати и смрт пацијента. У одсуству лечења, петогодишња стопа преживљавања процењује се на приближно 13%. [ 11 ]
Компликације и посљедице
Тежина стања пацијената и вероватноћа компликација последица су сталног повећања крвног притиска, до 220/110-240/170 mm Hg.
Активна фаза болести често се завршава поремећајима церебралне циркулације. Прогресија патологије доводи до тога да хипертензија постане малигна, јавља се церебрални едем, а код неких пацијената се развија хронична бубрежна инсуфицијенција, церебрално крварење и руптура бубрега.
Често се развија бубрежни синдром, развија се исхемија јукстагломеруларног бубрежног апарата, а механизам система ренин-ангиотензин-алдостерон је поремећен.
Са стране дигестивног тракта примећују се локални и дифузни улкуси, жаришта цревне некрозе и гангрене, апендицитис. Пацијенти осећају интензиван синдром бола у стомаку, може се развити цревно крварење и појављују се знаци перитонеалне иритације. Интраинтестинални инфламаторни поремећаји немају хистолошке знаке улцерозног колитиса. Може доћи до унутрашњег крварења, панкреатитиса са панкреасном некрозом и инфаркта слезине и јетре.
Оштећење нервног система може бити компликовано развојем цереброваскуларне кризе, која се манифестује нагло, главобољом и повраћањем. Тада пацијент губи свест, примећују се клоничне и тоничне конвулзије, изненадна хипертензија. Након напада, често се јављају лезије у мозгу, што је праћено парализом погледа, диплопијом, нистагмусом, асиметријом лица и оштећењем вида.
Генерално, периартеритис нодоза је патологија опасна по живот и захтева што ранију дијагнозу и агресивно континуирано лечење. Само под таквим условима може се постићи стабилна ремисија и избећи развој тешких опасних последица.
Исход нодозе периартеритиса
Више од 70% пацијената са нодуларним периартеритисом доживљава повишен крвни притисак и знаке све веће бубрежне инсуфицијенције у првих 60 дана од почетка болести. Могуће је оштећење нервног система, уз очувану осетљивост, али ограничену моторичку активност.
Трбушни судови могу се упалити, што узрокује јаке болове у стомаку. Опасне компликације често укључују чир на желуцу и цревима, некрозу жучне кесе, перфорацију и перитонитис.
Коронарни судови су ређе погођени, али је могућ и такав исход: пацијенти развијају инфаркт миокарда. Када су церебрални судови оштећени, јављају се мождани удари.
Без лечења, скоро сви пацијенти умиру у првих неколико година од почетка патологије. Најчешћи проблеми који доводе до смрти су: екстензивни артеритис, инфективни процеси, срчани удар, мождани удар.
Дијагностика периартеритис нодоза
Дијагностичке мере почињу прикупљањем жалби од пацијента. Посебна пажња се посвећује присуству осипа, формирању некротичних жаришта и улцерозних лезија коже, болу у пределу осипа, у зглобовима, телу, удовима, мишићима, као и општој слабости.
Обавезан је спољашњи преглед коже и зглобова, процењује се локација осипа и болних подручја. Лезије се пажљиво палпирају.
Да би се проценио ниво активности болести, спроводе се лабораторијски тестови:
- општи клинички тест крви;
- општи терапеутски биохемијски тест крви;
- процена нивоа серумских имуноглобулина у крви;
- проучавање нивоа комплемента са његовим фракцијама у крви;
- процена концентрације Ц-реактивног протеина у крвној плазми;
- одређивање реуматоидног фактора;
- Општи преглед течности урина.
Код нодуларног периартеритиса, у урину се откривају хематурија, цилиндрурија и протеинурија. Анализа крви открива неутрофилну леукоцитозу, анемију, тромбоцитозу. Биохемијска слика је представљена повећањем фракција γ и α2-глобулина, фибрина, сијалних киселина, серомукоида, Ц-реактивног протеина.
Инструментална дијагностика се врши ради разјашњења дијагнозе. Конкретно, врши се биопсија коже и мишића: у биоматеријалу узетом из потколенице или предњег трбушног зида откривају се инфламаторни инфилтрати и некротичне зоне у зидовима крвних судова.
Нодуларни периартеритис је често праћен анеуризматским васкуларним променама видљивим током прегледа фундуса.
Ултразвучна доплерографија бубрежних крвних судова помаже у одређивању њихове стенозе. Рендгенски снимак грудног коша визуализује повећање плућног узорка и поремећај његове конфигурације. Електрокардиограм и ултразвучни преглед срца помажу у идентификацији кардиопатија.
Микроскопски узорак који се може користити за проучавање је мезентерична артерија у ексудативној или пролиферативној фази артеритиса, поткожно ткиво, сурални нерв и мишићи. Узорци узети из јетре и бубрега могу дати лажно негативан резултат узрокован грешком у селекцији. Поред тога, таква биопсија може изазвати крварење из недијагностикованих микроанеуризми.
Макроскопски узорак у облику исеченог патолошки измењеног ткива фиксира се у раствору етанола, хлорхексидина и формалина за даље хистолошко испитивање.
Биопсија ткива које није захваћено патологијом је неприкладна, јер нодуларни периартеритис има фокалну природу. Стога се за биопсију узима ткиво чије се оштећење потврђује клиничким прегледом.
Ако је клиничка слика минимална или одсутна, онда електромиографија и тестирање нервне проводљивости могу идентификовати подручје предложене биопсије. У случају кожних лезија, пожељно је уклонити биоматеријал из дубоких слојева или поткожног масног ткива, искључујући површинске слојеве (они показују погрешне индикаторе). Биопсија тестиса је такође често неприкладна.
Дијагностички критеријуми
Дијагноза нодуларног периартеритиса се поставља на основу анамнезе, карактеристичних симптома и резултата лабораторијске дијагностике. Треба напоменути да промене лабораторијских параметара нису специфичне, јер углавном одражавају стадијум активности патологије. Узимајући то у обзир, стручњаци разликују следеће дијагностичке критеријуме за болест:
- Бол у мишићима (посебно у доњим удовима), општа слабост. Дифузна мијалгија, која не захвата лумбалну регију и рамена.
- Синдром бола у тестисима који није повезан са инфективним процесима или трауматским повредама.
- Неуједначена цијаноза на кожи удова и тела, слична ливедо ретикуларном облику.
- Губитак тежине од више од 4 кг, који није повезан са дијетама и другим променама у исхрани.
- Полинеуропатија или мононеуритис са свим неуролошким знацима.
- Повећање дијастолног крвног притиска изнад 90 мм Хг.
- Повишена уреа у крви (више од 14,4 ммол/литар – 40 мг%) и креатинин (више од 133 μмол/литар – 1,5 мг%), што није повезано са дехидрацијом или опструкцијом уринарног тракта.
- Присуство HBsAg или одговарајућих антитела у крви (вирусни хепатитис Б).
- Васкуларне промене на артериограму у облику анеуризми и оклузија висцералних артеријских судова, без везе са атеросклеротским променама, фибромускуларним диспластичним процесима и другим неинфламаторним патологијама.
- Детекција гранулоцитне и мононуклеарне ћелијске инфилтрације васкуларних зидова током морфолошке дијагностике биоматеријала узетог из малих и средњих артеријских судова.
Потврда најмање три критеријума омогућава постављање дијагнозе периартеритиса нодозе.
Класификација
Не постоји општеприхваћена класификација периартеритиса нодоса. Специјалисти обично систематизују болест према етиолошким и патогенетским знацима, хистолошким карактеристикама, тежини тока, клиничкој слици. Велика већина лекара користи морфолошку класификацију засновану на клиничким променама у ткивима, дубини локализације и калибру оштећених крвних судова.
Разликују се следећи клинички облици болести:
- Класична варијанта (ренално-висцерална, ренално-полинеуритска) карактерише се оштећењем бубрега, централног нервног система, периферног нервног система, срца и дигестивног тракта.
- Моноорган-нодуларна варијанта је благи тип патологије, који се манифестује висцеропатијама.
- Дермато-тромбангична варијанта је споро прогресиван облик, који је праћен повећањем крвног притиска, развојем неуритиса и поремећајем периферног протока крви узрокованим појавом нодуларних формација дуж васкуларног лумена.
- Плућна (астматична) варијанта – манифестује се променама на плућима, бронхијалном астмом.
Према међународној класификацији ICD-10, нодуларна васкуларна упала заузима класу M30 са следећом дистрибуцијом:
- М30.1 – алергијски тип са оштећењем плућа.
- М30.2 – јувенилни тип.
- М30.3 – промене у слузокожи и бубрезима (Кавасакијев синдром).
- М30.8 – друга стања.
Према природи тока нодуларног периартеритиса, разликују се следећи облици патологије:
- Фулминантни облик је малигни процес у коме су захваћени бубрези, долази до тромбозе цревних судова, некрозе цревних петљи. Прогноза је посебно негативна, пацијент умире у року од годину дана од почетка болести.
- Брзи облик не напредује баш брзо, али иначе има много тога заједничког са фулминантним обликом. Преживљавање је лоше, а пацијенти често умиру од изненадне руптуре бубрежне артерије.
- Рекурентни облик карактерише суспензија процеса болести као резултат лечења. Међутим, раст патологије се наставља када се смањи доза лекова или под утицајем других провокативних фактора - на пример, на позадини развоја инфективног и запаљенског процеса.
- Спори облик је најчешће тромбоангитични. Шири се на периферне живце и васкуларну мрежу. Болест може постепено повећавати свој интензитет током периода од десет година или чак и више, под условом да нема озбиљних компликација. Пацијент постаје инвалид и захтева стално, непрекидно лечење.
- Бенигни облик се сматра најблажом варијантом нодуларног периартеритиса. Болест се јавља изоловано, главне манифестације се налазе само на кожи, примећују се дуги периоди ремисије. Стопа преживљавања пацијената је релативно висока - подложна компетентној и редовној терапији.
Клиничке смернице
Дијагноза периартеритиса нодозе треба да се заснива на релевантним клиничким манифестацијама и лабораторијским дијагностичким подацима. Позитивни резултати биопсије су од великог значаја за потврђивање болести. Неопходна је што ранија дијагноза: треба започети хитну-агресивну терапију пре него што се патологија прошири на виталне органе.
Клиничке симптоме нодуларног периартеритиса карактерише изражен полиморфизам. Знаци болести са и без присуства ХБВ су слични. Најакутнији развој је типичан за патологију лекове генезе.
Пацијентима са сумњом на периартеритис нодоса препоручује се хистологија, која открива типичну слику фокалног некротизирајућег артеритиса са ћелијском инфилтрацијом мешовитог типа у зиду крвног суда. Најинформативнија се сматра биопсијом скелетних мишића. Током биопсије унутрашњих органа, ризик од унутрашњег крварења значајно се повећава.
Да би се одредила тактика лечења, пацијенти са нодуларним периартеритисом морају бити подељени према тежини патологије, а такође и да се идентификује рефракторни тип болести, који се не карактерише обрнутим симптоматским развојем, или чак повећањем клиничке активности као одговор на једноипомесечну класичну патогенетску терапију.
Диференцијална дијагноза
Нодуларни периартеритис се првенствено разликује од других познатих системских патологија које погађају везивно ткиво.
- Микроскопски полиартеритис је облик некротизирајућег васкулитиса који погађа капиларне судове, као и венуле и артериоле, уз формирање антинеутрофилних антитела. Болест карактерише појава гломерулонефритиса, каснији постепени пораст крвног притиска, брзо растућа бубрежна инсуфицијенција, развој некротизирајућег алвеолитиса и плућне хеморагије.
- Вегенерова грануломатоза је праћена развојем деструктивних промена ткива. На слузокожи носне дупље појављују се чиреви, назална преграда је перфорирана, плућно ткиво се распада. Често се детектују антинеутрофилна антитела.
- Реуматоидни васкулитис карактерише појава трофичних улцеративних лезија на ногама, развој полинеуропатије. Током дијагнозе, нужно се процењује степен зглобног синдрома (присуство ерозивног полиартритиса са кршењем конфигурације зглобова), открива се реуматоидни фактор.
Поред тога, кожне манифестације сличне нодуларном периартеритису јављају се на позадини септичке емболије, миксома леве преткоморе. Важно је искључити септичка стања чак и пре употребе имуносупресива за лечење нодуларног периартеритиса.
Код пацијената са Лајмском болешћу (други назив је борелиоза) примећује се комбинација симптома као што су полинеуропатија, грозница, полиартритис. Да би се искључила болест, потребно је пратити епидемиолошку анамнезу. Моменти који омогућавају сумњу на борелиозу су следећи:
- угризи крпеља;
- посећивање природних жаришта током периода посебне активности крпеља (касно пролеће - рана јесен).
Да би се поставила дијагноза, врши се тест крви како би се открило присуство антитела на борелију.
Кога треба контактирати?
Третман периартеритис нодоза
Лечење треба да буде што раније и дугорочније, уз прописивање индивидуалног терапијског режима у зависности од тежине клиничких симптома и стадијума периартеритиса нодоса.
У акутном периоду, одмор у кревету је обавезан, што је посебно важно ако се патолошки жаришта периартеритиса нодозе налазе на доњим екстремитетима.
Приступ лечењу је увек свеобухватан, уз препоручено додавање циклофосфамида (орално 2 мг/кг дневно), што помаже у убрзавању почетка ремисије и смањењу учесталости егзацербација. Да би се избегле инфективне компликације, циклофосфамид се користи само ако је преднизолон неефикасан.
Генерално, лечење је често неефикасно. Интензитет клиничке слике може се смањити раним давањем Преднизолона у количини од најмање 60 мг/дан орално. Код педијатријских пацијената је прикладно прописати нормални имуноглобулин за интравенску примену.
Квалитет лечења се процењује у присуству позитивне динамике у клиничком току, стабилизације лабораторијских и имунолошких вредности и смањења активности инфламаторне реакције.
Препоручује се корекција или радикално елиминисање истовремених патологија које могу негативно утицати на ток нодуларног периартеритиса. Такве патологије укључују жаришта хроничне упале, дијабетес мелитус, фиброиде материце, хроничну венску инсуфицијенцију итд.
Спољашњи третман за ерозије и чиреве подразумева употребу 1-2% раствора анилинских боја, епителизујућих препарата масти (Солкосерил), хормонских масти, ензимских средстава (Ирускол, Химопсин) и апликаторску примену Димексида. За чворове се користи сува топлота.
Лекови
Лекови који су ефикасни у лечењу периартеритиса нодозе:
- Глукокортикоиди: Преднизолон 1 мг/кг два пута дневно орално током 2 месеца, са даљим смањењем дозе на 5-10 мг/дан ујутру (сваки други дан) док клинички симптоми не нестану. Могући нежељени ефекти: погоршање или развој чира на желуцу и дванаестопалачном цреву, ослабљен имунитет, едем, остеопороза, поремећена секреција полних хормона, катаракта, глауком.
- Имуносупресори (ако су глукокортикоиди неефикасни), цитостатици (азатиоприн у активној фази патологије у дози од 2-4 мг/кг дневно током месец дана, са даљим преласком на дозу одржавања од 50-100 мг/дан током једне и по до две године), циклофосфамид орално у дози од 1-2 мг/кг дневно током 2 недеље са даљим постепеним смањењем дозе. Уз интензивно погоршање патолошког процеса, прописује се 4 мг/кг дневно током три дана, затим 2 мг/кг дневно током недељу дана, са постепеним смањењем дозе током три месеца. Укупно трајање терапије је најмање годину дана. Могући нежељени ефекти: супресија хематопоетског система, смањена отпорност на инфекције.
- Пулсна терапија у облику метилпреднизолона 1000 мг или дексаметазона 2 мг/кг дневно интравенозно током три дана. Истовремено, првог дана, циклофосфамид се примењује у дози од 10-15 мг/кг дневно.
Комбиновани режим лечења глукокортикоидима и цитостатицима је оправдан:
- еферентни третман у облику плазмаферезе, лимфоцитаферезе, имуносорпције;
- антикоагулантна терапија (хепарин 5 хиљада јединица 4 пута дневно, еноксапарин 20 мг дневно субкутано, надропарин 0,3 мг дневно субкутано;
- антитромбоцитна терапија (пентоксифилин 200-600 мг дневно орално, или 200-300 мг дневно интравенозно; дипиридамол 150-200 мг дневно; реополиглуцин 400 мг интравенозно кап по кап, сваког другог дана, у количини од 10 инфузија; клопидогрел 75 мг дневно);
- нестероидни антиинфламаторни лекови - неселективни ЦОКС инхибитори (Диклофенак 50-150 мг дневно, Ибупрофен 800-1200 мг дневно);
- селективни инхибитори ЦОКС-2 (мелоксикам или Мовалис 7,5-15 мг дневно дневно са храном, нимесулид или нимесил 100 мг два пута дневно, целекоксиб или целебрекс 200 мг дневно);
- аминохолинска средства (хидроксихлорокин 0,2 г дневно);
- ангиопротектори (Памидин 0,25-0,75 мг три пута дневно, Ксантинол никотинат 0,15 г три пута дневно, током месец дана);
- ензимски препарати (Вобензим, 5 таблета три пута дневно током 21 дана, затим 3 таблете три пута дневно дуже време);
- антивирусни и антибактеријски лекови;
- симптоматски лекови (лекови за нормализацију крвног притиска, за нормализацију срчане активности итд.);
- вазодилататори и блокатори калцијумових канала (нпр. Коринфар).
Терапија циклофосфамидом се спроводи само ако постоје убедљиве индикације и ако су глукокортикостероиди неефикасни. Могући нежељени ефекти узимања лека: мијелотоксични и хепатотоксични ефекти, анемија, стерилни хеморагични циститис, тешка мучнина и повраћање, секундарна инфекција.
Терапију имуносупресивима треба пратити месечно праћење крвних параметара (комплетна крвна слика, број тромбоцита, серумске трансаминазе јетре, алкална фосфатаза и активност билирубина).
Системски глукокортикостероиди се узимају (примењују) углавном ујутру, уз обавезно постепено смањење дозе и повећање интервала примене (примене).
Физиотерапијски третман
Физиотерапија је контраиндикована за периартеритис нодоса.
Биљни третман
Упркос чињеници да је нодуларни периартеритис прилично ретка патологија, и даље постоје народне методе лечења овог поремећаја. Међутим, могућност лечења биљем мора се унапред разговарати са лекаром, јер је потребно узети у обзир тежину болести и вероватноћу развоја нежељених ефеката.
У раним фазама периартеритиса нодозе, употреба биљних препарата може бити оправдана.
- Три средња лимуна, 5 кашика каранфилића самеље се кроз машину за млевење меса, помеша са 500 мл меда и прелије са 0,5 л вотке. Све добро промешајте, сипајте у теглу, затворите поклопац и ставите у фрижидер на 14 дана. Затим процедите тинктуру и почните да узимате 1 кашику три пута дневно, пола сата пре оброка.
- Припремите биљну еквивалентну мешавину од вратића, смиља и ризома омана. Узмите 1 кашику смесе, прелијте чашом кључале воде и оставите да одстоји пола сата. Узимајте 50 мл инфузије три пута дневно пре оброка.
- Припремите једнаку мешавину сушених цветова љубичице, листова русе и сушених брусница. 2 кашике смесе прелијте са 0,5 л кључале воде и оставите да се охлади. Узимајте 50 мл 4 пута дневно, између оброка.
- Помешајте 1 кашику смиља, пелина и елекампана, прелијте 1 литром кључале воде, оставите два сата. Затим процедите инфузију и узимајте 100 мл три пута дневно.
Једноставан и ефикасан начин за јачање васкуларних зидова код нодуларног периартеритиса је редовна конзумација зеленог чаја. Требало би да пијете 3 шоље напитка сваког дана. Поред тога, можете узимати алкохолне тинктуре заманихе или гинсенга, што ће помоћи да се брже решите нежељених манифестација болести. Такве тинктуре се могу купити у било којој апотеци.
Хируршко лечење
Хируршко лечење није главни третман за периартерититис нодоса. Хируршко лечење може бити индицирано само у случају критичног стенотичног стања, клинички узрокованог регионалном исхемијом, или у случају оклузије главних артеријских снопова (Такајасуов артеритис). Друге индикације за хируршко лечење су:
- облитеративни тромбоангитис;
- периферна гангрена и друге неповратне промене у ткивима;
- субфарингеална стеноза код Вегенерове грануломатозе (механичка дилатација трахеје у комбинацији са локалном употребом глукокортикостероида).
Хитна операција се прописује за абдоминалне компликације: перфорације црева, перитонитис, инфаркт црева итд.
Превенција
Не постоји јасан концепт превенције нодуларног периартеритиса, јер прави узроци болести нису у потпуности познати. Свакако је неопходно избегавати излагање факторима који могу изазвати развој патологије: избегавати хипотермију, физичко и психоемоционално преоптерећење, водити здрав начин живота, правилно јести, заштитити се од бактеријских и вирусних инфекција.
Када се појаве први сумњиви знаци болести, потребно је што пре посетити лекара: у овом случају се повећавају шансе за дијагностиковање и лечење нодуларног периартеритиса у почетној фази његовог развоја.
Превенција погоршања болести код пацијената са ремисијом нодуларног периартеритиса своди се на редовно диспанзерско посматрање, систематско одржавање и јачање лечења, елиминацију алергена, спречавање самолечења и неконтролисаног уноса лекова. Пацијентима са васкулитисом или нодуларним периартеритисом не треба давати никакве серуме нити вакцинисати.
Прогноза
Без лечења нодуларног периартеритиса, смртни исход се јавља у року од пет година код 95 пацијената од стотину. Штавише, огромна већина смртних случајева се јавља у првих 90 дана болести. То се може догодити ако се патологија дијагностикује погрешно или неблаговремено.
Главни узроци смрти код периартеритис нодозе су опсежна васкуларна упала, додавање заразних патологија, срчани удар и мождани удар. [ 12 ]
Благовремена употреба глукокортикоидних лекова повећава проценат петогодишњег преживљавања за више од половине. Још оптималнији ефекат може се постићи комбиновањем глукокортикостероида са цитостатицима. Ако је могуће постићи потпуни нестанак симптома болести, онда се вероватноћа њеног погоршања процењује на приближно 56-58%. Неповољним фактором за прогнозу сматра се оштећење структура кичмене мождине и мозга. [ 13 ]
Генетски детерминисани нодуларни периартеритис у детињству се потпуно излечи у приближно сваком другом случају. Код 30% деце, болест показује трајни нестанак симптома уз сталну подршку лековима. Морталитет у раном детињству је 4%: смрт је узрокована оштећењем можданих структура, кранијалних нерава. [ 14 ]
Чак и уз повољан исход, периартеритис нодоса захтева редовно реуматолошко праћење. [ 15 ] Да би се избегли рецидиви, пацијент треба да избегава заразне болести, нагле промене температуре и свако самолечење. У неким случајевима, рецидиве може изазвати трудноћа или абортус.

