Медицински стручњак за чланак
Нове публикације
Превремени порођај
Последње прегледано: 12.07.2025

Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Према СЗО, превремени порођај је рођење детета од 22. до 37. пуне недеље трудноће (тј. 259 дана од дана последње менструације). Окидачи су превремена руптура мембрана, инфекција и патологија трудноће. Дијагноза се поставља на основу клиничких података.
Лечење укључује мировање у кревету, токолитике (ако је трудноћа продужена) и глукокортикоиде (ако је гестацијска старост краћа од 34 недеље). Антистрептококни антибиотици се дају без чекања на негативне резултате културе. Превремени порођај може бити узрокован превременом руптуром мембрана, хориоамнионитисом или узлазном инфекцијом материце; најчешћи узрок таквих инфекција су стрептококе групе Б. Превремени порођај може се јавити код вишеструких трудноћа, прееклампсије или еклампсије, поремећаја плаценте, пијелонефритиса или одређених полно преносивих болести; често је узрок непознат. Културе грлића материце се изводе како би се потврдили узроци идентификовани током клиничког прегледа.
У нашој земљи се превременим порођајем сматра рођење детета од 28. до 37. недеље трудноће (од 196. до 259. дана од почетка последње менструације). Спонтани прекид трудноће од 22. до 27. недеље издваја се у посебну категорију, која није повезана са превременим порођајем, а подаци о детету у случају смрти нису укључени у индикаторе перинаталног морталитета ако дете није преживело 7 дана након рођења, што узрокује одређене разлике у статистичким подацима руских и страних аутора.
Превремени порођај, дефинисан као порођај пре 37. гестацијске недеље (ГН) 0, представља централни проблем у акушерству и најважнији фактор ризика за перинатални морбидитет и морталитет. У 2011. години, 9% свих беба рођених у Немачкој рођено је пре 37. гестацијске недеље. Ова стопа је висока у поређењу са већином других европских земаља (Сл.); остала је стабилна током последњих 10 година, али је стопа екстремно превремених порођаја, тј. порођаја пре 28 година трудноће, повећана за 65%. Иако разлози за овај развој догађаја још увек нису у потпуности схваћени, он се у великој мери објашњава познатим демографским факторима, као што су тренд повећања старости мајке у време трудноће и све већа преваленција дијабетес мелитуса. [ 1 ]
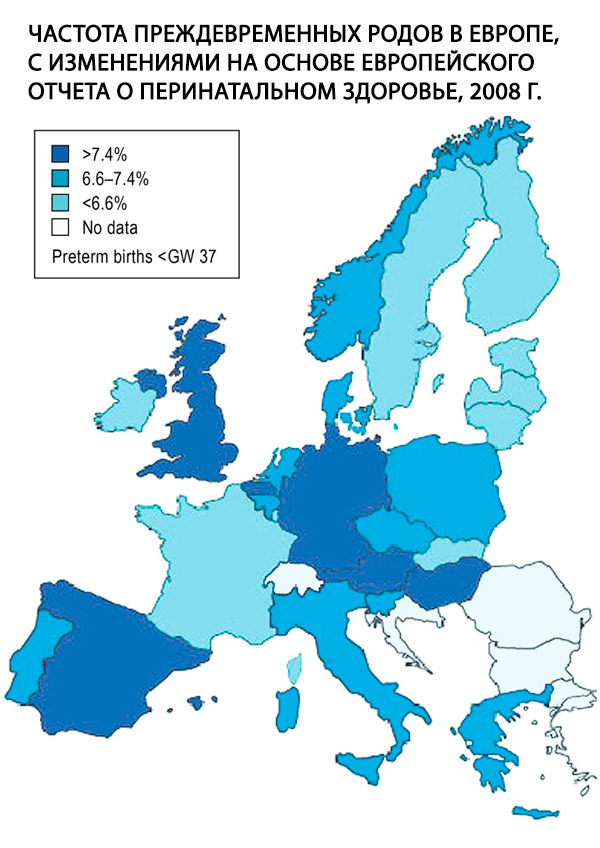
Учесталост превремених порођаја је 7–10% свих порођаја, а према америчким ауторима, 9–10% деце се роди пре 37. недеље, 6% пре 36. недеље, 2–3% пре 33. недеље. Узроци перинаталног морталитета у 50–70% случајева су компликације услед превременог порођаја [4, 53]. Током протеклих 30 година, учесталост превремених порођаја је остала стабилна, али је примећено побољшање прогнозе за новорођенчад због развоја неонаталне медицине.
У страној литератури разликују се групе новорођенчади:
- са телесном тежином од 2500 до 1500 г - новорођенчад са малом порођајном тежином (НПТ);
- са телесном тежином мањом од 1500 г - новорођенчад са веома ниском порођајном тежином (VLВW);
- са изузетно ниском телесном тежином, који представљају ризичну групу за развој парализе, тешких неуролошких поремећаја, слепила, глувоће, дисфункционалних поремећаја респираторног, дигестивног, генитоуринарног система и карактеришу се највећом стопом смртности.
Према америчким ауторима, 50% неонаталних губитака региструје се међу новорођенчадима тежине мање од 2500 г, што чини само 1,5% све рођене деце. Према британским ауторима, стопа преживљавања деце рођене тежине мање од 1500 г, захваљујући успеху неонаталних служби, износи око 85%, али 25% њих има тешке неуролошке поремећаје, 30% има поремећаје слуха и вида, 40-60% има потешкоће у процесу учења и образовања.
Фактори ризика за превремени порођај укључују низак социоекономски стандард жене, старост (испод 18 и преко 30 година), неповољне услове рада, прекомерно пушење (више од 10 цигарета дневно), употребу дрога (посебно кокаина) и акушерску историју - историја једног превременог порођаја повећава ризик од његовог настанка у наредној трудноћи за 4 пута, а два превремена порођаја - за 6 пута.
Компликације које доприносе развоју превременог порођаја:
- интраутерина инфекција (хориоамнионитис);
- превремена руптура мембрана, са или без хориоамнионитиса;
- истмичко-цервикална инсуфицијенција;
- одвајање нормалне или ниско положене плаценте;
- фактори који доводе до прекомерног растезања материце (полихидрамнион, вишеструка трудноћа, макросомија код дијабетеса);
- малформације материце, фиброиди материце (поремећај просторних односа, исхемијске дегенеративне промене у чвору);
- инфекције горњих уринарних трактова (пијелонефритис, асимптоматска бактериурија);
- хируршке операције током трудноће, посебно на органима абдомена;
- повреде;
- екстрагениталне болести које нарушавају метаболичке процесе код труднице и доводе до интраутерине патње фетуса (артеријска хипертензија, бронхијална астма, хипертиреоза, срчана обољења, анемија са нивоом хемоглобина мањим од 90 г/л);
- зависност од дрога, тешко пушење.
Око 30% свих случајева спонтаног превременог порођаја узроковано је инфекцијом, а код деце рођене пре 30 недеља трудноће, хистолошки верификован хориоамнионитис се примећује у 80% случајева.
Спонтани превремени порођај
У погледу тактике вођења порођаја, важно је разликовати спонтани превремени порођај, који почиње редовном порођајном активношћу са нетакнутом амнионском кесом (40–50%), и превремени порођај, који почиње пукнућем амнионске течности у одсуству порођајне активности (30–40%).
Индуковани превремени порођај (20%)
Настају у ситуацијама које захтевају прекид трудноће из разлога везаних за здравље мајке или фетуса. Индикације од стране мајке су повезане са:
- са тешком екстрагениталном патологијом, код које је продужење трудноће опасно по здравље жене;
- са компликацијама трудноће: тешка гестоза, хепатоза, вишеструка инсуфицијенција органа итд.
Индикације од стране фетуса:
- феталне малформације неспојиве са животом;
- антенатална смрт фетуса;
- прогресивно погоршање стања фетуса према подацима ЦТГ и Доплер ултразвука, што захтева порођај, мере реанимације и интензивну негу.
Сврха дијагностичког прегледа је идентификација стања која предиспонирају превремени порођај (узлазна инфекција, плацентна инсуфицијенција, промене у амнионској течности итд.), као и објективна процена степена превременог порођаја који је већ започео (карактеристике контракција, утицај контракција на грлић материце, превремено пуцање мембрана). Поред тога, потребно је проценити стање фетуса како би се утврдило да ли постоји потреба за порођајем.
Како препознати превремени порођај?
 [ 13 ]
[ 13 ]
Циљ свих интервенција није само продужење саме трудноће, већ пружање најбољих шанси за преживљавање новорођенчета са што мање компликација. Стога, у зависности од специфичне клиничке ситуације, метода избора може бити или продужење трудноће или порођај.
Међутим, по правилу, важан циљ је продужење трудноће за најмање 48 сати како би трудница могла бити пребачена у перинатални центар високог нивоа и како би се глукокортикоидима могло индуковати сазревање плућа фетуса. Показало се да ове две мере побољшавају преживљавање код новорођенчади рођене пре 34. гестацијске старости.
Превремени порођај се лечи следећим мерама:
- инхибиција контракција материце лековима - токолиза (за индикације и контраиндикације, видети оквир)
- примена глукокортикоида за стимулацију сазревања плућа фетуса
- лечење локалне или системске инфекције антибиотицима
- избегавање физичке активности - одмор у кревету и хоспитализација.
Прочитајте више: Превремени порођај - Лечење
Примарна превенција
Циљ примарне превенције је смањење укупне учесталости превременог порођаја побољшањем општег здравља мајке и елиминисањем фактора ризика пре или током трудноће. [ 14 ]
Само престанак пушења значајно смањује ризик од превременог порођаја. С друге стране, мајке са малом тежином или гојазношћу, са индексом телесне масе (ИТМ) изнад 35, имају знатно већи ризик од превременог порођаја. Мајке би требало да потраже саветовање о исхрани. Женама са стресним пословима лекари могу саветовати да смање обим посла или чак привремено престану да раде како би смањиле ризик од превременог порођаја.
Циљ секундарне превенције је рана идентификација трудница са повећаним ризиком од превременог порођаја како би се овим женама помогло да изнесу трудноћу до краја.
Главни фактори ризика
- Лоша исхрана и неадекватна исхрана.
- Вишеструка трудноћа.
- Мајчине године.
- Неповољна животна ситуација.
- Историја превременог порођаја или побачаја.
Мере секундарне превенције
Самомерење вагиналног pH-а
Како је првобитно описао Е. Салинг, вагинални pH може се користити као маркер за бактеријску вагинозу, што заузврат повећава ризик од превременог порођаја за 2,4 пута. [ 15 ] Ако је pH повишен, прописују се антибиотици.
Мерење дужине грлића материце трансвагиналним ултразвуком
Корисност трансвагиналног мерења дужине грлића материце за процену ризика од превременог порођаја добро је документована у структурираној анализи 14 студија које су обухватиле укупно 2258 трудница.[ 16 ] Прихваћена гранична вредност за дужину грлића материце је ≤ 25 до 24 године гестације. Негативна предиктивна вредност негативног теста је висока (92%), што значи да труднице код којих се утврди да имају нормалан кратак грлић материце могу бити умирене и да се могу избећи непотребне терапијске мере.
Серклажа и потпуно затварање порођајног канала
Цервикална серклажа је уобичајена процедура за стабилизацију и механичко затварање цервикалног канала, слично као шав „кисет-конопац“. Профилактичко рано потпуно затварање порођајног канала, како је описао Зајлинг, има за циљ спречавање узлазне инфекције, али његова корист није документована у проспективним рандомизованим испитивањима. Немачка и страна акушерска друштва нису издала никакве обавезујуће препоруке о индикацијама и/или техници било које од ових интервенција. Мета-анализа је показала да се, барем за одређену групу трудница високог ризика са историјом превременог порођаја и кратким грлићем материце, перинатални морбидитет и морталитет могу значајно смањити. [ 17 ]
Циљ секундарне превенције је... рана идентификација трудница са повећаним ризиком од превременог порођаја како би се овим женама помогло да изнесу трудноћу до краја.
Суплементи прогестерона
Најважнији напредак у последњој деценији је увођење прогестеронских суплемената за спречавање превременог порођаја. Вероватноћа превременог порођаја може се смањити за више од 30% и код жена са историјом превременог порођаја [ 18 ] и код оних са скраћеним грлићем материце. [ 19 ]
Прогестерон се такође може успешно користити за секундарну профилаксу након токолизе, иако није доказана никаква корист код близаначких трудноћа. Доступни подаци подржавају препоруку да све труднице са историјом повећаног ризика или тренутном асимптоматском цервикалном инсуфицијенцијом треба да примају суплементацију прогестерона до краја 34. године живота.

