Медицински стручњак за чланак
Нове публикације
Гранични интрадермални невус.
Последње прегледано: 04.07.2025

Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
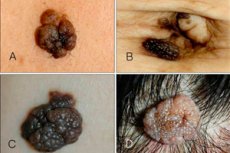
Интраепидермални или гранични невус је једна од многих варијанти невуса, која има своје јасне карактеристике и особине. Ова неоплазма је мала, али прилично опасна: има тенденцију раста и малигнитета. Због тога дерматолози класификују гранични невус као раст опасан по меланом.
Епидемиологија
Гранични невуси су чести и чине приближно 30% свих таквих израслина. Понекад се јављају као вишеструке лезије, али се чешће налазе појединачно. Величина појединачне израслине не прелази десет милиметара. Епидермални невуси се јављају код приближно једног на 1.000 живорођених и подједнако погађају мушкарце и жене. [ 1 ], [ 2 ] Процењује се да једна трећина људи са епидермалним невусима има захваћеност и других органских система; стога се стање сматра синдромом епидермалног невуса (СЕН), а објављено је да до 10% људи са епидермалним невусима може развити додатне карактеристике синдрома. Овај синдром је обично евидентан при рођењу (због кожних лезија које се најчешће виде на средњем делу лица од чела до носног подручја) и често је повезан са нападима, интелектуалним инвалидитетом, проблемима са очима, малформацијама костију и атрофијом мозга. [ 3 ]
Неоплазма се може појавити у било ком узрасту, мада се најчешће открива код пацијената старости 14-25 година. [ 4 ]
Гранични невус се најчешће јавља:
- код људи који се често сунчају, посећују соларијуме или раде на отвореном;
- код људи који су приморани да редовно долазе у контакт са хемијским растворима и супстанцама;
- код пацијената који пате од ендокриних болести или оних који се лече хормонским лековима.
Узроци гранични невус
Научници су сигурни да се гранични невус „формира“ већ током интраутериног развоја фетуса. Ћелије будуће неоплазме су прекурсори здравих меланоцита, који се, међутим, задржавају у дубљим слојевима дермиса и формирају се у облику кластера. Под утицајем одређених фактора, такве ћелије почињу да производе пигменте, које на кожи примећујемо као младеже.
Сунчеви зраци играју значајну улогу у појави граничних невуса. Они се могу безбедно назвати главним активаторима ћелија невуса које се акумулирају у слојевима дермиса. Са довољном дозом сунчевог зрачења, ове структуре почињу да убрзавају производњу меланина, који се налази на кожи као добро познати родни знак.
Поред тога, измењена хормонска активност такође може бити стимулативни фактор. На пример, код трудница, код тинејџера или током хормонске терапије, број невуса на телу се повећава, а постојећи гранични невуси могу расти или мењати своју конфигурацију.
Фактори ризика
Готово сви научници подржавају теорију о конгениталној природи граничног невуса. Чак и упркос чињеници да се израслина може појавити десет или двадесет година након рођења особе. Чињеница да се невус пре или касније открије може бити последица деловања одређених фактора:
- хормонске промене – на пример, са почетком трудноће, менопаузе, периода лактације, током хормонске терапије итд.;
- прекомерно сунчање - и под сунчевим зрацима и у соларијуму;
- генетски поремећаји праћени абнормалним развојем меланобласта;
- дерматитис и друге дерматолошке болести (акне, екцем, итд.);
- оштећења и повреде коже;
- вирусне инфекције.
Поред тога, људи који раде или имају редован контакт са хемикалијама и другим токсичним супстанцама су у опасности.
Патогенеза
Гранични невус се иницијално формира од меланоцита, који почињу свој развој у пренаталној фази. Неоплазма се формира од нервних влакана. Нормално, свака ћелијска структура има свој канал за уклањање пигмента, али у измењеним ћелијама нема таквих канала. Стога, меланин не излази, већ се акумулира у ограниченом подручју, што објашњава формирање тамних мрља. Описан је генетски и клинички мозаицизам. [ 5 ] Утврђено је да су мутације герминативне линије у гену FGFR3 етиологија конгениталног епидермалног невуса. [ 6 ]
Гранични невус се формира на границама горњег и средњег слоја коже, заобилазећи базални слој. Најчешће говоре о конгениталној природи раста, иако се може појавити код тинејџера, па чак и за 20 или 30 година.
По степену опасности од малигне трансформације, гранични невус се ставља у исту рангу са невусом Ота, Дибрејевом меланозом и џиновским пигментираним невусом. [ 7 ]
Симптоми гранични невус
Најчешће место захваћености били су глава и врат, а 13% пацијената је имало широко распрострањене лезије. [ 8 ] Јункцијски невус се појављује као равна, нодуларна формација са сивом, црном, смеђкастом нијансом. Величина невуса варира од неколико милиметара до једног центиметра, иако неки стручњаци говоре и о већим мрљама.
Израслина је глатка, сува, а понекад и благо неравномерана на врху. Главна карактеристика: длаке никада не расту на граничном невусу, иако се израслина може налазити готово било где на телу, чак и на стопалима или длановима.
Неоплазма је обично једна, али се јавља и на више локација.
Први знаци дегенерације граничног невуса су промена боје и/или његове величине, формирање пукотина, чирева, туберкула на његовој површини, појава црвенила и губитак јасних контура. Ови симптоми указују на потребу за хитном посетом дерматологу.
Фазе
Трансформација граничног невуса у малигни тумор обично се одвија кроз неколико фаза:
- Почетна фаза развоја, без метастаза. Трајање фазе варира од 12 месеци до пет година. Шансе за излечење су до 99%.
- Невус постаје конвексан до око 4 мм. Малигна трансформација у диспластични процес се примећује у року од неколико месеци. Шансе за излечење су до 80%.
- У року од 1-3 месеца почињу да се шире метастазе, које се налазе у лимфном систему, мозгу, унутрашњим органима. Сам невус улцерише. Шансе за опоравак нису веће од 50%.
- Агресивна фаза, која се завршава у року од неколико недеља, резултира смрћу пацијента у 85% случајева.
Обрасци
Стручњаци разликују потенцијално опасне и безбедне граничне невусе, према степену вероватноће њихове трансформације у малигни меланом. Поред тога, разликују се и друге врсте неоплазми. [ 9 ]
- Стечени гранични невус је неоплазма која није откривена при рођењу, већ нешто касније - на пример, после пар година, или чак у одраслом добу. Међутим, лекари кажу да то не значи да невус није формиран у материци. Само је комбинација фактора допринела каснијој манифестацији раста.
- Гранични пигментирани невус је пигментирана нодуларна формација, величине до 10 мм, са било којом локацијом на телу. Врстом такве неоплазме сматра се кокардирани невус - израштај са повећаном пигментацијом дуж периферне ивице, што му даје прстенасти изглед. И пигментирани и кокардирани невуси су елементи опасни по меланом.
- Меланоцитни јункцијски невус је неоплазма узрокована прекомерном пролиферацијом епидермалних меланобласта, што је заузврат узроковано неуспехом у регулацији гена. У почетку се јункцијски невус формира у епидермису. Временом се део меланоцита транспортује у дермис, а други део остаје у епидермалном слоју: тако се формира сложени меланоцитни невус. [ 10 ], [ 11 ]
- Невус са граничном активношћу карактеришу претежне интрадермалне структуре. У овом случају, гранична активност се односи на пролиферацију меланоцита, која може бити фокална или широко распрострањена.
- Гранични диспластични невус је пигментисани младеж граничне локације, неправилног овалног облика, са нејасним контурама и неуједначеном пигментацијом (централни део је једне боје, а ивице друге боје). Таква неоплазма се често класификује као клинички маркер повећаног ризика од развоја меланома. [ 12 ]
Компликације и посљедице
Најнепожељнија и најнеповољнија компликација граничног невуса је његова трансформација у малигни тумор – меланом. Таква трансформација се не дешава „изненада“: она захтева утицај одређених фактора који стварају неопходне услове за дегенерацију. На пример, ризик од малигнитета значајно се повећава ако је невус редовно изложен опекотинама од сунца или траумама. [ 13 ]
Да би се избегле компликације, лекари препоручују уклањање граничних невуса, чак и ако се не муче или не мењају. Трансформација у меланом, меланобластом, рак коже је тешка за лечење и често доводи до смрти пацијента. Посебно опрезни треба да буду људи са светлом кожом, светлом или црвеном косом, као и они који имају велики број различитих младежа на телу, укључујући и граничне невусе.
Поновна појава граничног невуса
Код око 80% пацијената, гранични невус може се поново појавити након његовог уклањања ласером или деструктивним средствима. Израслина се развија на истом или другом месту. Неки пацијенти морају да се отарасе опсесивног невуса неколико пута.
Лекари напомињу: најрадикалнији метод уклањања је хируршки метод, када се неоплазма исецује заједно са околним здравим ткивом, чија запремина зависи од облика невуса. Што је израслина већа, то је склонија рецидиву. Ако је особа већ имала рецидиве, онда треба да обрати посебну пажњу на превенцију компликација:
- проводите мање времена на сунцу, посебно током активних сати (од 11:00 до 16:00);
- једите квалитетну храну богату витаминима и минералима;
- одустати од лоших навика, водити здрав начин живота;
- покушајте да носите квалитетну природну одећу, немојте повредити кожу, чак и ако на њој нема невуса или родних белега.
Дијагностика гранични невус
Дијагноза граничног невуса почиње анамнезом, спољашњим прегледом и дерматоскопијом. Хистологија се врши тек након уклањања неоплазме, али не раније од овог тренутка. Хистопатолошке промене повезане са старењем меланоцитних невуса, као што су масна дегенерација, фиброза и неуралне промене, откривају се код лобуларног интрадермалног невуса. [ 14 ] Чињеница је да је и процес узимања материјала (биопсија) такође штетни фактор који може изазвати накнадну малигну трансформацију раста. [ 15 ]
Крвни тестови укључују следеће опције истраживања:
- тест крви за квалитет коагулабилности;
- крв за туморске маркере;
- тест крви за ЛДХ (лактат дехидрогеназу).
Инструментална дијагностика првенствено подразумева дерматоскопију, методу која помаже у испитивању промена на кожи које нису видљиве голим оком. Поред тога, лекар може прописати ултразвучни преглед најближих лимфних чворова, рендгенски снимак грудног коша, остеосинтиграфију, како би се искључили малигни процеси у телу.
Диференцијална дијагноза
Диференцијалну дијагностику треба спроводити са другим облицима хиперпигментације - и пре свега, са хлоазмом, која изгледа као младеж, или са хемангиомом. Али је важније благовремено обратити пажњу на дегенерацију граничног невуса у малигни меланом. Туморски процес се понекад развија готово неприметно, на позадини благог диспластичног синдрома: контуре мрље се благо шире, површина постаје неравна, здрава кожа која се налази у близини постаје црвена. Пошто се дегенерација често јавља након механичке трауме коже, важно је редовно прегледати израслине који се формирају на плантарним и палмарним површинама екстремитета, између прстију и близу нокатних плоча. На таквим местима се препоручује уклањање младежа, без обзира на њихову врсту и степен опасности.
Кога треба контактирати?
Третман гранични невус
Након спровођења дијагнозе, лекар ће размотрити све могуће опције лечења, иако се конзервативна метода обично не разматра: гранични невус се уклања на један од следећих начина:
- Криодеструкција је поступак замрзавања раста помоћу течног азота (ређе помоћу угљене киселине или леда). [ 16 ]
- Електрокоагулација је метода која подразумева уништавање неоплазме помоћу високе температуре, изазване деловањем усмерене струје. [ 17 ]
- Ласерско уклањање је једна од најпопуларнијих метода, која подразумева „испаравање“ погођеног ткива усмереним ласерским зраком.
- Радиохируршка процедура – подразумева уклањање израслине одређеном дужином радио таласа, коришћењем уређаја Сургитрон.
Лекови се могу препоручити само у фази опоравка након уклањања граничног невуса.
Физиотерапеутски третман укључује следеће процедуре:
- УВФ коагулација – подразумева употребу електроде са високофреквентним напајањем струје од 27,12 MHz и 1 mA. Након завршетка поступка, подручје коагулације се третира 5% раствором калијум перманганата. [ 18 ]
- Ласерска термокоагулација се изводи континуираним и импулсним оптичким зрачењем инфрацрвеног опсега, са максималном снагом од 3-5 W и пречником фокусираног снопа од 0,25-0,5 mm, са емитованом снагом од 10-15 W. [ 19 ], [ 20 ], [ 21 ]
Лекови које лекар може преписати
Да би се убрзао процес зарастања након уклањања граничног невуса, лекар може препоручити употребу следећих лекова:
- витамински додаци за побољшање метаболизма пластике (фолна киселина, витамини Б, аскорбинска киселина, токоферол);
- нестероидни анаболички агенси (Рибоксин, калијум оротат, метилурацил);
- биогени стимуланси (екстракт алое, ФиБС, Плазмол);
- имуномодулаторни агенси (Тимулин, Пирогенал, Левамисол);
- неспецифична средства за регенерацију (уље морске пасјаковине, Апилак, Румалон, Актовегин).
Примери употребе ових лекова су истакнути у следећој табели:
Метилурацил |
Одраслим пацијентима се прописује једна таблета 4 пута дневно током месец дана. Лечење може бити праћено главобољом, горушицом, алергијским реакцијама. |
Екстракт алое |
Примењивати субкутано дневно 1 мл, током неколико недеља. Могући нежељени ефекти: диспепсија, промене крвног притиска, алергија, вртоглавица, свраб. |
Тималин |
Примењује се интрамускуларно са физиолошким раствором, 5-20 мг дневно. Ток лечења је од три до десет дана. Нежељени ефекти могу бити ограничени на локалну реакцију у подручју ињекције. |
Актовегин |
Узимати 1-2 таблете три пута дневно током 4-6 недеља. Лек се добро подноси, алергије и грозница се ретко јављају. |
Витамин Е |
Доза лека се бира појединачно, не прелазећи дневну количину од 1000 мг. Могући нежељени ефекти укључују мучнину, главобољу, умор и алергије. |
Народни лекови
Постоји много народних рецепата који подразумевају утицај на родне белеге и невусе. Лекари не одобравају већину њих - посебно када је реч о неоплазмама опасним по меланом, које укључују граничне невусе. У вези са њима, боље је користити радикално уклањање, тражећи помоћ од хирурга.
Међутим, многи пацијенти покушавају да се реше младежа на следеће начине:
- Помешајте једнаке делове ланеног уља и цветног меда. Утрљајте смесу у подручје невуса три пута дневно, сваког дана.
- Обришите израслину свежим соком од ананаса неколико пута дневно.
- Сваког дана, капајте кап сока од црног лука или јабуковог сирћета на невус.
- Подмажите кртицу лимуновим соком и белим луком.
- Самлети 100 г коштица трешања у прах, прелити са 500 мл било ког биљног уља, чувати у фрижидеру неколико недеља. Добијено уље се користи свакодневно за наношење на невусе: оставити на израслини око двадесет минута, а затим испрати водом.
Не треба се ослањати на народне методе ако је гранични невус почео да показује барем један знак малигне дегенерације - на пример, почео је да се повећава у величини, променио облик или боју, постао је замућен, отекао итд. Увек је боље и безбедније унапред се консултовати са лекаром.
Хируршко лечење
Лечење избора за мале епидермалне невусе је хируршка ексцизија.
Хируршка ексцизија, дермабразија, криохирургија, електрохирургија и ласерска хирургија коришћене су за лечење епидермалних невуса.[ 22 ],[ 23 ],[ 24 ] Дермабразија, ако је површинска, повезана је са високом стопом рецидива, а дубока дермабразија може довести до задебљања ожиљака. Криохирургија има слична ограничења са ризицима, укључујући споро зарастање, инфекцију, оток и обично абнормалну боју коже. Лекари деценијама спроводе ласерске третмане за епидермалне невусе. Недавни напредак у ласерској технологији побољшао је лакоћу, прецизност и безбедност таквих процедура. Развијено је неколико поузданих и ефикасних третмана за епидермалне невусе коришћењем CO2, дугопулсних Nd:YAG и 585 nm пулсирајућих ласера са бојом. Међутим, рецидив се може јавити месецима до годинама након што се епидермални невуси уклоне било којом методом. [ 25 ], [ 26 ], [ 27 ], [ 28 ]
Хируршка интервенција је стари и најефикаснији начин да се решите разних врста младежа и брадавица, укључујући и граничне невусе. Припрема за процедуру је једноставна и кратка. Кожа се третира посебним антисептиком и врши се локална анестезија. Када анестезија почне да делује, хирург скалпелом исецује невус, хватајући мало здравог околног ткива - ради потпунијег и 100% уклањања израслине.
Хируршко лечење има своје предности:
- поновна појава граничног невуса је искључена;
- неоплазма се може послати на хистологију;
- Интервенција се изводи амбулантно; нема потребе за одласком у болницу.
Операција није без недостатака, на пример:
- шав зараста мало дуже него код других метода уклањања – отприлике месец дана;
- Ако се не брине правилно, постоји ризик од гнојења;
- могуће је формирање неестетског ожиљка.
Међутим, код великих невуса, лекари инсистирају на хируршкој интервенцији. Ово је најпоузданији начин да се заувек решите проблема, спречите малигнитет и рецидив неоплазме.
Превенција
Готово је немогуће спречити формирање граничног невуса. Међутим, пацијенти склони појави кртица треба да буду опрезни и пажљиво прегледају своје тело због промена и малигне трансформације пигментираних неоплазми.
У превентивне сврхе, потребно је придржавати се следећих препорука:
- избегавајте оштећење коже, а посебно било каквих невуса;
- избегавајте продужено излагање сунчевој светлости, не идите у соларијум, не дозволите опекотине од сунца;
- Приликом рада са хемикалијама и токсичним супстанцама, носите заштитне рукавице;
- очврстите се, ојачајте имуни систем, храните се здраво и хранљиво.
Ако је гранични невус оштећен из било ког разлога, требало би да потражите медицинску помоћ од дерматолога или онколога. Он ће прегледати израслину и одлучити да ли је потребно њено уклањање.
Прогноза
Лекари саветују да не заборавите да гранични невус може дегенерисати у малигни неоплазму, без обзира на старост. Стога, увек треба бити пажљив и прегледати младеже и мрље код дерматолога или онколога најмање 1-2 пута годишње. Ако се открију сумњиви симптоми, боље је уклонити израштај без чекања на даљи неповољан развој процеса.
Гранични невус је патологија опасна за меланом. Али то не значи да ће се трансформација нужно догодити: већина пацијената живи са таквим формацијама, а понекад чак ни не сумњају у њихову потенцијалну опасност. Стога нема потребе за паником. Главно је редовно прегледати кожу, обратити пажњу на све постојеће невусе и забележити све промене на њиховој страни.

