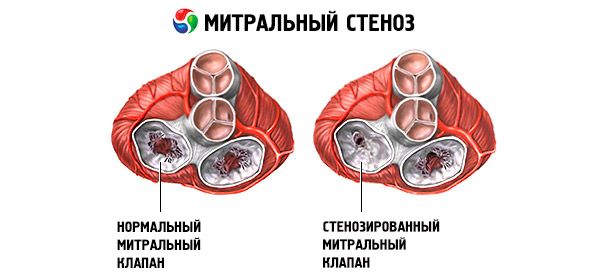
Митрална стеноза
Последње прегледано: 23.04.2024

Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
Митрална стеноза је сужавање митралног отвора који спречава проток крви из леве преткоморе у леву комору. Најчешћи узрок је реуматска грозница. Симптоми су исти као код затајења срца. Објективно одредити почетни тон и дијастолни шум. Дијагноза се поставља физикалним прегледом и ехокардиографијом. Прогноза је повољна. Лечење леком митралне стенозе укључује диуретике, бета-блокаторе или блокаторе калцијумских канала који смањују број откуцаја срца и антикоагуланте. Хируршко лечење митралне стенозе код тежих случајева се састоји од балон валвулотомије, комисуротомије или вентилске протетике.
Епидемиологија
Готово увијек, митрална стеноза је посљедица акутне реуматске грознице. Инциденција варира значајно: у развијеним земљама има 1-2 случаја на 100.000 становника, док су у земљама у развоју (на пример, Индија) реуматски дефекти митралних ћелија уочени у 100-150 случајева на 100.000 становника.
Узроци митрална стеноза
Митрална стеноза је скоро увек резултат акутне реуматске грознице (РЛ). Изолована, "чиста" митрална стеноза јавља се у 40% случајева код свих пацијената са реуматском болешћу срца; у другим случајевима - комбинација са кваром и оштећењем других вентила. Међу ријетким узроцима митралне стенозе су реуматске болести (реуматоидни артритис, системски еритемски лупус) и калцификација митралног прстена.
Патогенеза
Код реуматске митралне стенозе, заптивања, фиброзе и калцификације лептира вентила, примећује се фузија комисура са честим учешћем акорда. Нормално, површина митралног отвора је 4-6 цм 2, а притисак у леве преткоморе не више од 5 мм Хг Када сужење леве атриовентрикуларних отвора 2,5 цм 2 може ометати нормалан проток крви из леве преткоморе у леву комору и вентил почиње да расте нагиб притиска. Због тога се у шупљини левог атрија повећава притисак до 20-25 мм Хг. Настали градијент притиска између леве преткоморе и леве коморе повећава проток крви кроз сужени отвор.
Како стеноза напредује, градијент градског тлака се повећава, што омогућава одржавање дијастоличког протока крви кроз вентил. У складу са Горлиновом формулом, подручје митралног вентила (5 МК) одређено је вредностима трансмитралног градијента (ДМ) и митралног протока крви (МЦ):
БМК - МК/37,7 • ∆ДМ
Главна хемодинамска последица митралних дефеката срца је стагнација у плућној циркулацији (ИЦЦ). Са умереним повећањем притиска у левом преткомору (не више од 25–30 мм Хг), проток крви у ИЦЦ је отежан. Притисак у плућним венама се повећава и преноси се кроз капиларе на плућну артерију, због чега се развија венска (или пасивна) плућна хипертензија. Са повећањем притиска у левом преткомору више од 25-30 мм. Хг повећава се ризик од пуцања плућних капилара и развоја алвеоларног плућног едема. Да би се спречиле ове компликације, јавља се заштитни рефлекс плућних артериола. Као резултат, проток крви у ћелијске капиларе из десне клијетке се смањује, али се притисак у плућној артерији нагло повећава (развија се артеријска или активна плућна хипертензија).
У раним фазама крварења, притисак у плућној артерији расте само током физичког или емоционалног стреса, када треба да се повећа проток крви у ИЦЦ-у.Касне фазе болести карактеришу високе вредности притиска у плућној артерији чак иу мировању и још веће повећање притиска. Дуго постојање плућне хипертензије праћено је развојем пролиферативних и склеротичних процеса у зиду артериола МКС, који се постепено бришу. Иако се појава плућне артеријске хипертензије може посматрати као компензациони механизам, дифузни капацитет плућа нагло опада због смањења капиларног протока крви, посебно током вежбања. Активира се прогресија плућне хипертензије услед хипоксемије. Алвеоларна хипоксија узрокује плућну вазоконстрикцију директним и индиректним механизмом. Директан ефекат хипоксије повезан је са деполаризацијом васкуларних глатких мишићних ћелија (посредованих променом функције калијумових канала ћелијских мембрана) и њиховом контракцијом. Индиректни механизам је ефекат на васкуларни зид ендогених медијатора (као што су леукотриени, хистамин, серотонин, ангиотензин ИИ и катехоламини). Хронична хипоксемија доводи до дисфункције ендотела, што је праћено смањењем производње ендогених релаксирајућих фактора, укључујући простациклин, простагландин Е2 и азотни оксид. Због дуготрајног постојања ендотелне дисфункције јављају се облитерација плућних судова и оштећење ендотела, што доводи до повећања згрушавања крви, пролиферације глатких мишићних ћелија са тенденцијом тромбозе ин ситу и повећањем ризика од тромботичних компликација са развојем накнадне хроничне пост-тромботске плућне хипертензије.
Узроци плућне хипертензије у митралним малформацијама, укључујући митралну стенозу, су:
- пасивни трансфер притиска из леве преткоморе у систем плућне вене;
- спазам плућне артериоле као одговор на повећан притисак у плућним венама;
- отицање зидова малих плућних судова;
- брисање плућних судова с ендотелним оштећењем.
До данас, механизам прогресије митралне стенозе остаје нејасан. Бројни аутори сматрају да је главни фактор тренутни валвулитис (често субклинички), док други постављају водећу улогу трауматизованих структура вентила на турбулентни проток крви са тромботичним масама на вентилима, што је у основи сужавање митралног отвора.
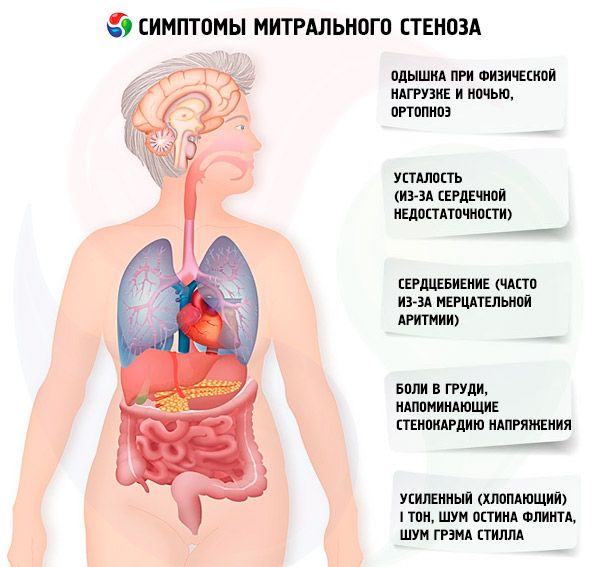
Симптоми митрална стеноза
Симптоми митралне стенозе слабо корелирају са озбиљношћу болести, јер у већини случајева патологија полако напредује, а пацијенти смањују своју активност без да то примећују. Многи пацијенти немају клиничке манифестације док се не појави трудноћа или се не развије фибрилација атрија. Почетни симптоми су обично знакови срчане инсуфицијенције (кратак дах при напору, ортопне, пароксизмална диспнеја ноћу, умор). Обично се појављују 15–40 година након епизоде реуматске грознице, али у земљама у развоју чак и дјеца могу имати симптоме. Пароксизмална или перзистентна атријална фибрилација повећава постојећу дијастолну дисфункцију, узрокујући плућни едем и акутну краткотрајност дисања ако је брзина вентрикуларних контракција лоше контролисана.
Атријална фибрилација се такође може манифестовати као лупање срца; код 15% пацијената који не примају антикоагулантне лекове, изазива системску емболију са исхемијом удова или можданог удара.
Рјеђе симптоми укључују хемоптизу због руптуре малих плућних крвних судова и плућни едем (посебно током трудноће, када се повећава волумен крви); дисфонија због компресије левог рекурентног ларингеалног нерва дилатацијом леве преткоморе или плућне артерије (Ортнер синдром); симптоми плућне артеријске хипертензије и неуспех десне коморе.
Први симптоми митралне стенозе
Када је подручје митралног отвора> 1,5 цм2 , симптоми могу бити одсутни, међутим, повећање трансмитацијског протока крви или смањење времена дијастолног пуњења доводи до наглог повећања притиска у лијевом преткомори и појаве симптома. Провокативни (окидачки) фактори декомпензације: физичка активност, емоционални стрес, атријална фибрилација (атријална фибрилација), трудноћа.
Први симптом митралне стенозе (приближно 20% случајева) може бити емболични догађај, најчешће мождани удар с развојем перзистентног неуролошког дефицита код 30-40% пацијената. Трећина тромбоемболије се развија у року од 1 месеца након развоја атријалне фибрилације, две трећине током прве године. Извор емболије су обично крвни угрушци који се налазе у левом атрију, посебно у његовом уху. Поред можданог удара, могућа је емболија у слезини, бубрезима, периферним артеријама.
Са синусним ритмом, ризик од емболије одређен је:
- старост;
- тромбоза леве преткоморе;
- подручје митралног отвора;
- пратећа аортна инсуфицијенција.
Са сталним обликом атријалне фибрилације, ризик од емболије се значајно повећава, посебно ако је пацијент већ имао сличне компликације у историји. Спонтано контрастирање леве преткоморе током спровођења желуца са ехоЦГ једњака се такође сматра фактором ризика за системску емболију.
Са повећањем притиска у ИЦЦ-у (посебно у фази пасивне плућне хипертензије) јављају се притужбе на кратак дах током вежбања. Код прогресије стенозе долази до кратког даха при нижим оптерећењима. Треба имати на уму да притужбе због кратког даха могу бити одсутне чак и код несумњиве плућне хипертензије, јер пацијент може водити седентарни начин живота или подсвјесно ограничавати дневну физичку активност. Пароксизмална ноћна диспнеја настаје као резултат стагнације крви у ИЦЦ-у када пацијент лежи као манифестација интерстицијалног плућног едема и наглог пораста крвног притиска у ИЦЦ посудама. Због повећања притиска у пулмонарним капиларама и знојења плазме и еритроцита у лумен алвеола, може се развити хемоптиза.
Пацијенти се често жале и на повећану уморност, палпитације, прекиде у раду срца. Може се јавити пролазна промуклост (Ортнер синдром). Овај синдром је резултат компресије повратног нерва увећаним левим преткомором.
Пацијенти са митралном стенозом често имају болове у грудима сличне ангини напора. Њихови највјероватнији узроци су плућна хипертензија и хипертрофија десне клијетке.
Код тешке декомпензације, може се приметити фациес митралис (плавичасто ружичасто руменило на образима, које је повезано са смањењем ејекционе фракције, системска вазоконстрикција и десна страна срчана инсуфицијенција), епигастрична пулсација и знакови срчане инсуфицијенције десног вентрикула.
 [21],
[21],
Инспекција и аускултација
При прегледу и палпацији могу се детектовати срчани тонови које одређују И (С1) и ИИ (С2). С1 је најбоље опипљив на врху, а С2 на левој горњој ивици грудне кости. Пулмонарна компонента С3 (П) је одговорна за импулс и резултат је плућне артеријске хипертензије. Видљива пулсација панкреаса, опипљива на левој ивици прсне кости, може пратити отицање југуларних вена ако постоји плућна артеријска хипертензија и развија се дијастолна дисфункција десне коморе.
Апикални импулс код митралне стенозе је најчешће нормалан или смањен, што одражава нормалну функцију леве коморе и смањење њене запремине. Палпирани И тон у прекордијалном региону указује на сачувану покретљивост предњег митралног вентила.У положају жућкасте стране, може се осетити дијастолни тремор. Са развојем плућне хипертензије дуж десне границе грудне кости, примећује се срчани импулс.
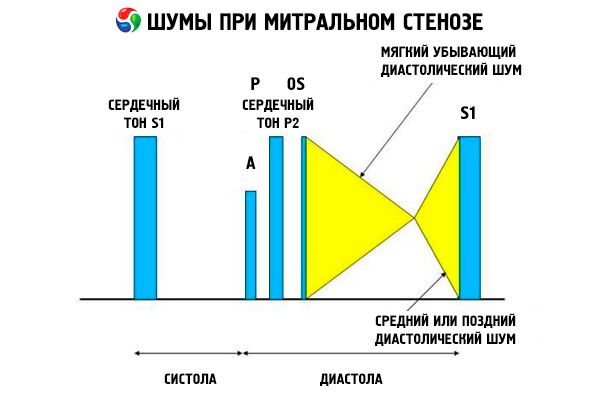
Слика аускултације са митралном стенозом је веома карактеристична и укључује следеће знаке:
- појачан (пљесак) И тон, чији се интензитет смањује са прогресијом стенозе;
- тон отварања митралног вентила након ИИ тона, нестаје при калцификацији вентила;
- дијастолни шум са максимумом на врху (мезодиастолном, пресистолном, пандијастолном), који се мора чути на левој страни.
Аускултативно одредите гласни С1 који је узрокован закрилцима стенотичног митралног вентила, нагло се затварајући, попут "напухујућег" једра; Овај феномен се најбоље чује на врху. Обично се чује подела С са повишеним П због плућне артеријске хипертензије. Најизраженији је рани дијастолни клик отвора вентила у левој комори (ЛВ), који је најгласнији на левој доњој ивици грудне кости. Прати га низак, опадајући дијастолички шум, који се најбоље чује кроз стетоскоп са левком на врху срца (или изнад опипљивог апикалног импулса) на крају издисаја, када пацијент лежи на својој левој страни. Тон отварања може бити мекан или одсутан ако је митрални вентил склерозиран, фиброзан или збијен. Клик се пребацује ближе П (повећавајући трајање буке) како се повећава озбиљност митралне стенозе и повећава притисак у левој преткомори. Дијастолна бука се повећава са Валсалва маневром (када крв тече у леви атријум), након вежбања и са чучањем и руковањем. Ово може бити мање изражено ако повећана десна комора помера леву комору постериорно и када други поремећаји (плућна артеријска хипертензија, валвуларне лезије десног дела, атријална фибрилација са честим вентрикуларним ритмом) смањују проток крви кроз митрални вентил. Пресистоличка амплификација је повезана са сужавањем отвора митралног вентила током контракције леве коморе, која се јавља и током атријалне фибрилације, али само на крају кратке дијастоле, када је притисак у левом преткомора још увек висок.
Следећи дијастолички шумови се могу комбиновати са митралном стенозом:
- Бука Грахама Стилла (блага, опадајућа дијастоличка бука, чула се најбоље од свих дуж леве ивице прсне кости и изазвана регургитацијом на вентилу плућне артерије због тешке плућне хипертензије);
- Бука Аустина Флинта (средњи или касни дијастолички шум, чује се на врху срца и узрокован је утицајем аортне регургитације на летке митралног залиска) у случају када реуматски кардитис утиче на митралне и аортне вентиле.
Поремећаји који узрокују дијастоличке шумове који опонашају буку митралне стенозе укључују митралну регургитацију (због великог протока кроз митрални отвор), аортну регургитацију (изазивајући буку Аустина Флинта) и атријални миксом (који узрокује буку која варира у волумену и зависи од са сваким откуцајима срца).
Митрална стеноза може изазвати плућне срчане симптоме. Класични знак фациес митралис (хиперемија коже са нијансом шљиве у зигоматичној кости) јавља се само у случају када је функционално стање срца ниско и плућна хипертензија изражена. Узроци фациес митралис су дилатација крвних судова и хронична хипоксемија.
Понекад су први симптоми митралне стенозе манифестација емболичног удара или ендокардитиса. Ово се ретко јавља у митралној стенози, која није праћена митралном регургитацијом.
 [22], [23], [24], [25], [26], [27], [28]
[22], [23], [24], [25], [26], [27], [28]
Клиничке манифестације плућне хипертензије у митралној стенози
Први симптоми плућне хипертензије нису специфични, што увелико отежава његову рану дијагнозу.
Диспнеја је узрокована и присуством плућне хипертензије и неспособношћу срца да повећа срчани излаз током вежбања. Краткоћа даха је обично инспираторна по природи, на почетку болести је повремена, јавља се само уз умјерен напор, онда, како притисак расте у плућној артерији, јавља се са минималним напором, може бити присутан у мировању. Код високе плућне хипертензије може доћи до сувог кашља. Треба имати на уму да пацијенти могу подсвјесно ограничити физичку активност, прилагођавајући се одређеном начину живота, тако да притужбе на недостатак даха понекад нису присутне ни код несумњиве плућне хипертензије.
Слабост, повећан умор - узроци ових сметњи могу бити фиксни срчани излаз (количина крви која се избацује у аорту не повећава као одговор на физички напор), повећана отпорност плућних крвних судова, као и смањење перфузије периферних органа и скелетних мишића, узроковано поремећеном периферном циркулацијом крви.
Вртоглавица и несвестица узрокована хипоксичном енцефалопатијом, по правилу, изазвана вежбом.
Упорни бол иза грудне кости и лијево од њега узрокован је претјераним растезањем плућне артерије, као и недовољним доводом крви до хипертрофираног миокарда (релативна коронарна инсуфицијенција).
Прекиди у раду срца и откуцаја срца. Ови симптоми су повезани са честом фибрилацијом атрија.
Хемоптиза настаје услед руптуре пулмонарно-бронхијалних анастомоза под дејством високе венске плућне хипертензије, може бити и због повећаног притиска у пулмонарним капиларама и знојења плазме и еритроцита у лумен алвеола. Хемоптиза такође може бити симптом плућне емболије и плућног инфаркта.
Да би се окарактерисала тежина плућне хипертензије, коришћена је функционална класификација коју је предложила СЗО за пацијенте са недостатком крви.
- класа И - болесници са плућном хипертензијом, али без ограничавања физичке активности. Нормална физичка активност не изазива кратак дах, слабост, бол у грудима, вртоглавицу;
- класа ИИ - болесници са плућном хипертензијом, што доводи до смањења физичке активности. У мировању се осјећају угодно, али нормална физичка активност прати појаву кратког даха, слабости, болова у грудима, вртоглавице;
- ИИИ класа - болесници са плућном хипертензијом, што доводи до израженог ограничења физичке активности. У мировању се осјећају угодно, али мала физичка активност узрокује појаву кратког даха, слабости, болова у грудима, вртоглавице;
- ИВ класа - болесници са плућном хипертензијом који не могу обављати било коју физичку активност без наведених симптома. Диспнеја или слабост се понекад појављују чак иу мировању, нелагодност се повећава са минималним напором.
Где боли?
Обрасци
Митрална стеноза је класификована према тежини (АЦЦ / АХА / АСЕ 2003 ажурирана упутства за клиничку примену ехокардиографије).
Класификација митралне стенозе по степену
|
Степен стенозе |
Површина митралног отвора, СМ 2 |
Трансмитивни градијент, мм Хг Арт. |
Систолни притисак у плућној артерији, мм. Хг Арт. |
|
Лако |
> 1.5 |
<5 |
<30 |
|
Модерате |
1.0-1.5 |
5-10 |
30-50 |
|
Хеави |
<1 0 |
> 10 |
> 50 |
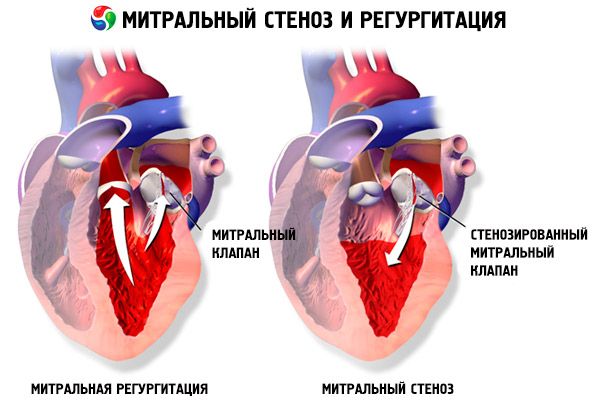
Код митралне стенозе, летке митралног залиска постају згуснуте и непокретне, а митрални отвор се сужава услед спајања комисура. Најчешћи узрок је реуматска грозница, иако се већина пацијената не сјећа болести. Ретки узроци укључују конгениталну митралну стенозу, септички ендокардитис, системски еритематозни лупус, атријални миксом, реуматоидни артритис, малигни карциноидни синдром са атријалном обилазницом десно на лево. Ако се вентил не може потпуно затворити, митрална регургитација (МП) може постојати истовремено са митралном стенозом. Многи пацијенти са митралном стенозом који су последица реуматске грознице такође имају аортну регургитацију.
Нормално митралног вентил отвор површине 4-6 цм 2. Површина од 1-2 цм 2 указује на умерену или тешку митралну стенозу и често изазива клиничке симптоме током вежбања. Подручје <1 цм 2 представља критичну стенозу и може изазвати симптоме сама. Величина леве преткоморе и притисак у њој постепено се повећавају да би се компензовала митрална стеноза. Плућни венски и капиларни притисак се такође повећавају и могу изазвати секундарну плућну хипертензију, што доводи до срчане инсуфицијенције десног вентрикула и регургитације трицуспидног вентила и вентила плућне артерије. Стопа прогресије патологије варира.
Патологија леве атријалне предрасуде предиспонира развој атријалне фибрилације (АХ) и тромбоемболије.
Дијагностика митрална стеноза
Прелиминарна дијагноза се клинички потврђује и потврђује ехокардиографијом. Дводимензионална ехокардиографија даје информације о степену калцификације валвула, величини леве преткоморе и стенози. Доплер ехокардиографија пружа информације о градијенту притиска и притиску плућне артерије. Трансезофагеална ехокардиографија се може користити за откривање или искључивање малих крвних угрушака у левом преткомори, посебно у ухо, што се често не може открити трансторакалним прегледом.
Рендгенски снимак грудног коша обично показује изравнавање леве ивице срца услед проширеног абалона леве преткоморе. Може се видети главни труп плућне артерије; пречник десцентне десно плућне артерије прелази 16 мм ако се плућна хипертензија изрази. Плућне вене горњих режњева могу бити проширене, јер су вене доњих режњева сужене, што узрокује да се горњи делови попуне. Може се открити двострука сенка увећаног левог атрија дуж десне контуре срца. Хоризонталне линије у доњим задњим пољима плућа (Цурли линије) указују на интерстицијални едем повезан са високим притиском у левом преткомори.
Катетеризација срца се прописује само за преоперативну детекцију коронарне артеријске болести: може се проценити повећање леве преткоморе, притисак у плућним артеријама и подручје вентила.
ЕКГ пацијента карактерише појава П-митрале (широка, са ПК зарезом), девијација електричне оси срца удесно, посебно са развојем плућне хипертензије, као и десна хипертрофија (са изолованом митралном стенозом) и левом комором (у комбинацији са митралном инсуфицијенцијом).
Озбиљност стенозе се процењује помоћу доплер студија. Просечан градијент тлака предајника и подручје митралног вентила могу се прецизно одредити помоћу технологије континуираног вала. Од великог значаја је процена степена плућне хипертензије, као и пратеће митралне и аортне регургитације.
Додатне информације могу се добити коришћењем стрес теста (стресна ехокардиографија) уз регистрацију трансмиталног и трицуспидног протока крви. Када је подручје митралног вентила <1,5 цм 2 и градијент притиска> 50 мм. Хг Арт. (након вјежбања) потребно је размотрити питање балонске митралне валвулопластике.
Поред тога, спонтани ецхо контраст током трансезофагеалне ехокардиографије је независни предиктор емболичних компликација код пацијената са митралном стенозом.
Транзофагеална ехокардиографија омогућава да се појасни присуство или одсуство тромба леве преткоморе, да се разјасни степен митралне регургитације са планираном балоном митралне валвулопластике. Поред тога, трансверзално истраживање омогућава тачну процену стања вентилског апарата и озбиљности промена у субвалвуларним структурама, као и вероватноћу рестенозе.
Катетеризација срца и великих крвних судова врши се у случајевима када се планира операција, а подаци неинвазивних тестова не дају јасан резултат. За директно мерење притиска у левом преткомори и левој комори, неопходна је транссептална катетеризација, повезана са непотребним ризиком. Индиректна метода мерења притиска у левом преткомори је одређивање притиска на увртање плућне артерије.
Шта треба испитати?
Диференцијална дијагноза
Пажљивим испитивањем дијагноза митралне болести обично није упитна.
Митрална стеноза је такође диференцирана са левеним атријским миксомом, другим дефектима вентила (митрална инсуфицијенција, стеноза трицуспидног вентила), атријалним септалним дефектом, плућном стенозом, конгениталном митралном стенозом.
 [53], [54], [55], [56], [57], [58], [59]
[53], [54], [55], [56], [57], [58], [59]
Примери формулације дијагнозе
- Реуматска болест срца. Комбиновани митрални дефект са преваленцом стенозе левог атриовентрикуларног отварања ИИИ степена. Атријална фибрилација, трајни облик, тахисистола. Плућна хипертензија умерена. НЦ НЦ фаза ИИИ ФЦ.
- Реуматска болест срца. Комбиновани митрални дефект. Протетски митрални вентил (Мединех - 23) од ДД / ММ / ГГ. НЦ ИИА фаза ИИ ФЦ.
Кога треба контактирати?
Третман митрална стеноза
Главни циљеви лијечења пацијената са митралном стенозом су побољшање прогнозе и повећање очекиваног трајања живота, ублажавање симптома болести.
Асимптоматским пацијентима се саветује да ограниче интензиван физички напор. Код декомпензације и симптома хроничне срчане инсуфицијенције, препоручује се ограничење натријума у храни.
Лечење леком митралне стенозе
Лечење лековима се може користити за контролу симптома митралне стенозе, на пример, када се припрема за операцију, диуретици смањују притисак у левом преткомори и ублажавају симптоме повезане са конгестијом у ИЦЦ-у. У исто време, диуретици треба користити опрезно, пошто се срчани волумен може смањити, бета-блокатори и блокатори ритма који смањују спор калцијумски канал (верапамил и дилтиазем) смањују број откуцаја срца у мировању и под оптерећењем, побољшавајући пуњење леве коморе због продужења дијастоле. Ови лекови могу ублажити симптоме повезане са физичком активношћу, њихова употреба је посебно назначена у синусној тахикардији и атријалној фибрилацији.
Атријална фибрилација је честа компликација митралне стенозе, посебно код старијих особа. Ризик од тромбоемболије у присуству атријалне фибрилације значајно се повећава (10-годишња стопа преживљавања - 25% пацијената у поређењу са 46% код пацијената са синусним ритмом).
Индиректни антикоагуланси (варфарин, почетна доза 2,5-5,0 мг, под контролом ИНР) су индицирани;
- сви болесници са митралном стенозом компликованом атријалном фибрилацијом (пароксизмална, перзистентна или трајна форма);
- пацијента са историјом емболичних догађаја, чак и са очуваним синусним ритмом;
- пацијенти са крвним угрушком у левом преткомори;
- код пацијената са тешком митралном стенозом и код пацијената са величином левог атрија> 55 мм.
Лечење се врши под надзором ИНР, чији циљни нивои су од 2 до 3. Ако пацијент има емболичне компликације, упркос сталном антикоагулантном третману, препоручује се додавање ацетилсалицилне киселине у дози од 75-100 мг / дан (алтернативно дипиридамол или клопидогрел). Треба приметити да рандомизоване контролисане студије о примени антикоагуланса код пацијената са митралном стенозом нису спроведене, препоруке су засноване на екстраполацији података добијених у кохортама пацијената са атријалном фибрилацијом.
Пошто је појављивање атријалне фибрилације код пацијента са митралном стенозом праћено декомпензацијом, примарни третман усмерен на успоравање вентрикуларног ритма Као што је већ поменуто, бета-адреноблокагора, верапамил или дилтиазем могу бити лекови избора. Такође је могуће користити дигоксин, међутим, узак терапијски интервал и најгори у поређењу са бета-блокаторима, способност да се спречи повећање ритма током вежбања, ограничава његову употребу. Електрична кардиоверзија је такође ограничена употреба у перзистентној атријалној фибрилацији, јер без хируршког лечења атријалне фибрилације вероватноћа рецидива је веома висока.
Хируршко лечење митралне стенозе
Главни метод лечења митралне стенозе је хируршки, јер тренутно нема медицинског третмана који може успорити прогресију стенозе.
Пацијенти са озбиљнијим симптомима или знаковима плућне артеријске хипертензије требају валвулотомију, комисуротомију или замену вентила.
Поступак селекције је перкутана балонска митрална валвулопластика. Ово је главни метод хируршког лечења митралне стенозе, а користи се и отворена комисуротомија и замена митралног вентила.
Перкутана балон валвулотомија је пожељна метода за младе пацијенте; старији пацијенти који не могу бити подвргнути више инвазивним операцијама и пацијенти без наглашене калцификације вентила, субвалвуларне деформације, крвних угрушака у лијевом преткомори или значајне митралне регургитације. У овој процедури, под контролом ехокардиографије, балон се пролази кроз интератријални септум са десне у леву преткомору и надувава да би се одвојио повезани митрални вентил. Резултати су упоредиви са ефективношћу инвазивнијих операција. Компликације су ријетке и укључују митралну регургитацију, емболију, перфорацију лијеве клијетке, и атријални септални дефект, који ће вјероватно трајати ако је разлика тлака између атрија велика.
Спровођење перкутане митрал Валвулопластика балон приказан у следећим групама болесника са митрал заслона површини мањој од 1,5 цм 2 :
- декомпензирани пацијенти са повољним карактеристикама за перкутану митралну валвулопластику (класа И, ниво доказа Б);
- декомпензирани пацијенти са контраиндикацијама за хируршко лијечење или високим оперативним ризиком (класа И, ниво доказа! И Ц);
- у случају планиране примарне хируршке корекције дефекта код пацијената са неодговарајућом морфологијом вентила, али са задовољавајућим клиничким карактеристикама (класа ИИа, ниво доказа Ц);
- “Асимптоматски” пацијенти са одговарајућим морфолошким и клиничким карактеристикама, високим ризиком од тромбоемболијских компликација или високим ризиком декомпензације хемодинамских параметара;
- са емболичним компликацијама у историји (класа ИИа, ниво доказа Ц);
- феномен спонтаног контраста ехоа у левом преткомори (класа ИИа, ниво доказа Ц);
- са перзистентном или пароксизмалном атријалном фибрилацијом (класа ИИа, ниво доказа Ц);
- са систолним притиском у плућној артерији од преко 50 мм Хг. (класа ИИа, ниво доказа Ц);
- ако је потребно, велике кардијалне хирургије (класа ИИа, ниво доказа Ц);
- у случају планирања трудноће (класа ИИа, ниво доказа Ц).
Погодне карактеристике за перкутану митралну валвулопластику - нема знакова наведених у наставку:
- клинички: напредни узраст, историја комисуротомије, ИВ функционална класа срчане инсуфицијенције, атријална фибрилација, тешка плућна хипертензија;
- морфолошки: калцификација митралног вентила било ког степена, процењена флуорографијом, веома мала површина митралног залиска, тешка трикуспидална регургитација.
Пацијенти са тешким оштећењем субвалвуларног апарата, калцификацијом вентила или крвним угрушцима у левом преткомори могу бити кандидати за комисуротомију, при чему су повезани листови митралног вентила одвојени помоћу експанзера кроз леву преткомору и леву комору (затворену комисуротомију), или ручно (отворена комисија) Обе операције захтевају торакотомију. Избор зависи од хируршке ситуације, степена фиброзе и калцификације.
Пластична кирургија (отворена комисуротомија) или замена митралног вентила врши се према следећим индикацијама класе И.
У присуству срчане инсуфицијенције ИИИ-ИВФЦ и умерене или тешке митралне стенозе у случајевима када:
- немогуће је извршити валвулопластију митралног балона;
- митрална балон валвулопластика је контраиндикована у вези са тромбом у левом преткомори, упркос примени антикоагуланса, или у вези са пратећом умереном или тешком митралном регургитацијом;
- морфологија вентила није погодна за валвулопластику митралног балона.
Са умереном или тешком митралном стенозом и пратећом умереном или тешком митралном регургитацијом (показана је протеза вентила, ако пластика није могућа).
Протетски вентил - екстремна мера. Препоручује се пацијентима са површином митралних залистака <1,5 цм 2, умереном или тешком симптоматологијом и патологијом вентила (на пример, фиброзом), што спречава употребу других метода.
Препоручује се замена митралног вентила (индикације класе ИИа) код тешке митралне стенозе и тешке плућне хипертензије (систолни притисак у плућној артерији је већи од 60 ммХг), симптоми срчане инсуфицијенције И-ИИ ФЦ, ако се не очекује митрална балон валвулопластика или митрални вентил Пацијенти са митралном стенозом који немају симптоме декомпензације треба прегледати годишње. Преглед укључује прикупљање притужби, анамнезу, преглед, рендгенски снимак и ЕКГ. Ако се стање пацијента променило у претходном периоду или према резултатима претходног прегледа постоји озбиљна митрална стеноза, индицирана је ецхоЦГ. У свим другим случајевима, годишњи ехокардиограм је опциони. Ако се пацијент жали на палпитације, препоручује се да се спроводи дневни (холтер) ЕКГ мониторинг ради откривања пароксизама атријалне фибрилације.
У трудноћи, пацијенти са благом и умјереном стенозом могу примати само лијекове. Употреба диуретика и бета-блокатора је безбедна. Ако је потребан антикоагулантни третман, пацијентима се прописују хепаринске ињекције, јер је варфарин контраиндикован.
Превенција
Најважније питање тактике за даљи третман пацијената са митралном стенозом - превенција рецидива реуматске грознице са пеницилинским лековима продуженог дејства прописана је за цео живот, као и сви пацијенти после хируршке корекције дефекта (укључујући и превенцију инфективног ендокардитиса). Бензатин бензилпеницилин се прописује у дози од 2,4 милиона ИУ за одрасле и 1,2 милиона ИУ за децу интрамускуларно 1 пут месечно.
Код свих пацијената са митралном стенозом, индицирана је секундарна превенција рецидива реуматске грознице. Поред тога, свим пацијентима је показана превенција инфективног ендокардитиса.
Пацијентима без клиничких манифестација потребна је само превенција рецидива реуматске грознице [на пример, интрамускуларне ињекције бензилпеницилина (пеницилин Г натријум стерилан) 1,2 милиона ИУ сваких 3 или 4 недеље] до 25-30 година и превенција ендокардитиса пре ризичних процедура.
Прогноза
Природни ток митралне стенозе може бити различит, али временски интервал између појаве симптома и тешке инвалидности је приближно 7-9 година. Резултат лечења зависи од старости пацијента, функционалног статуса, плућне артеријске хипертензије и степена атријалне фибрилације. Валвулотомијски и комисуротомски резултати су еквивалентни, обе методе омогућавају враћање функционисања вентила код 95% пацијената. Међутим, током времена, функције се погоршавају код већине пацијената, а многе се морају поновити. Фактори ризика за смрт су атријална фибрилација и плућна хипертензија. Узрок смрти је обично срчана инсуфицијенција или плућна или цереброваскуларна емболија.
Митрална стеноза обично напредује споро и наставља се са дугим периодом компензације. Више од 80% пацијената преживи 10 година у одсуству симптома или умерено тешким знаковима ЦХФ (И-ИИ ФЦ код НУНА). Десетогодишња стопа преживљавања декомпензираних и не-оперисаних пацијената значајно је лошија и не прелази 15%. У формирању тешке плућне хипертензије, просечан период преживљавања не прелази 3 године.
 [76]
[76]

