Медицински стручњак за чланак
Нове публикације
Урогенитална хламидија.
Последње прегледано: 04.07.2025

Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
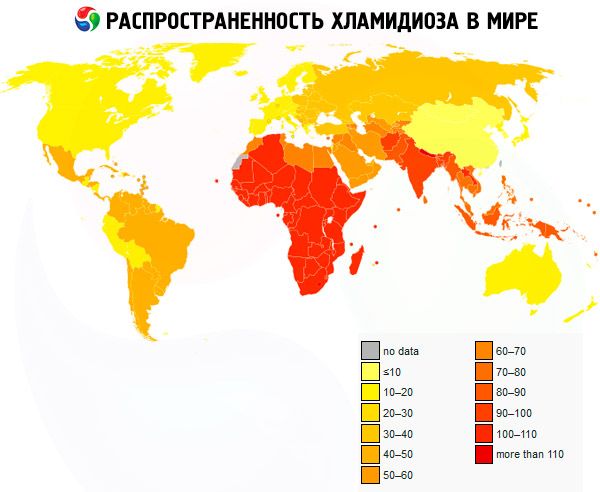
Урогенитална хламидија је једна од најчешћих болести међу полно преносивим инфекцијама.
Хламидија је честа болест у Европи. Тренутно је најмање 50% сексуално активних младих жена заражено хламидијом. Механизам преношења инфекције је обично сексуални.
Узроци урогенитална хламидија
Хламидија припада посебној групи микроорганизама еубактеријске природе. Могу да инфицирају широк спектар домаћина и изазову разне болести. Микроорганизми су обједињени у једном роду Chlamydia, који припада једној породици Chlamydiaceae, укљученој у ред Chlamydiales. Познате су три врсте хламидије - C. pneumoniae, C. psittaci, C. trachomatis.
Симптоми урогенитална хламидија
Жене:
- често асимптоматски;
- исцедак из гениталног тракта;
- дизурија (ако су искључене друге инфекције уринарног тракта);
- бол у доњем делу стомака;
- неправилно крварење из гениталног тракта;
- диспареунија.
Мушкарци:
- исцедак из уретре;
- дизурија;
- свраб приликом мокрења;
- бол у епидидимису.
Деца:
- коњунктивитис код новорођенчади;
- пнеумонија код деце током првих 6 месеци живота.
Хламидијски цервицитис је најчешћа примарна манифестација хламидијске урогениталне инфекције код жена. Болест је често асимптоматска. Понекад се пацијенткиње жале на мањи исцедак из гениталија, а могу се приметити и вагинални свраб, дизурија и крварење у интерменструалном периоду. Хламидијски цервицитис карактерише жути, мукопурулентни исцедак из цервикалног канала. Хламидија може утицати на материчне додатке и карлични перитонеум, што доводи до развоја инфламаторних болести карличних органа.
Труднице често доживљавају промене у току болести. Када хламидија захвати јајоводе и ендометријум, поремећен је процес имплантације оплођене јајне ћелије и формирања плаценте, што доприноси развоју секундарне плацентне инсуфицијенције. Хламидија може утицати на плаценту и мембране, узрокујући стварање патогених имуних комплекса, што значајно нарушава функцију плаценте као органа који обезбеђује фетусу адекватну исхрану током дисања. У таквим случајевима, у плаценти се налазе знаци исцрпљивања компензаторно-адаптивних реакција, инволуционо-дистрофични процеси, дисоцијација развоја стромалних елемената и ресица, прекомерно таложење фибриноида и лимфоцитна инфилтрација. Морфофункционалне промене у плаценти доводе до плацентарне инсуфицијенције, што заузврат доводи до одложеног развоја и феталне хипотрофије. Ризик од оштећења плаценте је највећи када се жена инфицира током трудноће. У случајевима када се трудноћа јавља на позадини хроничне хламидијске инфекције, присуство антихламидијских антитела код жене спречава ширење инфективног процеса.
Где боли?
Шта те мучи?
Обрасци
Жене:
- цервицитис;
- ВЗОМТ;
- уретритис;
- перихепатитис.
Мушкарци:
- уретритис;
- епидидимитис.
Мушкарци и жене:
- проктитис;
- коњунктивитис;
- Реитеров синдром;
- лимфогранулом венереум.
Деца:
- уретритис;
- вулвовагинитис;
- проктитис;
- коњунктивитис;
- лимфогранулом венереум.
Новорођенчад и одојчад:
- коњунктивитис код новорођенчади;
- пнеумонија код деце у првих 6 месеци живота.
Компликације и посљедице
Дијагностика урогенитална хламидија
Лабораторијске дијагностичке методе:
- Директна имунофлуоресценција (ДИФ) је релативно једноставна метода и доступна је скоро свакој лабораторији. Осетљивост и специфичност методе зависе од квалитета коришћених луминесцентних антитела. Због могућности добијања лажно позитивних резултата, ДИФ метода се не може користити у форензичким испитивањима. Поред тога, ова метода се не препоручује за проучавање материјала добијених из назофаринкса и ректума.
- Културална метода - сетва ћелијске културе, сматра се приоритетном за лабораторијску дијагностику хламидијске инфекције, посебно за судско-медицински преглед, специфичнија је од ПИФ-а, незаменљива у одређивању излечења хламидије, пошто друге методе могу дати искривљене резултате. Међутим, осетљивост методе остаје ниска (у оквиру 40-60%).
- Ензимски имуносорбентни тест (ELISA) за детекцију антигена се ретко користи у дијагностици због своје ниске осетљивости.
- Методе амплификације нуклеинских киселина (NAAT) сматрају се високо специфичним и осетљивим и могу се користити за скрининг, посебно за проучавање клиничких материјала добијених неинвазивним путем (урин, ејакулат). Специфичност метода је 100%, осетљивост је 98%. Ове методе не захтевају одрживост патогена, али је неопходно поштовати строге захтеве за услове транспорта клиничког материјала, што може значајно утицати на резултат анализе. Ове методе укључују PCR и PCR у реалном времену. Нова и перспективна NASBA (Nucleic Acid Based-Amplification) метода у реалном времену омогућава вам да одредите одрживи патоген и замените метод културе.
- Серолошке методе (микроимунофлуоресценција, имуноензим) имају ограничену дијагностичку вредност и не могу се користити за дијагностиковање урогениталне хламидијске инфекције, а још мање за праћење опоравка. Детекција IgM AT може се користити за дијагностиковање упале плућа код новорођенчади и деце у прва 3 месеца живота. Приликом прегледа жена са PID, неплодношћу, откривање 4-струког повећања титра IgG AT при испитивању упарених серума крви је дијагностички значајно. Повећање нивоа IgG AT на хламидију (на серотип венеричног лимфогранулома) сматра се основом за испитивање пацијента како би се искључио венерични лимфогранулом.
Спровођење теста за одређивање осетљивости хламидије на антибиотике није препоручљиво. Узимање клиничких узорака се врши:
- код жена, узорци се узимају из цервикалног канала (дијагностичке методе: култура, PIF, PCR, ELISA) и/или уретре (метод културе, PIF, PCR, ELISA) и/или вагине (PCR);
- код мушкараца се узорци узимају из уретре (метод културе, PIF, PCR, ELISA) или се испитује прва порција урина (PCR, LCR). Пацијент мора да се уздржи од мокрења 2 сата пре узимања узорка;
- Код заражених новорођенчади, узорци се узимају са коњунктиве доњег капка и из назофаринкса; код девојчица се такође испитује исцедак из вулве.
Техника узимања материјала зависи од коришћених метода.
Тренутно се за дијагнозу користи следећа терминологија: свежа (некомпликована хламидија доњег генитоуринарног тракта) и хронична (дуготрајна, перзистентна, рекурентна хламидија горњег генитоуринарног тракта, укључујући карличне органе). Затим, треба назначити локалну дијагнозу, укључујући екстрагениталну локализацију. Хламидијална инфекција се манифестује након периода инкубације, чије трајање се креће од 5 до 40 дана (у просеку 21 дан).
Уколико се појаве компликације, потребна је консултација са одговарајућим специјалистима.
Поступак лекара када се постави дијагноза хламидијске инфекције
- Обавештавање пацијента о дијагнози.
- Пружање информација о понашању током лечења.
- Прикупљање сексуалне анамнезе.
- Детекција и испитивање сексуалних контаката врши се у зависности од клиничких манифестација болести и очекиваног периода инфекције - од 15 дана до 6 месеци.
- Уколико се хламидија открије код породиље, породиље или труднице која није благовремено примила лечење, новорођенче се прегледа узимањем материјала из коњунктивалних кеса оба ока. Уколико се код новорођенчета открије хламидијална инфекција, прегледају се његови родитељи.
- У присуству хламидијске инфекције гениталија, ректума и ждрела код деце у постнаталном периоду, треба посумњати на сексуално злостављање. Треба имати на уму да перинатално стечена C. trachomatis може перзистирати код детета до 3 године старости. Такође треба испитати браћу и сестре зараженог детета. Чињеницу сексуалног злостављања треба пријавити органима за спровођење закона.
- Спровођење епидемиолошких мера међу контакт особама (санација епидемиолошког жаришта) спроводи се заједно са окружним епидемиологом:
- испитивање и провера контакт особа;
- изјава о лабораторијским подацима;
- одлучивање о потреби за лечењем, његовом обиму и периоду посматрања.
- Ако контакт особе живе на другим територијама, радни налог се шаље територијалном КВУ.
- Ако нема резултата од лечења, препоручује се размотрити следеће могуће разлоге:
- лажно позитиван резултат теста;
- непоштовање режима лечења, неадекватна терапија;
- поновљени контакт са нелеченим партнером;
- инфекција од новог партнера;
- инфекција другим микроорганизмима.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
Едукација пацијената
Едукација пацијената треба да буде усмерена на спречавање ширења инфекције.
Шта треба испитати?
Који су тестови потребни?
Кога треба контактирати?
Третман урогенитална хламидија
Урогенитална хламидија се може ефикасно лечити антибиотском терапијом. Венеролози препоручују следеће лекове: азитромицин, доксициклин, еритромицин или офлоксацин. Трудницама се препоручује узимање еритромицина или амоксицилина.
Више информација о лечењу
Прогноза
Ако је терапија неадекватна, могу се развити компликације.
- Жене са мукопурулентним исцедком из цервикалног канала, симптомима аднекситиса, неплодношћу.
- Особе које су имале сексуални контакт са особом зараженом хламидијом.
- Људи који се тестирају на друге полно преносиве инфекције.
- Новорођенчад рођена од мајки које су имале хламидну инфекцију током трудноће.