Медицински стручњак за чланак
Нове публикације
Неуробластом код деце: узроци, дијагноза, лечење
Последње прегледано: 04.07.2025

Сви иЛиве садржаји су медицински прегледани или проверени како би се осигурала што већа тачност.
Имамо стриктне смјернице за набавку и само линкамо на угледне медијске странице, академске истраживачке институције и, кад год је то могуће, медицински прегледане студије. Имајте на уму да су бројеви у заградама ([1], [2], итд.) Везе које се могу кликнути на ове студије.
Ако сматрате да је било који од наших садржаја нетачан, застарио или на неки други начин упитан, одаберите га и притисните Цтрл + Ентер.
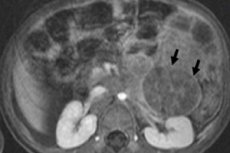
У педијатријској онкологији, једна од најчешћих екстракранијалних неоплазми је неуробластом код деце, који је ембрионални малигни тумор неуробласта неуролног гребена, односно ембрионалних (незрелих) нервних ћелија симпатичког нервног система.
Епидемиологија
Према статистици Међународне групе за ризик од неуробластома (INRG), неуробластом чини око 8% свих онколошких болести код деце широм света и трећи је по преваленцији, после леукемије и тумора мозга.
Према другим подацима, неуробластом чини око 28% свих карцинома код одојчади. Више од трећине случајева неуробластома дијагностикује се код деце млађе од годину дана; просечна старост дијагнозе је 19-22 месеца. Више од 90% дијагностикованих случајева јавља се код деце узраста од две до пет година (са претежно дечацима); врхунац инциденце се примећује у узрасту од две до три године, а случајеви код деце старије од пет година чине мање од 10%.
Узроци неуробластоми
Проучавајући узроке неуробластома, истраживачи су закључили да се овај тумор код деце јавља због спорадичних генетских мутација током ембриогенезе или раног постнаталног развоја. Међутим, шта узрокује ове генске промене није познато, јер није утврђен утицај тератогених фактора околине.
Ови тумори се могу јавити било где, укључујући медијастинум, врат, абдомен, надбубрежне жлезде, бубреге, кичму и карлицу.
У ретким случајевима, неуробластом код одојчади може бити повезан са наследном мутацијом. Конкретно, мутација у гену мембранског протеина CD246 на хромозому 2 - ензим тирозин киназа ALK, који обезбеђује међућелијску комуникацију и игра важну улогу у функционисању нервног система; у гену протеина PHOX2B (на хромозому 4), који је укључен у сазревање нервних ћелија.
Неуробластом може бити повезан и са дечјом неурофиброматозом типа 1,Беквит-Видемановим синдромом и хиперинсулинемијском хипогликемијом (незидиобластозни панкреатитис).
Фактори ризика
Данас се као фактор ризика за развој неуробластома код деце препознаје наследност - присуство овог тумора у породичној историји, као и конгениталне аномалије повезане са генским мутацијама током интраутериног развоја. Ово посебно важи за случајеве развоја неколико неоплазми у различитим органима.
Истраживачи нису идентификовали ниједан од егзогених фактора који повећавају ризик од овог тумора.
Патогенеза
Механизам развоја неуробластома узрокован је поремећајима у диференцијацији и сазревању ћелија неуралног гребена – билатералних ћелијских линија које се формирају на ивицама неуралне цеви из ектодермалног клициног слоја људског ембриона. Ове ћелије мигрирају (крећу се) и диференцирају се у многе врсте ћелија: сензорне и аутономне неуроне, неуроендокрине ћелије и ћелије надбубрежне медуле, ћелије краниофацијалне хрскавице и костију, као и пигментне ћелије.
Код неуробластома, мигрирали неуробласти не сазревају, већ настављају да расту и деле се, формирајући тумор. А патогенеза његовог формирања повезана је са следећим генским мутацијама:
- са дуплирањем дела хромозомске секвенце или дуплирањем сегмената гена LMO1 на хромозому 11, који кодира протеин RBTN1 у ћелијама неуралног гребена ембриона;
- са променом броја копија гена NBPF10 на хромозому 1q21.1, који кодира протеин DUF1220, који контролише пролиферацију људских неуралних матичних ћелија. Ови поремећаји доводе или до дупликације овог хромозома или до његове делеције - одсуства дела ДНК;
- са променама у гену супресора тумора ATRX (на хромозому Xq21.1);
- са присуством додатних копија (амплификацијом) гена транскрипционог фактора N-Myc на хромозому 2, који кодира један од транскрипционих фактора (протеин који везује ДНК) који регулише активност других гена и контролише пролиферацију ћелија прекурсора током формирања протеина за формирање ткива и органа фетуса. Амплификација овог гена претвара га у онкоген, што изазива поремећај ћелијског циклуса, повећану ћелијску пролиферацију и стварање тумора.
Симптоми неуробластоми
Први знаци неуробластома су неспецифични и могу укључивати губитак апетита (и губитак тежине), умор приликом једења, грозницу и бол у зглобовима.
Клинички симптоми зависе од локације примарног тумора и присуства метастаза (које се јављају у 60-73% случајева).
Врло често, примарни неуробластом је локализован у надбубрежној медули, која има слично порекло као и нервне ћелије. Код деце млађе од годину дана, надбубрежни неуробластом се дијагностикује у 35-40% случајева. Његови симптоми укључују бол у стомаку, грозницу, губитак тежине, бол у костима, анемију или истовремени Пеперов синдром: дифузно оштећење јетре са тешком хепатомегалијом и респираторним дистресом.
Ретроперитонеални неуробластом или ретроперитонеални неуробластом код деце, како расте, почиње да притиска бешику или црева, што може изазвати проблеме са мокрењем или дефекацијом, отицање ногу (код дечака, скротум отиче).
Неуробластом медијастинума код деце (медијастинални неуробластом) често притиска горњу шупљу вену, што може изазвати оток лица, врата, руку и горњег дела грудног коша (кожа постаје плавичасто-црвена, са поткожним чворићима). Појављују се кашаљ и звиждање у грудима, проблеми са дисањем (краткоћа даха) или проблеми са гутањем (дисфагија); увећани лимфни чворови се примећују на врату, изнад кључне кости и у пазуху.
Ширење туморских ћелија у коштану срж доводи до анемије, тромбоцитопеније и леукопеније са склоношћу ка крварењу.
А са метастазама у периорбиталном подручју, око очију се појављују тамни кругови или модрице. Такав тумор може изазвати и главобоље и вртоглавицу, егзофталмију (испупчење очних јабучица), а због компресије нервних завршетака - спуштање капака (птоза) и смањење величине зеница (миоза).
Абдоминални неуробластом или неуробластом трбушне дупље код деце доводи до формирања опипљивих заптивача у абдомену, његовог надимања, губитка апетита, затвора и повећаног крвног притиска. Тумор који притиска кичмену мождину или нервни корен може довести до утрнулости и слабости удова, немогућности стајања, пузања или ходања. Ако су захваћене кости, може доћи до болова у костима.
У случају тумора стадијума 3-4 у абдоминалној дупљи са оштећењем лимфних чворова, туморске ћелије могу ући у бубрежни паренхим, а затим се развија екстензивни неуробластом бубрега код деце, што доводи до поремећаја његових функција.
Фазе
- Неуробластом прве фазе је примарни тумор који је локализован и изолован на једном делу тела; лимфни чворови са обе стране нису погођени.
- Неуробластом стадијум 2. У стадијуму 2А, примарни тумор је ограничен на једно подручје, али је велики; билатерални лимфни чворови нису захваћени. У стадијуму 2Б, лимфни чворови на страни тела где се налази тумор су позитивни на метастазе.
- Неуробластом стадијум 3: примарни тумор прелази кичмену мождину или средњу линију тела, једностране или билатералне метастазе се налазе у лимфним чворовима.
- Неуробластом стадијум 4: тумор се проширио на удаљене лимфне чворове, коштану срж, кости, јетру или друге органе. А стадијум 4С се одређује код деце млађе од годину дана са локализованим примарним тумором, са дисеминацијом на кожу, јетру или коштану срж.
Међународни систем за стадијум ризика неуробластома (INRGSS)
INRGSS користи факторе ризика дефинисане снимањем (IDRF), што су фактори који се виде на тестовима снимања и који могу значити да ће тумор бити теже уклонити.
INRGSS дели неуробластоме у 4 фазе:
- Л1: Тумор се није проширио од места где је почео и није израстао у виталне структуре. Ограничен је на један део тела, као што су врат, груди или абдомен.
- Л2: Тумор се није проширио (метастазирао) далеко од места где је почео (на пример, могао је да порасте са леве стране абдомена на леву страну грудног коша), али има барем један IDRF.
- М: Тумор је метастазирао у удаљени део тела (осим тумора у стадијуму мултипле склерозе).
- МС: Метастатска болест код деце млађе од 18 месеци, код које се рак проширио само на кожу, јетру и/или коштану срж.
Компликације и посљедице
Неуробластом карактеришу компликације и последице као што су:
- ширење (метастазе) на лимфне чворове, коштану срж, јетру, кожу и кости;
- компресија кичмене мождине (што може изазвати бол и довести до парализе);
- развој паранеопластичног синдрома (због дејства одређених хемикалија које лучи тумор, као и антигена дисијалоганглиозида GD2 који експримирају његове ћелије), који се манифестује брзим невољним покретима очију, поремећеном координацијом, грчевима мишића и дијарејом;
- рецидиви након завршетка примарне терапије (као што показује клиничка пракса, неуробластоми високог ризика имају рецидив у 50% случајева).
Дијагностика неуробластоми
Дијагноза сумње на неуробластом код детета захтева преглед, лабораторијске тестове и снимање.
Узимају се анализе крви и урина на катехоламине (норепинефрин и допамин) и хомованилинске или ванилилманделске киселине (настају током метаболизма ових хормона); анализа крви на неуроспецифичну енолазу, ензимски имуносорбентни тест (ELISA) крвног серума и анализа коштане сржи (чији се узорак узима аспирационом пункцијом). ДНК тест се врши ради одређивања мутација, а биопсија се врши ради цитоморфолошког прегледа туморског ткива.
Након што се узму узорци биопсије, они се шаљу у лабораторију где их под микроскопом прегледа патолог (лекар који има посебну обуку за идентификацију ћелија рака). На узорцима се често раде и посебни лабораторијски тестови како би се показало да ли је тумор неуробластом.
Ако је у питању неуробластом, лабораторијски тестови такође могу помоћи у одређивању колико брзо тумор може расти или се ширити, као и који третмани би могли најбоље функционисати.
Инструментална дијагностика визуализује неоплазму помоћу ултразвука, рендгенског снимања, МРИ или ЦТ, ПЕТ са увођењем 18F-флуородезоксиглукозе или МИБГ скенирања - сцинтиграфије са метајодобензилгванидином. [ 1 ]
Диференцијална дијагноза
Диференцијална дијагноза укључује бенигни ганглионеуром, ганглионеуробластом, рабдомиосарком, нефробластом.
Кога треба контактирати?
Третман неуробластоми
Код неуробластома, лечење зависи од ризичне групе пацијента (стадијума туморског процеса), локализације тумора, геномских карактеристика туморских ћелија и узраста детета. И може да укључује праћење, хирургију, хемотерапију, радиотерапију, имунотерапију и трансплантацију хематопоетских матичних ћелија.
Неоадјувантна или адјувантна (пре- или постоперативна) хемотерапија за неуробластом код деце, као и свака хемотерапија за рак, даје се у курсевима: лек се примењује неколико дана заредом, након чега следи пауза да се тело опорави. Циклуси се обично понављају сваке три до четири недеље.
Користе се следећи лекови (и њихове комбинације): циклофосфамид, цисплатин или карбоплатин, доксорубицин (адриамицин), винкристин, етопозид.
Уобичајени нежељени ефекти хемотерапијских лекова укључују губитак косе, губитак апетита, умор, мучнину и повраћање, афте у устима, дијареју или затвор. Хемотерапија може оштетити коштану срж и изазвати смањење броја крвних зрнаца.
Циљана имунотерапија (усмерена на туморски антиген GD2) користи лекове из групе моноклонских антитела (анти-GD2 MAb) Динутуксимаб (Унитуксин) и Накситамаб. Примењују се интравенозно продуженом инфузијом, у комбинацији са фактором стимулације колонија гранулоцита-макрофага (цитокин GM-CSF) и интерлеукином-2.
Нежељени ефекти ових лекова укључују бол (често веома јак), смањен крвни притисак, убрзан рад срца, кратак дах (са могућим отицањем дисајних путева), повишену температуру, мучнину, повраћање и дијареју, промене у ћелијском и минералном саставу крви.
Да би се смањио ризик од поновног појављивања рака након хемотерапије високим дозама и трансплантације матичних ћелија, деца са неуробластомом високог ризика лече се системским ретиноидима, 13-цис-ретиноичном киселином (изотретиноин). [ 2 ]
Хируршко лечење неуробластома – уклањање тумора, на пример, отворена адреналектомија или лапароскопска ресекција неуробластома надбубрежне жлезде; лимфектомија (уклањање захваћених лимфних чворова), итд. [ 3 ]
За неуробластом високог ризика може се користити радиотерапија.[4 ]
Превенција
С обзиром на узроке неуробластома код деце, једина превентивна мера може бити генетско саветовање приликом планирања трудноће. Али треба имати на уму да је овај тумор повезан са наследним мутацијама само у 1-2% случајева.
Прогноза
Инфантилни неуробластом има способност спонтане регресије.
Прогностички маркери
- Тумори високог ризика, као и неуробластом код деце свих узрасних група и свих стадијума (осим стадијума 4S) – са повећаном експресијом N-MYC гена и амплификацијом N-Myc онкогена – имају неповољну прогнозу која утиче на очекивано трајање живота.
- Имање туморских ћелија којима недостају одређени делови хромозома 1 или 11 (познато као делеције 1p или 11q) има лошију прогнозу. Присуство додатног дела хромозома 17 (добитак 17q) је такође повезано са лошијом прогнозом.
- Ћелије неуробластома са великом количином ДНК имају бољу прогнозу, посебно за децу млађу од 2 године.
- Неуробластоми који имају више рецептора за неуротрофине, посебно рецептора фактора раста нерва TrkA, имају бољу прогнозу.
Преживљавање по ризичној групи групе за дечју онколошку болест (COG)
- Група ниског ризика: Деца у групи ниског ризика имају петогодишњу стопу преживљавања већу од 95%.
- Средња ризична група: Деца у средњој ризичној групи имају петогодишњу стопу преживљавања од 90% до 95%.
- Група високог ризика: Деца у групи високог ризика имају петогодишњу стопу преживљавања од око 50%.
Око 15% смртних случајева од рака у детињству последица је неуробластома. Шансе за дугорочно преживљавање код овог високоризичног малигнитета нису веће од 40%. Укупна петогодишња стопа преживљавања је 67-74%, 43% у старосној групи од једне до четири године и више од 80% за неуробластом дијагностикован у првој години живота.
Использованная литература

